Сердечная недостаточность (СН) — патологическое состояние, обусловленное несостоятельностью сердца как насоса, обеспечивающего адекватное кровообращение. Проявление и следствие патологических состояний, поражающих миокард или затрудняющих работу сердца: ишемической болезни сердца, пороков сердца, артериальной гипертензии, диффузных заболеваний легких, миокардита, дистрофии миокарда (в том числе тиреотоксической, спортивной и др.), миокардиопатий (в том числе алкогольной) и др.
Сердечная недостаточность острая бывает либо собственно острая, либо это могут быть острые проявления хронической СН.
Что это такое
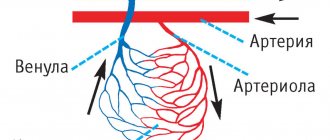
Коронарная недостаточность (КН) — это такое состояние, при котором ток крови по коронарным (венечным) артериям, не соответствует энергетическим потребностям сердца. При этом наступает ишемия миокарда — повреждение клеток сердца вследствие недостатка кислорода и питательных веществ. Ишемия — локальный процесс, который происходит в том месте миокарда (сердечной мышцы), где было нарушено его питание. Сам процесс ухудшения кровотока чаще всего объясняется сужением просвета приносящего кровь сосуда. Глобально это может произойти по 2 причинам:
- обтурация (закупорка) просвета артерии;
- спазм вследствие сокращения стенок сосуда.
Также возможна комбинация этих причин.
При этом человек не может заметить никаких изменений в своем состоянии до тех пор, пока уровень стеноза (сужения просвета артерии) не достигнет критических значений. Или же до той поры, пока потребность сердца в питании не сделает стеноз значимым. Когда эти условия выполняются, в участке сердечной мышцы развивается ишемия — возникают приступ стенокардии, инфаркт миокарда или даже внезапная кардиальная смерть. Таким образом, можно сказать, что клинически коронарная недостаточность проявляет себя различными формами ишемической болезни сердца (ИБС).
Число больных ИБС в России по данным исследований превышает 7,5 млн человек — это очень высокий показатель. При этом распространенность среди людей пенсионного возраста на 16% выше, чем у людей трудоспособного возраста. То есть встречаемость заболевания с возрастом прогрессирует. Мужчины заболевают раньше и чаще, чем женщины.
Внезапная сердечная смерть и её профилактика
Коронарная смерть
Под коронарной смертью понимают летальный исход, наступивший в результате прекращения эффективной работы сердца. Как правило, в этом случае развивается либо фибрилляция желудочков, либо первичная остановка сердца. Практически в 90% случаев острая коронарная смерть вызвана ишемической болезнью сердца. Бывает и так, что до этого ИБС никак себя не проявляла, то есть протекала бессимптомно. В некоторых случаях пациента беспокоили приступы стенокардии, аритмия. После перенесенного инфаркта риск внезапной смерти увеличивается в несколько раз.
Проявления и течение коронарной смерти
На вскрытии больных, умерших внезапно, как правило, обнаруживается поражение коронарных артерий атеросклеротическими бляшками. При этом просвет сосуда суживается на 70% и более. Очень часто на поврежденной поверхности сосуда находится тромб, который полностью прекратил кровоток в довольно большой области сердечной мышцы. Обычно, признаков инфаркта миокарда выявить не удается, так как прошло слишком мало времени с момента начала заболевания. При гистологическом исследовании можно обнаружить признаки начавшегося некроза и перестройки клеток.
В связи с электрической нестабильностью миокарда возникает жизнеугрожающая аритмия (асистолия или фибрилляция желудочков). Прекращается кровоток, в том числе по мозговым артериям. В связи с этим, человек довольно быстро теряет сознание и падает. Может появиться шумное хрипящее дыхание, пена изо рта. Через несколько минут мышцы начнут непроизвольно подергиваться. Кожа становится бледной, наблюдается цианоз губ и конечностей. Пульс и дыхание полностью прекращаются, зрачки расширяются и перестают реагировать на свет.
Помощь при сердечной смерти
Внезапная коронарная смерть приводит к необратимым изменениям коры головного мозга в течение 5-6 минут. Поэтому неотложные мероприятия по восстановлению кровотока необходимо начинать немедленно и продолжать до самого прибытия врачебной бригады.
Основы сердечно-легочной реанимации необходимо знать каждому человеку. В ее задачи входит проверить и при необходимости восстановить проходимость дыхательных путей, начать искусственную вентиляцию легких (рот-в-рот, рот-в-нос), непрямой массаж сердца. По последним рекомендациям, человек без опыта может пропустить первые два пункта и сразу приниматься за массаж сердца. В ряде исследований было доказано, что этот подход более эффективен и приводит к повышению выживаемости.
Непрямой массаж сердца необходимо проводить следующим образом:
- Уложить человека на спину на твердую поверхность;
- Установить ладони на среднюю треть грудины перпендикулярно ей;
- Начать сдавливать грудную клетку, не сгибая руки в локтях;
- Грудина при этом должна прогибаться на 5 см, а частота движений составлять около 100 в минуту.
Об эффективности реанимационных мероприятий можно судить по окраске кожных покровов.
Профилактика внезапной коронарной смерти
Для профилактики сердечной смерти необходимо воздействовать на основные провоцирующие факторы, среди которых наибольшее значение имеют:
- Ишемия миокарда;
- Уменьшение фракции выброса левого желудочка;
- Различные аритмии.
Для устранения кислородного голодания сердца необходима адекватная медикаментозная терапия, с включением основных классов препаратов для улучшения коронарного кровотока (нитроглицерин, бета-блокаторы, аспирин, статины).
При необходимости нужно провести эндоваскулярное восстановление проходимости артерии. В область поражения через прокол в бедренной артерии проводят специальный баллончик, раздувают его, а затем устанавливают пружинку (стент), которая препятствует дальнейшему сужению сосуда.
Если такую операцию провести невозможно по каким-либо причинам, выполняют аорто-коронарное шунтирование со вскрытием грудной клетки и подключением к аппарату искусственного кровообращения. В этом случае от аорты к коронарным артериям пришивают дополнительные сосуды (собственные артерии и вены человека, взятые из руки или ноги). Восстановление после этой операции более длительное, но и прогноз благоприятный.
При снижении сократительной способности миокарда можно установить специальные приборы, для ее увеличения. Также назначают специальные препараты, например дигоксин.
Для профилактики аритмии, в частности фибрилляции желудочков, устанавливают кардиовертер-дефибриллятор. Он представляет собой миниатюрный аппарат, который помешают под кожу в области грудной клетки. С помощью специальных проводов он соединен с миокардом и при возникновении аритмии приводит к перезапуску сердца при помощи разряда. Следует помнить, что при асистолии это приспособление будет неэффективным.
К сожалению, коронарная смерть – довольно коварное заболевание, и выявить потенциальных пациентов удается далеко не всегда. Именно поэтому самым важным в борьбе с этим состоянием является своевременное проведение неотложных мер. В наше время во многих общественных местах помещены дефибрилляторы, которыми можно воспользоваться при жизнеугрожающих аритмиях. Также часто проводят специальные курсы по обучению реанимационным мероприятиям обычных граждан.
ФАКТОРЫ РИСКА ВНЕЗАПНОЙ СМЕРТИ
Внезапная остановка кровообращения («остановка сердца», клиническая смерть) встречается чаще всего в результате заболеваний сердечно-сосудистой системы. Прекращение кровообращения ведет к гибели клеток коры головного мозга, которые не могут существовать без постоянного поступления кислорода более 5 минут. Временные рамки, первоначально используемые для описания внезапной смерти, составляли 24 часа. Сейчас они уменьшены до 1 часа.
Факторы риска внезапной смерти преимущественно те же, что при ишемической болезни сердца.
1.Артериальная гипертония и гипертрофия левого желудочка
Прежде всего гипертрофия левого желудочка. Риск внезапной смерти растет с увеличением массы миокарда.
2. Липиды
Хорошо установлена и доказана связь между высоким уровнем холестерина и риском внезапной смерти, хотя достоверных данных о снижении этого риска при нормализации уровня липидов нет.
3. Особенности питания
В большинстве эпидемиологических исследований не получено четкой связи между риском внезапной смерти и какими-либо особенностями питания.
4. Физическая активность
Риск внезапной смерти выше как у лиц, не регулярно занимающихся тяжелыми физическими упражнениями, так и у лиц с недостатком физической активности.
5. Алкогольная зависимость
Тяжелая алкогольная зависимость и особенно запои увеличивают риск внезапной смерти. Однако умеренное потребление алкоголя уменьшает риск внезапной смерти (30 г этанола в сутки).
6. ЧСС и вариабельность сердечного ритма
Увеличение ЧСС — независимый фактор риска внезапной смерти. Это может быть связано с уменьшением парасимпатической активности. Вариабельность сердечного ритма показатель, связанный не только с кардиальными, но и с не кардиальными причинами смерти, поэтому его связь с риском внезапной смерти на сегодняшний день оценить не удается.
7. Курение
Курение — независимый фактор риска для внезапной клинической смерти и для развития инфаркта миокарда. Для лиц, имеющих в анамнезе остановку кровообращения, продолжение курения после выписки из стационара также независимый фактор риска повторной внезапной остановки кровообращения.
8. Сахарный диабет
На сегодняшний день убедительных данных, подтверждающих, что сахарный диабет независимый фактор риска внезапной смерти, нет.
9. Изменения на ЭКГ
Большое число исследований отмечает четкую связь таких изменений на ЭКГ, как депрессия сегмента ST и изменения по зубцу Т с кардиальной смертью вообще и внезапной смертью в частности. Удлинение интервала QT у лиц без заболеваний сердца также является прогностически неблагоприятным фактором для развития сердечной смерти. Относительно дисперсии интервала QT подобные факты не доказаны.
10. Генетические основы
Синдром удлиненного интервала QT, гипертрофическая кардиомиопатия, аритмогенная правожелудочковая кардиомиопатия, полиморфная желудочковая тахикардия, дилатационная кардиомиопатия наследуются по моногенному типу и имеют четко выраженную предрасположенность к внезапной смерти.
Причиной внезапной смерти чаще является фибрилляция желудочков (ФЖ) 75-80% и желудочковая тахикардия (ЖТ), реже электромеханическая диссоциация (ЭМД) и асистолия. Остановка кровообращения обычно случается дома (2/3 случаев), у мужчин в возрасте старше 50 лет (3/4 случаев) в течение дня (8-18 часов).
Все факторы риска ИБС
Так как в большинстве случаев внезапная сердечная смерть обусловлена ишемической болезнью, то совершенно очевидно, что практически все факторы риска ишемической болезни сердца являются одновременно факторами риска внезапной смерти. Наибольшее значение принадлежит таким факторам, как пожилой возраст, артериальная гипертензия, гипертрофия левого желудочка, курение табака, высокий уровень холестерина в крови, избыточная масса тела, неспецифические электрокардиографические изменения. Риск внезапной сердечной смерти особенно значительно возрастает при сочетании нескольких факторов риска.
Перенесенный инфаркт миокарда
Инфаркт миокарда является важным фактором риска внезапной сердечной смерти. Потенциальный риск наступления внезапной сердечной смерти в первые 72 ч от начала инфаркта колеблется от 15 до 20% случаев. Самый высокий риск внезапной сердечной смерти наблюдается у больных инфарктом миокарда в период 3 дня—8 недель в том случае, если течение заболевания осложнялось желудочковой тахикардией или мерцанием предсердий, или регистрировались парные, залповые, ранние желудочковые экстрасистолы, повторные эпизоды залповых желудочковых экстрасистол. При нормализации сердечного ритма и устранении дисфункции левого желудочка риск внезапной смерти резко снижается.
Прогностически неблагоприятным фактором в постинфарктном периоде является депрессия интервала ST (безболевая или сопровождающаяся болями) во время пробы с физической нагрузкой. Плохое прогностическое значение имеет сочетание субтотального стеноза одной или нескольких коронарных артерий, зон дискинезии левого желудочка (выявляются с помощью эхокардиографии) и частых политопных желудочковых экстрасистол. Значительно увеличивает риск внезапной смерти наличие аневризмы левого желудочка, его выраженная гипертрофия, а также имевшая место в остром периоде инфаркта миокарда фибрилляция желудочков, успешно купированная.
Нарушение функции миокарда левого желудочка
Снижение сократительной функции миокарда левого желудочка является одним из основных факторов риска внезапной сердечной смерти у кардиологических больных. Критическим принято считать снижение фракции выброса менее 40%. После наступления застойной сердечной недостаточности различного генеза риск внезапной сердечной смерти очень велик, может составить 35—40% в течение 5 лет.
Гипертрофия миокарда левого желудочка
Гипертрофия миокарда левого желудочка любого генеза в значительной мере предрасполагает к внезапной сердечной смерти, причем наиболее частым механизмом смерти является фатальная аритмия. Объясняется это тем, что при гипертрофии миокарда в нем нарушается кинетика ионов, имеет место резко выраженная неоднородность среды распространения волн деполяризации и реполяризации в миокарде, что способствует развитию фибрилляции и трепетания желудочков.
«Беспричинное» понижение толерантности к физической нагрузке
Обычно в основе беспричинного снижения толерантности к физической нагрузке лежит ишемия миокарда, которая к тому же часто сочетается с нарушениями сердечного ритма. Указанные факторы значительно повышают риск внезапной сердечной смерти.
Наступавшая ранее внезапная сердечная смерть и проводившаяся реанимация
У больных, переживших внезапную сердечную смерть, очень велик риск повторного возникновения фибрилляции желудочков: до 25% в течение первого года и приблизительно 5% в течение второго года (Н. М. Шевченко, 1992).
Нарушение вегетативной регуляции сердца
При ИБС, воспалительных заболеваниях миокарда, сахарном диабете и других заболеваниях наблюдается поражение вегетативной нервной системы, что обусловливает её дисфункцию и приводит, в частности, к снижению влияний на сердце и повышению симпатической активности. Признаками нарушения вегетативной регуляции сердца являются повышение ЧСС, снижение вариабельности сердечного ритма.
Повышение симпатической активности значительно увеличивает риск наступления внезапной сердечной смерти, особенно утром, после пробуждения больного. Симпатической стимуляции способствуют также и различные токсические влияния на миокард (курение, алкоголь).
ПАМЯТКА ДЛЯ НАСЕЛЕНИЯ
Профилактика Внезапной кардиальной смерти
Проблема внезапной кардиальной (сердечной) смерти (ВКС) в течение многих лет остается одной из актуальных проблем здравоохранения в силу медицинской и социальной значимости, а также своего драматизма. Под внезапной кардиальной смертью понимают развивающуюся внезапно, в течение часа от начала клинической симптоматики, остановку кровообращения. Этот исход является неожиданным и для врачей, и для родственников, так как больной накануне приступа находится в стабильном состоянии. У некоторых людей внезапная кардиальная смерть является первым и последним проявлением болезни. С чем же связана такая скоротечность событий? Внезапная кардиальная смерть в большинстве случаев – аритмическая смерть, при которой врачебная помощь должна оказываться в течение первых 5-6 минут, причем, в 90% случаев остановка кровообращения при внезапной кардиальной смерти возникает вне больничного учреждения.
По данным ВОЗ, частота внезапной сердечной смерти составляет 30 случаев в неделю на 1 млн. населения. Чтобы легче представить масштаб проблемы приведем такие цифры: в Европе и США ежегодно умирают внезапно около 350 000 человек (это целый город областного значения!), и каждые 5 минут в мире один человек умирает внезапно! К сожалению, точной статистики по внезапной сердечной смерти в нашей стране нет, так как такой диагноз отсутствует в посмертных заключениях. Однако, учитывая высокую заболеваемость и смертность от сердечно-сосудистых заболеваний в нашей стране, одну из самых высоких в Европе, нет сомнений, что мы «лидеры» и в этом вопросе.
Поскольку, как указывалось, реанимационные мероприятия при остановке кровообращения должны осуществляться немедленно, и в реальной жизни далеко не всегда выполнимы, основной подход к решению проблемы внезапной кардиальной смерти – ее профилактика. Она, в первую очередь, должна проводиться у лиц, имеющих высокий риск внезапной сердечной смерти. Среди заболеваний сердца основной причиной внезапной кардиальной смерти является ишемическая болезнь сердца, на долю которой приходится до 80% всех случаев внезапной кардиальной смерти, и особенно это пациенты, перенесшие инфаркт миокарда.
В программу обследования пациентов с ИБС должны входить:
- Консультация кардиолога;
- ЭКГ;
- Проба с физической нагрузкой – тредмилтест;
- Эхокардиография;
- Суточное мониторирование ЭКГ с дополнительными опциями (оценка вариабельности сердечного ритма, турбулентность синусового ритма, альтернация зубца Т);
- ЭКГ высокого разрешения с регистрацией поздних потенциалов желудочков.
В последнее время стал актуальным вопрос о риске внезапной смерти у спортсменов. При анализе 185 случаев смерти спортсменов в США (1985-1995 г.), основной причиной названа сердечно-сосудистая патология, ведущей в ней – гипертрофическая кардиомиопатия (36%). При анализе медицинской документации, более чем треть спортсменов за несколько месяцев до гибели отмечали обморочные или предобморочные состояния, либо кардиологические жалобы.
Принято выделять три основных категории внезапной смерти у спортсменов:
- 1-я: синдром «commotio cordis» — развивается в случае сильного удара в область сердца с последующей возникающей жизнеугрожающей аритмией;
- 2-я: внезапная смерть у спортсменов до 30 лет, как правило, связана с врожденной сердечной патологией (гипертрофические кардиомиопатии, синдром WPW, синдром Бругада и др.);
- 3-я: внезапная смерть у спортсменов после 30 лет, когда летальный исход обусловлен уже приобретенной патологией, например ИБС.
В программу обследования спортсменов должно входить:
- Консультация кардиолога;
- ЭКГ;
- Эхокардиография;
- Проба с физической нагрузкой – тредмилтест;
- Суточное мониторирование ЭКГ.
В последние годы в развитии внезапной сердечной смерти выделяют такую причину, как остановка дыхания во время сна (синдром обструктивного апноэ). Данный синдром проявляется храпом, остановками дыхания во сне, дневной сонливостью. В отличие от общепризнанного факта, свидетельствующего о том, что пик сердечно-сосудистой смертности в общей популяции приходится на ранние утренние часы (с 6.00 до 12.00), у больных синдромом обструктивного апноэ наивысшая частота внезапной сердечно-сосудистой смертности приходится на ночной период времени (с 00.00 до 6.00). Апноэ во время сна приводит к развитию остановок синусового узла, AВ-блокад различных степеней, вплоть до полной поперечной блокады, а также способствует развитию артериальной гипертонии, сахарного диабета, поддерживает ожирение (для лиц с обструктивным апное характерно ожирение).
В программу обследования пациентов с синдромом обструктивного апноэ должны входить:
- Консультация кардиолога;
- Консультация отоларинголога;
- Полисомнография;
- Консультация эндокринолога.
Для борьбы с данным недугом подбирают специальные дыхательные аппараты, устраняющие остановки дыхания во сне и нормализующие сон.
Хотелось бы подчеркнуть, что риск преждевременной смерти имеют также лица с так называемыми факторами риска сердечно-сосудистых заболеваний. К ним относятся: курение, гипертония, высокий холестерин, отягощенная наследственность по сердечно-сосудистой патологии, ожирение, сахарный диабет, гиподинамия. Этим лицам рекомендуется пройти обследование с помощью разработанных европейскими кардиологами шкал (см. рисунок), а также дополнительных тестов (гомоцистеин, миелопероксидаза, С-реактивный протеин, развернутая липидограмма и др.) и рассчитать риск смертельных осложнений в ближайшие 10 лет.
О проведении Дня здоровья на тему
«Предупредим риски внезапной смерти!»
8 октября 2021 года ГБУЗ «Центр медицинской профилактики» министерства здравоохранения Краснодарского края организует очередной День здоровья, который проводится в рамках Дня профилактики внезапной смерти и жизнеугрожающих ари. День здоровья проводится с целью профилактики сердечно-сосудистых заболеваний и пропаганды принципов здорового образа жизни. Показательный День здоровья с участием краевых специалистов пройдет в городе Краснодаре. В ходе Дня здоровья, организуемого совместно с городской администрацией и при участии прессы, будут проведены диагностические исследования, консультации, лекции, пропагандистские и праздничные мероприятия.
Сердечно — сосудистые заболевания, в основном внезапная сердечная смерть (ВСС), являются основной причиной смертности в большинстве стран мира. ВСС является наиболее актуальной проблемой в наше время. Механизмами, лежащими в основе развития внезапной сердечной смерти, в подавляющем большинстве случаев являются желудочковая тахикардия (ЖТ) и фибрилляция желудочков (ФЖ) — 95%, а оставшиеся 5% приходятся на долю брадиаритмий и асистолии. Основной причиной ВСС является ишемическая болезнь сердца.
Внезапная сердечная смерть стоит в ряду актуальных проблем нашего времени. В данный момент проводится много различных исследований по изучению данной проблемы. При лечении пациентов с сердечно — сосудистыми заболеваниями основные усилия врачей должны быть направлены на активное предупреждение внезапной сердечной смерти с помощью лекарственных средств, обладающих максимальной эффективностью и безопасностью.
Вопрос предотвращения внезапной остановки сердца очень важный, поскольку правильное отношение к собственным ощущениям и жалобам близкого человека позволит во многих случаях предотвратить фатальный исход. Как показывает ряд исследовательских работ, многие лица игнорируют тревожные сигналы, посылаемые собственным организмом. Так, очень часто пациенты, реанимированные после внезапной остановки кровообращения, рассказывают о предшествующих загрудинных болях, приступах резкой слабости, одышки, сердцебиениях и некоторых других симптомах, появившихся за часы, дни или даже недели до развития эпизода. Многие пациенты с диагностированными заболеваниями сердца отмечают предшествующие остановке сердца ухудшение состояния, однако появление этих симптомов почему-то не побуждает многих из них к обращению за медицинской помощью. И это связано, прежде всего, с не информированностью больных о симптомах заболевания сердца и его потенциальных осложнениях и исходах.
Внезапная сердечная смерть – довольно коварное заболевание, и выявить потенциальных пациентов удается далеко не всегда. Именно поэтому самым важным в борьбе с этим состоянием является своевременное проведение неотложных мер. В наше время во многих общественных местах помещены дефибрилляторы, которыми можно воспользоваться при жизнеугрожающих аритмиях. Также часто проводят специальные курсы по обучению реанимационным мероприятиям обычных граждан.
ГБУЗ «Центр медицинской профилактики» министерства здравоохранения Краснодарского края.
Причины
Коронарная недостаточность чаще всего возникает по причине обтурации или спазма венечных сосудов сердца или их ветвей. Рассмотрим более подробно каждый из этих случаев, а также несколько более редких ситуаций.
Снимок — коронарография сосудов сердца. Источник: Image by Mario Ohibsky from Pixabay
Обтурация артерии
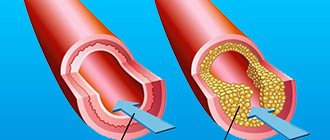
Наиболее важной и частой причиной коронарной недостаточности является атеросклероз коронарных артерий. Атеросклеротические бляшки выступают внутрь просвета сосуда и препятствуют току крови. При этом развивается хроническая коронарная недостаточность, которая чаще всего дает о себе знать приступами стенокардии.
Атеросклеротические бляшки также могут оторваться или способствовать повреждению внутренней поверхности сосуда и спровоцировать таким образом его тромбоз, что станет причиной острой коронарной недостаточности. Ее частым проявлением становится инфаркт миокарда. Подробнее об атеросклерозе можно узнать здесь.
Спазм артерии
Коронарная недостаточность также возникает по причине резкого и продолжительного спазма коронарных артерий. Приводить к этому могут сильный стресс, психические и физические перегрузки. Часто перечисленные факторы дополняют уже имеющееся атеросклеротическое поражение сосуда, что выливается в стенокардию или инфаркт миокарда. Возможна, однако, и чисто спастическая коронарная недостаточность.
Другие причины
Существуют и другие, более редкие, причины нарушения кровоснабжения миокарда:
- Врожденные аномалии коронарных сосудов;
- Гипертрофическая кардиомиопатия — состояние, при котором имеющихся сосудов недостаточно для удовлетворения потребностей разросшегося миокарда (следствие гипертонической болезни);
- Новобразования в грудной клетке, сдавливающие сосуды извне (опухоль).
Факторы риска
Некоторые факторы повышают риск коронарной недостаточности:
- Мужской пол и возраст старше 45 лет — факторы которые никак не откорректировать.
- Курение — влияет как на развитие атеросклероза, так и на процессы тромбообразования. В сигаретном дыме содержатся никотин и оксид углерода, которые оказывают отрицательное влияние на деятельность сердечно‐сосудистой системы.
- Низкая физическая активность, сидячий образ жизни, лишний вес и ожирение — способствуют тромбозам, атеросклерозу, гипертонической болезни, которые могут привести к коронарной недостаточности.
- Употребление большого количества пищи с высоким содержанием жира и холестерина — способствует атеросклерозу.
- Хронический стресс — провоцируетдлительный спазм коронарных артерий.
- Наследственность — риск развития патологии выше, если она была у родственников.
Диагностика коронарной сердечной недостаточности
В большинстве случаев уже при визуальном осмотре больного врач может заподозрить развитие острой коронарной недостаточности. Но для подтверждения диагноза необходимо не только учесть совокупность клинических признаков, обусловленных коронарной недостаточностью, но и провести диагностическое обследование, которое включает в себя:
- Общий анализ крови (главный показатель – повышенное число эритроцитов, свидетельствующее о наличии в организме воспалительного процесса).
- Биохимический анализ крови (позволяет понять причину заболевания).
- Анализ крови на свертываемость (изучается консистенция кровотока, склонность к тромбообразованию).
- Коронарографию (главный диагностический метод, направленный на оценку состояния коронарных артерий).
- Рентгенографию, УЗИ грудной клетки (позволяют определить наличие у пациента других возможных болезней сердечно-сосудистой системы и установить причину коронарной недостаточности).
- Электрокардиографию (дает возможность судить об исправности сократительной функции миокарда и работе сердца).
- Компьютерную томографию (направлена на выявление стеноза венечных артерий, разных по размеру атеросклеротических бляшек).
- Магнитно-резонансную томографию сердца (позволяет делать снимки в разных плоскостях, измерять артериальный кровоток, изучать наполнение желудочков и предсердий).
Симптомы
Симптомы коронарной недостаточности могут отличаться от случая к случаю. Также нередки ситуации, когда пациенты не чувствуют ничего странного в своем состоянии, пока однажды не случается, например, инфаркт миокарда.
Среди наиболее характерных для коронарной недостаточности симптомов:
Боли стенокардического характера — давящие, сжимающие, жгучие боли за грудиной продолжительностью до 10 минут. Часто появляются во время физической нагрузки. Могут начаться за грудиной, а затем распространиться на шею, спину, плечи, руки, челюсти;
- Головокружение;
- Холодный пот;
- Боли в области желудка;
- Одышка, особенно при нагрузках;
- Нарушения сна;
- Слабость.
Важно! При обнаружении подобных симптомов, особенно на фоне непривычной физической активности, — нужно незамедлительно вызвать скорую помощь. Также это нужно сделать, если стенокардия уже диагностирована, но симптомы не купируются нитроглицерином и длятся дольше 15 минут.
Источник: Pavel Danilyuk: Pexels
Перечисленная симптоматика характерна для хронического (обратимого) варианта коронарной недостаточности, который проявляется стенокардией. При остром (необратимом) варианте описанные симптомы выражены ярче и длятся значительно дольше — до нескольких суток (при инфаркте миокарда). Боль не купируется нитроглицерином и может быть настолько выраженной, что приходится прибегать к наркотическим препаратам.
Несмотря на то, что главным симптомом инфаркта чаще всего является сильная загрудинная боль (80% случаев), существуют и другие проявления заболевания:
- Кашель и одышка;
- Резкая боль в верхней части живота;
- Симптомы поражения головного мозга.
Редко встречается бессимптомная форма инфаркта миокарда. Область поражения в сердце при этом не столь обширна, а изменения фиксируют инструментально постфактум.
Симптомы хронической и острой коронарной недостаточности сердца
Среди главных признаков синдрома коронарной недостаточности:
- учащенное сердцебиение;
- бледность кожных покровов, появление капель пота на лбу;
- сильная боль за грудиной, имеющая приступообразный характер;
- одышка, возникающая по непонятным причинам;
- боль в области груди;
- приступы стенокардии/тахикардии;
- сухой кашель.
Симптоматика усугубляется после выполнения физической работы, переедания, подъема по лестнице, эмоциональных переживаний (паника, испуг). Также она может обостряться в стадии покоя.
У некоторых больных коронарной недостаточностью возникают:
- тошнота;
- рвота;
- частые позывы к мочеиспусканию;
- метеоризм.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Хроническая форма
Типичным проявлением хронического варианта коронарной недостаточности является стенокардия. Чаще всего она обусловлена атеросклеротическим поражением венечных артерий сердца, что вызывает сужение их просвета. При физической нагрузке миокард требует больше крови, в то время как пропускания способность артерии уменьшена — возникает ишемия с характерными симптомами.
Когда приступы предсказуемы и повторяются в ответ на нагрузку одинаковой тяжести, говорят о стабильном варианте стенокардии. Течение ее относительно благоприятное и хорошо поддается контролю. Существуют и другие варианты:
- Нестабильная стенокардия — форма стенокардии, при которой бляшка в коронарном сосуде подвергается изъязвлению, в просвете постепенно нарастает тромб, отчего приступы постоянно прогрессируют и приводят в итоге к инфаркту миокарда.
- Стенокардия Принцметала (вазоспастическая стенокардия) — возникает в результате внезапного спазма коронарных артерий.
Мы писали о стенокардии подробнее тут.
До этого момента речь шла по большей части об абсолютной коронарной недостаточности, когда непосредственной причиной патологического состояния были патологические процессы в коронарных сосудах. Но существует также относительная форма, возникающая на фоне гипертрофической кардиомиопатии, о которой говорили в причинах коронарной недостаточности. При этом процессе миокард увеличивается в размерах из-за возросшей нагрузки, в то время как новые сосуды не возникают. В этом случае также развивается ишемия плохо кровоснабжаемых участков.
Коронарная недостаточность – что это такое
- Острая коронарная сердечная недостаточность. Характеризуется несоответствием кровотока метаболической потребности миокарда (параллельно могут диагностироваться измененные венечные артерии сердца, наблюдаться приступы стенокардии, тяжелые расстройства сердечного ритма, изменения ЭКГ). Болезнь, протекающая по острому типу, нередко провоцирует развитие инфаркта миокарда.
- Хроническая коронарная недостаточность. Характеризуется продолжительным (постоянным) недостаточным кровоснабжением миокарда. Предпосылкой для возникновения патологии служит изменение коронарного русла.
Также коронарная недостаточность сердца может протекать в:
- абсолютной форме (кровоток по коронарным сосудам резко ограничен);
- относительной форме (потребность миокарда в кислороде значительно повышается, но ограничения коронарного кровотока отсутствуют).
Внезапная коронарная смерть
О внезапной коронарной смерти (ВКС) говорят, когда человек умирает в течение не более 6 часов на фоне кажущегося благополучия по причине кардинального сбоя в работе сердца. При этом больной теряет сознание и падает.
Как правило, непосредственной причиной ВКС становится желудочковая тахикардия и фибрилляция желудочков. Это тяжелые нарушения ритма, при которых эффективность сокращения миокарда падает настолько, что кровь не поступает к жизненно важным органам в достаточном объеме.
ВОЗ рекомендует не менее 150 минут физической активности в неделю — это поможет снизить риск ВКС. Источник: Mario Ohibsky from Pixabay
Однако предшествует этим аритмиям чаще всего тяжёлый приступ острой коронарной недостаточности. Обширное поражение миокарда в результате этого приступа не только само по себе снижает сократительную способность желудочков сердца, но также способствует возникновению аритмий.
Иногда летальный исход удается предотвратить при своевременно оказанной помощи, однако это более характерно для внезапной сердечной смерти аритмогенного характера. В этом случае развивающаяся аритмия имеет первостепенное значение, а коронарные причины вторичны. Больные сахарным диабетом находятся в группе повышенного риска ВКС.
Важно! Если вы увидели, как человек внезапно потерял сознание, то должны вызывать скорую помощь и, при владении соответствующими навыками, выполнить первичные реанимационные мероприятия. К сердечно-легочной реанимации следует прибегать, если вы не обнаружили пульса и/или дыхания у пострадавшего.
Несмотря на такую угрозу у больных с коронарной недостаточностью, при грамотно подобранном лечении и четком выполнении назначений врача вероятность ВКС становится значительно ниже. Также важно своевременное обращение за медицинской помощью. Известно, что за несколько недель до приступа больные иногда жалуются на боль за грудиной, ухудшение настроения, быструю утомляемость. Это означает, что можно предпринять какие-либо лечебные меры до наступления приступа.
Опасность коронарной недостаточности
Коронарная недостаточность может привести к двум угрожающим жизни состояниям:
- нестабильной стенокардии;
- инфаркту миокарда.
Учитывая симптомы заболевания, врачи могут определить, насколько высок риск внезапной коронарной смерти (наступает в течение шести часов с момента начала сердечного приступа).
Высокий риск летального исхода – если присутствует любой из следующих признаков:
- Приступ стенокардии длится больше 20 минут.
- Развился отек легких (больной постоянно стоит, тяжело дышит, выделяется пенистая розовая мокрота).
- На ЭКГ снижен или увеличен подъем сегмента ST более 1 мм над изолинией.
- Стенокардия, пониженное давление в артериях.
- По лабораторным анализам – вираж уровня маркеров некроза (отмирания) миокарда.
Средний риск внезапной смерти при коронарной недостаточности ставится, если наблюдает любой из симптомов:
- Приступ длится меньше 20 минут.
- Стенокардия покоя – менее 20, прекратилась после рассасывания «Нитроглицерина».
- Ночью постоянно возникают приступы загрудинной боли.
- Возраст больного – старше 65 лет.
- Тяжелая стенокардия, первые симптомы которой проявились в течение последних двух недель.
- На ЭКГ зубцы Q более 3 мм, динамические изменения зубца Т до показателя нормы, снижение сегмента ST в покое.
Низкий риск внезапной смерти можно предположить при следующей симптоматике:
- Приступы возникают даже после несложной физической работы.
- В последнее время приступы стали более частыми и тяжелыми.
- Стенокардия впервые появилась от двух недель до двух месяцев назад.
- На ЭКГ отсутствуют новые изменения (по сравнению с результатами, которые были получены ранее) либо наблюдается нормальная для возраста больного кривая.
Диагностика
Признаки коронарной недостаточности можно заподозрить самостоятельно, обнаружив у себя симптомы стенокардии, хотя бессимптомное течение вплоть до инфаркта миокарда — не редкость.
В клинической практике используют следующие диагностические методы:
- Коронарография — золотой стандарт в диагностике патологии сосудов сердца, позволяет визуализировать сужения просвета в коронарных артериях, их обтурацию. Методика инвазивная — катетер для введения контрастного вещества ставят через лучевую или бедренную артерии, поэтому исследование выполняют в операционной под местной анестезией.
- Оптическая когерентная томография коронарных артерий — один из новых и точных методов визуализации проблемных участков в венечных сосудах сердца. Метод также инвазивный и выполняется схожим с коронарографией образом.
- Различные варианты эхокардиографии (Эхо-КГ) — позволяют визуализировать участки миокарда с нарушенной сократительной способностью, а также многие сопутствующие нарушения.
- Сцинтиграфия миокарда — позволяет выявить участки миокарда с нарушенным кровообращением, для чего используются специальные радионуклиды.
- Нагрузочные тесты (тредмил-тест, велоэргометрия) — процедуры позволяют оценить изменения на ЭКГ, свидетельствующие об ишемии миокарда, во время физической нагрузки.
Также исследуют образцы крови, обращая внимание на:
- Липидограмму — определение холестерина и соотношения липидов в крови для выявления предрасположенности к ИБС.
- Глюкозу крови — для исключения сахарного диабета.
- Определение уровня эритроцитов и гемоглобина — для исключения железодефицитной анемии.
- Биохимические маркеры — исследование уровней различных ферментов, которые могут свидетельствовать в пользу инфаркта.
Важно: повышенный уровень холестерина в крови может значительно увеличить риск появления атеросклеротических бляшек. Как раз они могут стать одной из причин коронарной недостаточности. Холестерин может быть слишком высоким из-за поступления большого количества липопротеинов низкой (ЛПНП) и малого поступления липопротеинов высокой плотности (ЛПВП). Врач-диетолог поможет скорректировать рацион так, чтобы «хороших», низкой плотности поступало больше, чем «плохих».
Группа риска по развитию сердечной коронарной недостаточности
Наиболее часто сердечная коронарная недостаточность диагностируется у людей:
- с наследственной предрасположенностью;
- с ожирением;
- которые много курят;
- у которых повышен уровень холестерина в крови;
- болеющих сахарным диабетом;
- занимающихся сидячей работой, ведущих малоподвижный образ жизни;
- болеющих артериальной гипертензией.
При сочетании нескольких факторов риска вероятность образования тромбов значительно повышается. Это значит, что исключить на 100% в будущем у больного наступление внезапной коронарной смерти нельзя.
Лечение
При назначении лечения в первую очередь рекомендуют гипохолестериновую диету, умеренную регулярную физическую активность и снижение массы тела. При наличии вредных привычек необходимо от них избавиться. Это называется модификацией образа жизни. Не стоит недооценивать пользу таких рекомендаций, в данном случае они во многом определяют успех лечения и предупреждения будущих осложнений.
Источник: Michal Jarmoluk from Pixabay
Список источников
- Агеев Ф.Т. , Скворцов А.А. , Мареев В.Ю., Беленков Ю.Н. «Сердечная недостаточность на фоне ишемической болезни сердца: некоторые вопросы эпидемиологии, патогенеза и лечения», Регулярные выпуски «РМЖ» №15 от 26.05.2000
- Лупанов В.П. «Алгоритм диагностики и лечения больных с болью в грудной клетке и нормальной коронарной ангиограммой (кардиальным синдромом Х)», статья в журнале «РМЖ»
- Акчурин Р.С., Ширяев А.А., Галяутдинов Д.М. «Показания к операции коронарного шунтирования у больных с различным течением ИБС», Регулярные выпуски «РМЖ» №19 от 03.10.2002
Медикаментозное лечение
Медикаментозное лечение включает несколько групп препаратов:
- Бета-блокаторы и антагонисты кальция — эти две группы снижают потребление миокардом кислорода и способствуют расширению коронарных сосудов. Также эти препараты эффективны и при частых сопутствующих состояниях (гипертонической болезни и аритмиях).
- Статины — препараты, способствующие нормализации липидного спектра крови. Препятствуют росту атеросклеротических бляшек.
- Антиагрегантные препараты — снижают риск тромбоза коронарных артерий, препятствуя свертыванию крови.
- Нитраты — данная группа препаратов устраняет симптомы приступов стенокардии.
Стадии заболевания
Стадии развития и степень тяжести застойной СН. Из многочисленных признаков СН, перечисляемых при описании той или иной стадии, необходимо выделить немногие, каждый из которых достаточен для определения конкретной стадии. Стадия I: субъективные симптомы СН при умеренных или более значительных нагрузках.
Стадия IIА:
- выраженные субъективные симптомы СН при незначительных нагрузках;
- ортопноэ;
- приступы удушья;
- рентгенографические, в части случаев — и электрокардиографические признаки вторичной легочной гипертензии;
- повторное появление отеков;
- повторное увеличение печени;
- кардиомегалия без других признаков этой стадии;
- мерцательная аритмия без других признаков этой стадии.
Стадия IIБ:
- повторные приступы сердечной астмы;
- постоянные периферические отеки;
- существенные полостные отеки — постоянные или появляющиеся повторно;
- стойкое увеличение печени, которая в ходе лечения может сократиться, но остается увеличенной;
- атриомегалия;
- кардиомегалия в сочетании хотя бы с одним из признаков предыдущей стадии;
- мерцательная аритмия в сочетании хотя бы с одним из признаков предыдущей стадии.
Стадия III, терминальная:
- тяжелые субъективные расстройства при минимальных нагрузках или в покое;
- неоднократные в течение недели эпизоды сердечной астмы;
- дистрофические изменения органов и тканей.
Если имеется хотя бы один достаточный признак более тяжелой стадии, то должна быть установлена именно эта стадия. Приоритет отдается клиническим критериям. Отрицательные результаты инструментальных исследований часто оказываются непоказательными. Такие наиболее очевидные конечные проявления СН, как снижение минутного объема, недостаточное кровоснабжение органов и тканей и недостаточное обеспечение их кислородом могут отсутствовать не только в покое, но и при доступной больному нагрузке. Подобно артериальному давлению соответствующие показатели могут не выходить за широкие пределы вариантов нормы и при тяжелой СН — вплоть до последних дней и часов жизни больного (компенсация на патологическом уровне).
Хирургическое лечение
К хирургическому лечению прибегают, когда уровень нарушения кровотока в коронарных артериях становится критическим и медикаментозно его компенсировать невозможно. В данном случае речь идет о двух операциях: аорто-коронарное шунтирование (АКШ) и стентирование коронарных артерий.
Аорто-коронарное шунтирование — операция открытого типа, при которой доступ к сердцу осуществляется через вскрытие грудной клетки. Суть состоит в возобновлении кровотока в венечной артерии после места сужения. Осуществляется это за счет соединения пораженной артерии и здорового крупного сосуда посредством другого сосуда, образуя некий «обходной мостик» для течения крови. Необходимый соединительный сосуд (шунт) могут взять с голени, предплечья и других мест.
Важно знать, что реабилитационный период продолжителен из-за долгого срастания грудины. Хоть операция и сложная, в России она практикуется давно и, как правило, проходит благоприятно.
Стентирование коронарных артерий — малоинвазивная операция, при которой суженный участок коронарной артерии расширяют изнутри с помощью специальной металлической сетки. Доступ к сердцу осуществляется чаще всего через бедренную артерию ноги. Данное оперативное вмешательство проходит легко и практически не имеет реабилитационного периода.
Патогенез
Механизм формирования недостаточности коронарных сосудов определяется взаимодействием ряда факторов:
- наличие атеросклеротической бляшки;
- спазм коронарных артерий;
- внекоронарный тромбоз.
Доподлинно известно, что появление атеросклеротической бляшки является морфологической основой ишемического повреждения миокарда в 90% случаев. Выраженные приступы стенокардии возникают при поражении коронарных сосудов на 70-80%. При спазме артерии происходит сокращение гладкомышечной сосудистой стенки, что создаёт препятствие нормальному кровотоку в миокарде. На спазм коронарной артерии оказывает влияние симпатическая нервная система.
Важнейшее значение имеет тромбоз венечных сосудов. Тромбы формируются в основном на поверхности атеросклеротической бляшки в месте нарушения целостности и структуры эндотелиального слоя в виде деструкции и изъязвления бляшки.
Профилактика
Профилактика коронарной недостаточности сводится в сущности к предупреждению развития атеросклероза, избеганию хронических стрессов. Значимость профилактических мер сильно возрастает с возрастом. Вот что можно сделать, чтобы значительно снизить риск прогрессирования и развития тяжелых последствий патологии:
- Регулярный анализ крови на липидный спектр, уровень холестерина;
- Снижение потребления количества жирной пищи;
- Регулярные умеренные физические нагрузки — хотя бы 150 минут в неделю;
- Избавление от вредных привычек;
- Своевременное обращение к врачу при появлении соответствующей сердечной симптоматики;
- Минимизация стрессовых ситуаций.
Первая помощь при обострении
При приступе острой формы нужно сразу вызвать скорую помощь. У пациента может остановиться сердце в любую минуту, а возобновить его работу без специализированного оборудования невозможно.
Когда главная задача выполнена – необходимо уделить внимание стабилизации состояния больного. Во время ожидания бригады неотложной помощи, необходимо:
- Обеспечить покой. Больного незамедлительно нужно положить на кровать или диван. Если во время приступа появляется сильная отдышка или кашель, то пациента следует посадить на стул.
- Ликвидировать возможное стеснение грудной клетки. При сердечных приступах на область груди имеют воздействия даже незначительные грузы, в том числе и одежда. Больному необходимо полностью оголить верхнюю часть тала, снять не только вещи, но и украшения (бусы, цепочки, кулоны). По возможности – померить артериальное давление
Обеспечить свежий воздух. При острой коронарной недостаточности в области груди возникает сдавливающее чувство, оно затрудняет дыхание. Открыв все окна, можно увеличить поток и циркуляцию кислорода в помещении. Это облегчит дыхание больного и нагрузку на сердце.- Дать лекарства. Самое распространенное и действенное средство – «Валидол». Он способен уменьшить боль до приезда бригады скорой помощи. Валидол кладут под язык пациенту, и его действие наступает через несколько минут.
«Нитроглицерин» – второй вариант при сердечном приступе. Его тоже необходимо поместить под язык. Действует он быстрее, уже в течение первой минуты. Если боль не уменьшилась или изменения были незначительными, то через 10 минут таблетку необходимо дать повторно. Этот препарат противопоказан при пониженном артериальном давлении.
Причин возникновения коронарной недостаточности много. Ее может спровоцировать как серьезное внутреннее поражение организма, так и внешние факторы. Для поддержания здоровья сердца необходимо заботиться о себе, проводить профилактические мероприятия и отказаться от вредных привычек.
Источники
- Коронарная болезнь сердца — nhlbi.nih.gov.
- Кардиоваскулярная терапия и профилактика, 2016; 15(2): 93–99 https://dx.doi.org/10.15829/1728-8800-2016-2-93-99.
- Курдгелия Т. М., Кислицина О. Н., Базарсадаева Т. С. Внезапная сердечная смерть: эпидемиология, факторы риска и профилактика // БМИК. 2014. №3.
- Руководство по факультетской терапии: учебное пособие / С. А. Болдуева, И. В. Архаров, Е. Л. Беляева, Е. Г. Быкова, Т. В. Ермолова, М. И. Иванова, И. А. Леонова, А. П. Махнов, Н. С. Швец, О. Ю. Чижова; под ред. С. А. Болдуевой. — 3-е изд., доп. и перераб. — СПб.: Изд-во СЗГМУ им. И. И. Мечникова, 2021. — с. 6-32; 64-76.
- Picard F., Sayah N., Spagnoli V., Adjedj J., Varenne O. Vasospastic angina: A literature review of current evidence. //Arch Cardiovasc Dis — 2021 — Vol.112 — №1 — p.44-55
Анализы и диагностика
Важное значение в диагностике острой и хронической сердечной недостаточности играет электрокардиография, которая проводится в покое и в условиях дозированных физических нагрузок. Характерным признаком, указывающим на наличие у пациента патологии с коронарным кровообращением, является регистрация депрессии сегмента ST во время максимальной физической нагрузки либо спустя 2-5 минут после неё. Возникающая во время выполнения нагрузочной пробы аритмия также является косвенным признаком патологии кровообращения сердца.
Оценить состояние венечных сосудов можно посредством проведения коронароангиографии, которая позволяет выявить участки стенотического или окклюзионного поражения сосудов. Суть метода заключается в ведении рентгенконтрастного вещества и последующей оценки проходимости артерий сердца.
Лабораторная диагностика основывается на определении уровня в крови креатининкиназы, глюкозы, электролитов, триглицеридов, АЛТ, АСТ, общего холестерина и лактатдегидрогеназы. Решающее значение отводится определению уровня маркеров поражения миокарда в результате гипоксии и концентрации тропонинов I и T. Выявление высоких концентраций позволяет заподозрить инфаркт миокарда либо иное поражение сердечной мышцы.
Дифференциальная диагностика проводится со следующими заболеваниями:
- эзофагит;
- спазм пищевода;
- язвенное поражение пищеварительного тракта;
- эмболия лёгочной артерии;
- остеохондроз грудного отдела позвоночника;
- остеоартроз плечевого сустава;
- расслоение аорты и др.