Педиатр (по работе с детьми первого года жизни)
Мурзина
Оксана Юрьевна
Стаж 21 год
Врач-педиатр высшей категории, член Союза педиатров России
Записаться на прием
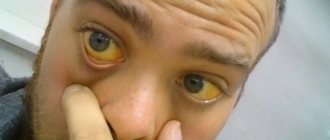
Желтуха у новорожденных (чаще всего физиологическая) – состояние, при котором кожа и белки глаз желтеют вследствие высокого содержания в крови вещества под названием билирубин. У большинства младенцев развивается на 2-3 сутки после рождения. Билирубин представляет собой желтое вещество, являясь результатом разрушения гемоглобина в процессе естественной замены эритроцитов. В нормальном состоянии он должен быстро перерабатываться в печени. По медицинской статистике, желтуха у новорожденных, появившихся на свет в срок, диагностируется в 50-60% случаев, а у недоношенных – в 80%. Билирубин в избыточном количестве имеет токсическое действие на внутренние органы.
Причины развития болезни у младенцев
Желтуха у новорожденных может иметь следующие причины:
- усиленный распад гемоглобина из-за резус-конфликта;
- конфликт по группе крови между матерью и малышом;
- инфекции матери и младенца;
- родовые травмы;
- гипотиреоз (снижение функции щитовидной железы);
- полицитемия (повышенное количество эритроцитов);
- реакция на грудное молоко;
- врожденный гепатит;
- пилоростеноз (врожденная патология отдела желудка).
Билирубин — что это?
Билирубином называют вещество, которое появляется в организме естественным образом. Оно является продуктом распада гемоглобина. Сам гемоглобин — это компонент эритроцитов крови, его задача — насытить ткани нашего организма кислородом. Эритроциты живут в организме 3-4 месяца, после чего разрушаются вместе с гемоглобином. В этот момент в кровь попадает свободный или непрямой билирубин.
Хотя билирубин образуется в организме естественным образом, он находится в токсичной жирорастворимой форме, поэтому тело стремится от него избавиться. Но раствориться в крови билирубин не может, поэтому организм сначала обрабатывает его особыми белками. Они связывают непрямой билирубин и превращают в водорастворимый, после чего он попадает в печень, которая воздействует на него, превращая в безопасный компонент. Далее вещество выводится обычным образом: с калом и мочой.
Какие проявляются симптомы у младенцев
Проявление симптомов может быть от легких до тяжелых. Это зависит от уровня показателей билирубина в крови и длительности протекания болезни. Причины и последствия желтухи у новорожденных могут быть разными, но есть одна общая характеристика – желтушность кожи и склер. Стоит отметить, что глаза быстрее проявляют симптоматику. У младенца может наблюдаться повышенная сонливость со снижением сосательного рефлекса. Возможно появление судорог. Без лечения запущенная желтуха может стать причиной глухоты, умственной отсталости и паралича.
У новорожденного появились симптомы желтухи?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Паренхиматозная желтуха
Развивается при поражении клеток печени инфекционными или токсическими агентами, что приводит к снижению их способности связывать билирубин. На первом месте в этом ряду стоят внутриутробные инфекции: цитомегаловирус (он является причиной примерно 60% всех случаев затяжной желтухи у грудничков), токсоплазмоз, листериоз, краснуха, вирусные гепатиты. Как правило, мысль о внутриутробной инфекции возникает при развитии затяжной желтухи (когда ее продолжительность превышает 2-3 недели у доношенных новорожденных и 4-5 недель у малышей, родившихся недоношенными), а также при наличии других симптомов (увеличение печени, селезенки и периферических лимфоузлов, анемия (снижение уровня гемоглобина в крови), потемнение мочи и обесцвечивание кала, признаки воспаления в общем анализе крови (увеличение количества лейкоцитов, повышение СОЭ), повышение уровня печеночных ферментов в биохимическом анализе крови. Для постановки диагноза используют серологические реакции (обнаружение в крови антител к вирусам или бактериям), обнаружение РНК или ДНК возбудителя методом ПЦР (полимеразная цепная реакция — метод, позволяющий «воссоздать» ДНК или РНК по маленьким фрагментам, которые обнаруживаются в биологических жидкостях или тканях организма. После этого полученную РНК или ДНК исследуют на видопринадлежность (т.е. определяют вид возбудителя).
Основные и редко встречающиеся виды заболевания
Повышенный билирубин у младенцев считается нормой, но только в первые несколько суток. Постепенно показатели снижаются. Если этого не происходит, речь идет о развитии патологического процесса.
Виды желтухи у новорожденных (зависит от причин ее появления и тяжести протекания):
- физиологическая;
- гемолитическая;
- конъюгационная;
- неонатальная;
- ядерная;
- паренхиматозная;
- обтурационная;
- патологическая4
- механическая.
Классификация желтух новорожденных позволяет точно поставить диагноз и определить направление лечения. В неосложненных случаях самочувствие хорошее. В 60-70% у младенцев возникает физиологическая желтуха. Еще ее называют временной конъюгационной. Проявляется на 3-4 день (у недоношенных на 5-6 день) после рождения без признаков анемии и гемолиза. Проходит в течение 7-14 дней.
Конъюгационная желтуха развивается из-за незрелости какого-либо компонента системы метаболизма билирубина. Возникает со 2 по 10 сутки после рождения. Длится заболевание от 14 до 30 дней. Дифференциальная диагностика сложная, признаки могут быть схожими с другими видами желтухи. Рекомендуется стационарное наблюдение молодой мамы и младенца.
Гемолитическая желтуха у новорожденных возникает из-за наличия других заболеваний в анамнезе. Это могут быть: инфаркт легкого, поражения печени, септический эндокардит, опухоли злокачественного характера, малярия. Токсическое воздействие на организм также может стать причиной развития этой формы болезни. Диагностика показывает повышенный уровень стеркобилина в составе кала и наличие гипербилирубинемии.
Неонатальная желтуха новорожденных провоцируется незрелостью клеток печени, повышенной выработкой билирубина и низкой способностью сыворотки крови к его связыванию. Если тенденция убывания показателей не наблюдается, необходимо проведение диагностики для определения причин. Неонатальная желтуха характеризуется недостаточным количеством ферментов, которые нужны для нейтрализации избыточного билирубина в крови.
Тяжелой формой заболевания считается ядерная желтуха, поражающая головной мозг, несвязанный билирубином. Симптомы развиваются стремительно в течение первых двух суток после рождения. У младенца наблюдается маскообразное выражение лица, судороги, напряжение мышц шеи и головы, при прослушивании дыхание с хрипами. Такого типа желтуха у новорожденных имеет тяжелые последствия для здоровья.
Паренхиматозный тип – тяжелая форма болезни, требующая немедленной медицинской помощи. Имеет гепатитную природу происхождения. Механическая желтуха является патологическим синдромом, причиной которого могут быть нарушения метаболизма металлов, белков, анатомические дефекты и нарушения проходимости желчных путей. Проявляется с первых дней жизни. Выздоровление возможно ко второму полугодию при условии неосложненной формы заболевания.
Обтурационная (подпеченочная) форма заболевания развивается на фоне непроходимости желчных путей. Возможны опухоли брюшной полости в анамнезе. У младенцев цвет кожи имеет зеленовато-жетый оттенок, каловые массы – белесые, моча – темная. Патологическая желтуха в неонатальном периоде развивается стремительно – в первые сутки после рождения. Диагностируется увеличение селезенки и печени, возникновение самопроизвольных синяков по телу. Может наблюдаться усиленный гемолиз, если в анамнезе зафиксирована несовместимость по резус-фактору между матерью и младенцем.
Желтуха новорожденных и кормление грудью
Первоначальное название рукописи «Гемолитическая болезнь»
Екатерина Денисова ОО ЦРК «Рождение» г. Днепропетровск.
Леонид Водяников врач-неонатолог, Роддом г. Асбеста Свердловской области.
Введение
Желтуха встречается у большинства (прибл. от 40 до 70%) совершенно здоровых доношенных новорожденных и обычно является результатом естественных процессов, происходящих в его организме. Желтую окраску коже придает особое вещество — билирубин. Он содержится в крови каждого человека и выводится печенью. В период внутриутробной жизни билирубин плода выводится печенью матери. После рождения печень ребенка еще не в состоянии справиться с количеством билирубина, он постепенно накапливается в крови, и обычно только на 2й-3й день это становится заметным по изменению окраски кожи ребенка — она приобретает желтоватый оттенок. Вначале окрашивается лицо и грудь, но постепенно, по мере повышения уровня билирубина, желтуха как бы «спускается ниже» — на ягодицы и ножки. Постепенно усиливаясь, желтуха становится максимально выраженной к 4м-5м суткам и совершенно исчезает к 2х-3х недельному возрасту безо всякого лечения (т.н. физиологическая желтуха).
Желтуха хорошо видна при дневном свете, если на несколько секунд слегка надавить пальцем на кожу груди, а потом отпустить. Небольшое желтушное окрашивание на щечках и груди — явление, которое обычно не беспокоит врачей, но желтушное окрашивание ягодиц, живота и особенно ножек — должно настораживать. При обнаружении желтушности в первые сутки или в другом возрасте ребенка, когда интенсивность желтухи кажется необычно выраженной — определяют уровень билирубина в крови. Для этого берут кровь из вены ребенка или используют метод измерения билирубина с помощью специального прибора, который позволяет оценить уровень билирубина в крови методом, не требующим взятия крови на анализ — чрескожной билирубинометрии.
В медицинских кругах существуют мнение, что кормление грудью может способствовать росту уровня билирубина, поэтому при появлении у новорожденного желтухи в некоторых больницах грудное кормление прекращается или прерывается. Но в то же время хорошо известно, что кормление грудью, действительно, является самой первой мерой профилактикой желтухи у новорожденного.
Попытаемся во всем этом разобраться.
Желтухи грудного вскармливания и их профилактика
Есть исследования, которые показывают, что желтуха выражена немного сильнее и длится несколько дольше у тех детей, которые, по сравнению с искусственниками, получают исключительно грудное вскармливание6,7. Это обстоятельство, по большей части, затрагивает только тех из них, которые поздно приложены к груди, получают редкие кормления, или персонал роддомов не оказывает мамам хорошей помощи в налаживании кормления ,
Почему?
Значительная часть билирубина выводится из организма ребенка с первородным стулом — меконием, причем молозиво, обладающее мягким слабительным эффектом, помогает его более раннему и полному отхождению. Поэтому доказано, что раннее прикладывание ребенка к груди является хорошей мерой по профилактике желтухи.
Есть также исследования, убедительно доказывающие, что частые кормления грудью (не менее 8-10 раз в сутки), по сравнению с редкими, уменьшают выраженность и продолжительность желтухи,
Давайте попытаемся понять, почему же тогда существует такой термин «желтуха грудного вскармливания», и что он означает?
Продление желтухи до трех недель является для детей, находящихся на грудном вскармливании, естественным, физиологическим продолжением желтухи. Эта желтуха зависит от наличия определенного фактора в грудном молоке, поэтому она иначе называется — «желтуха от грудного молока». Такая разновидность желтухи обусловлена тем, что под влиянием этого фактора усиливается обратное всасывание билирубина из кишечника.
Иногда такая желтуха затягивается и в этом случае, приблизительно у 4% детей, является одной из причин т.н. «затяжных желтух» (см. ниже). Чаще всего эта желтуха проявляется только в конце первой недели(поэтому иначе она называется «поздней»), и в некоторых случаях может продолжаться от 1-го до 3х месяцев. Хотя она обычно тоже совершенно безвредна, но в этом случае необходимо исключить другую возможную причину затяжного течения желтухи и при необходимости — проводить лечение.
Другую разновидность «желтухи грудного вскармливания» (она еще называется «ранней») доктор Лоуренс Гартнер назвал «желтухой грудного не-вскармливания» . Несмотря на то, что таким детям с рождения не дают никаких дополнительных видов кормления, кроме груди матери, эти дети по каким-то причинам все же не получают достаточного количества грудного молока.
В этом случае также отмечено усиление обратного всасывание билирубина из кишечника, но это не зависит от фактора женского молока, а происходит вследствие недостаточного поступления к ребенку энергии. Такая форма желтухи может быть более тяжелой, поэтому нужно уделять внимание в первую очередь следующим принципам правильного грудного кормления новорожденного:
- Частые кормления. Как уже было отмечено, в настоящее время доказано, что частые кормления грудью служат хорошей мерой профилактики тяжелых форм желтух у новорожденных. Здоровый новорожденный ребенок обязательно должен прикладываться к груди не менее чем 8-10 раз в сутки. Как правило, такие дети проявляют желание сосать грудь гораздо чаще. Причем в первые двое-трое суток у ребенка преобладают ночные кормления. Сосание ребенком груди способствует выработке гормона «пролактин», который иначе называется гормоном «материнства» — он готовит грудь к выработке молока. Особенность этого гормона в том, что его действие проявляется, в основном, по ночам. Поэтому для сохранения хорошей лактации ночные кормления весьма полезны.
- Эффективное сосание — это такое сосание, во время которого ребенок не только сосет грудь, но и легко высасывает из нее все молоко, которое там есть. Такое правильное кормление также служит мерой профилактики желтух у новорожденных.
Бывает, что врачу и маме кажется, что ребенок «сосет грудь», но фактически он не получает нужного количества молока. Рассмотрим, в чем тут дело? Иногда ребенок просто слишком слаб, чтобы эффективно сосать (недоношенный или больной ребенок). Чаще же эта ситуация встречается тогда, когда здоровый доношенный новорожденный держит во рту один только сосок, не захватывая большую часть ареолы (околососкового кружка) и не соблюдает при этом асимметрии захвата (сверху ареола должна быть видна больше, чем снизу). При этом вызывается боль и появление трещин на сосках у матери.Такая ситуация является следствием неправильного прикладывания ребенка к груди. Несмотря на кажущееся сосание — ребенок, неправильно захвативший грудь, не может быстро получить все необходимое ему молоко, которое имеется у матери.
Самые частые причины неэффективного сосания: неправильное положение у груди, неудобная поза матери, использование пустышки и предшествующие кормления из бутылочки, кормление с накладкой на грудь. Могут иметь значения и более редкие причины, зависящие от ребенка, но это может определить только врач.
- Вода в рационе новорожденного. Грудное молоко на 87% состоит из воды. Оно обеспечивает все потребности ребенка в жидкости и питательных веществах, необходимых для оптимального роста и развития младенца. До шести месяцев — это единственное меню для малыша. Порция водички или глюкозы воспринимается ребенком как еда, подавляет его аппетит и сокращает количество необходимых кормлений, что снижает стимуляцию груди и отражается на выработке молока. Кроме того, в настоящее время доказано, что водичка или растворы глюкозы не помогают предотвратить желтуху. ,.
Назначение заменителей грудного молока или другой дополнительной жидкости требуется здоровым новорожденным крайне редко и только по строгим медицинским показаниям. - Наличие должной поддержки со стороны медперсонала и родственников. Квалифицированная поддержка персонала заключается в том, чтобы помочь матери начать грудное кормление как можно раньше, обучить ее правильному прикладыванию к груди, поощрять кормление по первому требованию ребенка, а также давать кормящей маме всю необходимую информацию о признаках эффективного поступления к ребенку молока. Поддержка и участие окружающих людей в это время, конечно, тоже очень важна.
Нужно начать грудное кормление как можно раньше (в идеале — в течение первых двух часов после рождения).
С первых же кормлений маме нужно выбрать удобное положение для кормления, обучиться правильному прикладыванию к груди. В роддоме должны быть созданы условия для совместного пребывания матери и ребенка и поощряться частые (неограниченные по продолжительности и частоте) кормления грудью.
Маме должна даваться следующая информация:
- Кормить ребенка необходимо так часто, как он просит. Не нужно ждать, когда он станет кричать от голода. Признаки того, что ребенок хочет есть: Причмокивает губками
- Тянет кулачки в рот
- Ищет ртом грудь
- Издает «призывные» звуки
Маме нужно хорошо знать признаки эффективного кормлении грудью:
- Во время сосания ребенок делает несколько медленных сосательных движений с паузой, во время которой слышно, как он проглатывает молоко. После кормления ротик ребенка влажный и грудь кажется «опустошенной». После кормления ребенок чувствует себя удовлетворенным.
- Первородный стул имеет темно-оливковую окраску. Если ребенок получает достаточное количество грудного молока, обычно уже к четвертым суткам его стул светлеет, приобретая мягкую или полужидкую консистенцию. Как правило, у детей, которые получают хорошее грудное кормление — к четвертым суткам стул становится желтым, крупинчатым. Его частота очень индивидуальна для каждого ребенка. В норме он может быть и зеленоватым.
- В первые дни дети мочатся редко (1-3р/с), но если ребенок высасывает достаточное количество молока, то в возрасте 4х суток число мокрых пеленок доходит до 6-8 раз за сутки. К 3-м неделям частота мочеиспусканий — еще больше (может достигать 20 раз за сутки). Моча светлая, соломенно-желтого цвета.
- Если ребенок хорошо питается — к 3-м суткам он убывает в массе не очень много (до 10% от веса при рождении), к 4-м суткам начинает восстанавливать свой вес, прибывая приблизительно на 25-30 г. в день, к 14-м суткам или раньше — восстанавливает первоначальную массу.
При возникновении необходимости увеличить объем высосанного ребенком молока, можно увеличить число кормлений до 12 раз в сутки, обязательно несколько раз кормить и ночью, а после кормления, когда ребенок уже наестся из груди — можно немного докармливать малыша с ложечки сцеженным материнским молоком.
Патологические желтухи
Любая желтуха может иметь необычное течение, поэтому такая желтуха условно называется «патологической желтухой». Она отличается от «физиологической» более ранним появлением (уже в первые сутки жизни), большей продолжительностью (более 3-х недель) или очень высоким уровнем билирубина в крови. Например, самые распространенные причины проявления т.н. патологической желтухи новорожденного — несовместимость крови матери и ребенка по группе (при наличии первой группы у мамы и второй или третьей у ребенка), либо резус-фактору (при отрицательном резус-факторе у матери и положительном у ребенка).
Есть и другие факторы, усиливающие вероятность появления такого течения желтухи, например: недоношенность, массивные кровоизлияния на коже или голове ребенка, выраженная желтуха у предыдущих детей и некоторые другие. Есть еще множество других причин для серьезного повышения билирубина в крови, которые должны быть выявлены в любом случае, поэтому мама, заметив у ребенка желтуху (особенно в первые сутки), обязательно должна сказать об этом врачу. Такие дети требуют особого внимания, чтобы лечение им было начато вовремя.
После того, как маму выпишут из роддома, она должна наблюдать за желтухой у своего ребенка и беспокоиться, если желтушность нарастает или держится более 3-х недель.
Затяжные желтухи — это группа патологических состояний, которые проявляются длительным сохранением повышенного билирубина в крови ребенка (более 3-х недель). Конечно, так может протекать и невинная «желтуха от женского молока», но затяжные желтухи, в то же время, могут быть причиной очень серьезного заболевания и потребовать детального обследования ребенка.
Желтуха, продолжающаяся более трех недель — требует обязательного обращения к врачу!
Кроме того, маме нужно помнить, что при обычной «физиологической» желтухе никогда не бывает обесцвечивания стула, и моча никогда не принимает темную окраску. Эти варианты окраски стула и мочи всегда должны беспокоить родителей, и следует обязательно обратиться к врачу.
Если ребенок желтушен, родителей должно встревожить и необычное поведение ребенка: вялость, сонливость, отказ от груди, плохие прибавки в массе.
Лечение
При определенном уровне билирубина, или определенном темпе нарастания его, который зависит от возраста ребенка и многих других условий, лечащий врач может обсудить с родителями вопрос о начале лечения желтухи, целью которого является предотвращение опасного подъема уровня билирубина в крови.
Самым эффективным и безопасным видом лечения, который применяется при большинстве желтух у новорожденного, является фототерапия (светолечение).
В редких случаях (чаще — при гемолитической болезни новорожденного) может потребоваться заменное переливание крови.
Во время фототерапии свет от специальных ламп синего или сине-зеленого цвета со всех сторон освещает малыша, а билирубин, находящийся в коже, под воздействием такого света преобразуется в водорастворимую форму, которая легко выводится со стулом и мочой.
Когда ребенку проводится фототерапия, ему необходимо некоторое дополнительное поступление жидкости. Это связано с тем, что длительное нахождение под источниками света усиливает потери жидкости ребенком. Тем не менее, в настоящее время не рекомендуется обязательное назначение воды или растворов глюкозы во время фототерапии. Глюкоза не является лечебным средством для лечения желтухи, . Дополнительное поступление жидкости может быть обеспечено увеличением объема кормлений и более частыми кормлениями.
Вскармливаение при желтухах
Какой вид вскармливания является наиболее предпочтительным во время провеления фототерапии?
Всемирная Организация Здравоохранения заявляет, что лучшим видом кормления для новорожденного ребенка является грудное вскармливание.
Современные пособия по лечению желтух рекомендуют матерям кормить грудью во всех случаях, когда это возможно.
При всех видах «желтух грудного вскармливания» помогает, если ребенку, при условии его эффективного сосания, предлагать более частые грудные кормления (12 и более раз в сутки), а также назначить некоторое дополнительное количество сцеженного грудного молока матери, которое можно скормить ребенку уже после того, как он закончил сосать грудь. Если это была «желтуха грудного вскармливания», то уже через 12 часов после этих мер — билирубин обычно снижается. В этих случаях иногда может потребоваться дополнительное назначение смеси, но временное прекращение грудного кормления при этих желтухах требуется редко и не является обязательным.
Есть и другие ситуации, когда у врача возникает необходимость обсудить с родителями вопрос о том, чтобы начать докармливать ребенка заменителями грудного молока. Такие показания должны быть всегда строго обоснованы. Например, это ситуации, связанные с обезвоживанием ребенка (потерей им первоначальной массы более чем на 10-12%) при которых частые грудные кормления не помогают улучшить положение.
При этом следует помнить, что врач всегда учитывает пользу кормления грудью и риск введения в рацион малыша заменителя грудного молока:
Дети, получающие искусственное питание, больше подвержены риску кишечных инфекций и других инфекционных заболеваний, например: пневмоний, отитов и пр.
- У таких детей чаще развиваются аллергические заболевания
- Все существующие заменители грудного молока оказывает повышенную нагрузку на пищеварительную систему только что родившегося ребенка.
- Любые вещества таких заменителей — хуже усваиваются.
- Дети искусственники — чаще страдают ожирением.
- Известно, что кормление ребенка искусственными заменителями вместо материнского молока является для ребенка фактором риска по развитию у него во взрослом состоянии таких заболеваний, как гипертоническая болезнь и бронхиальная астма.
Почему же в некоторых случаях при лечении желтух врачи вынуждены разлучать маму и ребенка, а грудное вскармливание временно прерывать?
Известно, что антирезусные антитела при резус-конфликте являются причиной гемолиза (разрушения красных кровяных телец — эритроцитов), и в медицинских кругах существует очень устойчивое мнение о том, что дополнительное поступление этих антител с молоком матери может поддерживать желтуху у ребенка.
на этом основаны следующие традиции:
- не кормить ребенка в первые три дня молоком матери
- не кормить ребенка, пока не будет определен титр антител в молоке мамы.
В настоящее время для таких рекомендаций нет никаких оснований.
Не существует ни одного исследования, которое показало бы эффективность этих мер для профилактики и лечения гемолитической болезни новорожденного.
Обычно гемолитическая болезнь развивается (даже при раннем начале) только спустя несколько часов после рождения. До того момента, как появятся первые признаки заболвания ( желтушное окрашивание кожи), ребенку, если он в остальном здоров — ничего не мешает общаться с мамой и сосать грудь уже в течение первого часа после рождения (как и всем другим здоровым доношенным детям). Очень важно, чтобы именно молозиво являлось первой пищей ребенка (оно является переходной пищей с амниотрофного способа кормления (когда плод заглатывает околоплодные воды) на грудное, поскольку почки малыша еще не способны пропускать большие объемы жидкости. Также известно, что молозиво богато витамином А, иммуноглобулинами, факторами роста и обладает послабляющим действием .
Во время проведения фототерапии — противопоказаний к грудному вскармливанию нет, но есть некоторые сложности.
Например, сложность состоит в том, что иногда малыш должен подвергаться действию специального лечебного света непрерывно (в очень тяжелых случаях это помогает избежать заменного переливания крови) и поэтому у мамы не всегда есть возможность взять ребенка на руки.
В некоторых случаях используют методы, позволяющие кормить малыша грудью:
- При не очень высоких уровнях билирубина — установка для проведения фототерапии может помещаться в палату совместного пребывания. В этом случае мама имеет больше возможности для кормления ребенка по требованию.
- используется специальное оптико-волоконное устройство для светолечения (светящееся одеяло), которое позволяет проводить фототерапию даже во время кормления.
Если прекращать фототерапию для кормления нельзя — в любом случае, ребенка можно кормить сцеженным молоком матери с ложечки или маленькой чашки. В некоторых больницах для этого используют шприц без иголки, которым закапывают молоко прямо в ротик ребенка.
Если малышу сделали заменное переливание крови — в первое время он требует особого наблюдения, но уже скоро его можно будет кормить грудным молоком и совместить с мамой, если предусмотрена установка фототерапии в палате совместного пребывания.
Что может сделать мама в ситуации, когда ребенку требуется лечение по поводу желтухи?
- обговорить эту ситуацию с врачом
- выразить свое желание кормить ребенка грудью
- поделиться опасениями, связанными с искусственным вскармливанием
- обосновать необходимость и возможность кормления грудью, сославшись на рекомендации ВОЗ
- настаивать, чтобы при любой возможности ребенка разрешали прикладывать к груди так часто, как он этого просит, а если это невозможно (например, некоторые дети во время фототерапии становятся сонливыми или фототерапию нельзя прерывать) — добиться того, чтобы мама могла кормить своего малыша сцеженным молоком, не пользуясь бутылочками.
- если ребенок находится в отделении интенсивной терапии — попросить врача разрешения часто посещать малыша и прикасаться к нему. Во время посещений — разговаривать с ним, успокаивать его, в перерывах между лечением просить подержать его на руках, можно также попросить медицинский персонал не использовать при уходе за ее ребенком бутылочку или соску-пустышку.
- Если мама временно разлучена с ребенком или не имеет возможности кормить его грудью, то для усиления лактации ей нужно обязательно сцеживаться не реже, чем 1 раз в 3 часа (каждую грудь примерно по 20 минут). Допускается ночной перерыв в 4-5 часов, но лучше сцеживать грудь и в ночное время, т.к. это позволяет вырабатываться большему количеству молока.
Что может сделать врач в ситуации, когда ребенку требуется лечение по поводу желтухи?
- Обсудить с мамой сложившуюся ситуацию.
- Выслушать ее вопросы, поддержать ее желание кормить ребенка грудью.
- Успокоить кормящую маму, что желтуха ее ребенка излечима и поскольку ее уже начали лечить — она не принесет ребенку никакого вреда. Рассказать о том, что используемые в роддоме методы обследования и лечения ее ребенка самые безопасные и эффективные из известных в настоящее время и о том, как сделать их еще безопаснее.
- Заверить маму, что даже если по какой-то причине ребенка нельзя будет некоторое время прикладывать к груди — она сможет продолжать давать ему свое грудное молоко.
- Заверить маму, что если ребенку некоторое время придется давать смесь, то даже небольшое количество грудного материинского молока будет приносить пользу!
- Заверить маму, что она может успешно кормить ребенка грудью, ну в крайнем случае, некоторое время ей придется давать ребенку еще и свое сцеженное грудное молоко.
- Успокоить ее, что для этого в больнице используются только проверенные, безопасные методы альтернативного кормления ребенка сцеженным молоком (например, ложка, а лучше — чашечка, и не используются другие методы кормления, которые могли бы позже помешать маме спокойно продолжить грудное вскармливание).
- Если ребенок находится в отделении интенсивной терапии — заверить маму, что ей позволят часто посещать малыша и общаться с ним без ограничений, как она этого захочет и даже брать на ручки, и даже пробовать прикладывать его к груди (под присмотром персонала, конечно)
В это время маме трудно сохранять спокойствие и быть уверенной в себе,но все ее опасения по поводу желтухи у ребенка обычно бывают сильно преувеличенными. Маме следует поверить, что столь кратковременный эпизод в жизни ее ребенка, как лечение желтухи — не помешает ей сохранить свою лактацию и возобновить кормление, если оно было ненадолго прервано.
Литература:
- Джеймс Акре Кормление детей первого года жизни: физиологические основы// научный журнал, Бюллетень ВОЗ, приложение, Т 67. Женева. 1989
- «Основы ухода за новорожденными и грудное вскармливание» в 3 частях, Региональное Европейское бюро Всемирной Организации Здравоохранения, Здоровье матери и ребенка, планирование семьи, 1997
- de Carvalho M, Klaus MH, Merkatz RB, Frequency of breastfeeding and serum bilirubin concentration. Arch Dis Child, 1982. 136: p. 737-738.
- Evidence-Based Guidelines for Breastfeeding Management during the First Fourteen Days, International Lactation Consultant Association, April, 1999
- Gartner LM. Breastfeeding and jaundice. J Perinatol 2001 Dec;21
- Giovanna Bertini,MD, Carlo Dani, MD, Michele Tronchin, PhD, and Firmino F. Rubaltelli, MDIs Breastfeeding Really Favoring Early Neonatal Jaundice? PEDIATRICS Vol. 107 No. 3 March 2001, p. e41
- Maisels MJ, Newman TB. Kernicterus in otherwise healthy, breast-fed term newborns.Pediatrics. 1995;96 :730 -733
- Management of Hyperbilirubinemia in the Newborn Infant 35 or More Weeks of Gestation Subcommittee on Hyperbilirubinemia PEDIATRICS Vol. 114 No. 1 July 2004, pp.297-316
- McDonagh AF, Lightner DA. ‘Like a shrivelled blood orange’-bilirubin, jaundice, and phototherapy. Pediatrics. 1985;75 :443 -455
- Timothy Ramer, MD Breast Milk Jaundice eMedicine
- Yamauchi Y, Yamanouchi I, Breastfeeding frequency during the first 24 hours after birth in full-term neonates. Pediatr, 1990. 86: p. 171-175.
- Yetman RJ, Parks DK, Huseby V, Mistry K, Garcia J. Rebound bilirubin levels in infants receiving phototherapy. J Pediatr. 1998;133 :705 -707