Среди заболеваний билиарного тракта первое место принадлежит дискинетическим расстройствам.
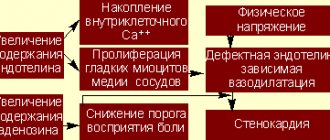
Под дисфункциями желчевыводящих путей (ранее их называли дискинезиями) подразумеваются нарушения моторно-эвакуаторной функции желчного пузыря, протоков, а также нарушение тонуса сфинктера Одди. Эти изменения приводят к нарушению процесса образования и выделения желчи, а в дальнейшем – и к её застою. Дисфункции билиарного тракта – это функциональные расстройства длительностью более 3-х месяцев. Они могут носить периодический, кратковременный или затяжной характер, проявляясь в виде болей в правом подреберье.
Желчь выполняет важную роль в процессе пищеварения. Она нужна для “размыления“ жиров до состояния эмульсии. Затем она в кишечнике обрабатывается ферментами, расщепляется и всасывается. Желчь представляет собой водяной раствор, состоящий на 70% из солей желчных кислот (холевая и хенодиоксихолевая), на 22% – из фосфолипидов (лецитина), на 4% – из холестерина, на 3% – из белка и на 0,3% – из билирубина. При недостаточном количестве желчных кислот – лецитина и холестерина – появляется нерастворимый холестерин, и желчь становится литогенной. При застойных явлениях в билиарном тракте происходят изменения состава желчи, развивается воспалительный процесс и появляется осадок в желчи – билиарный сладж, что в дальнейшем может привести к образованию конкрементов.
Причины дисфункции билиарного тракта
Первичная дискинезия желчевыводящих путей может возникнуть у детей из-за: несогласованной работы симпатической и парасимпатической нервной системы: снижается тонус сфинктера Одди и желчного пузыря. Также различные стрессы, неправильный режим питания или погрешности в еде (употребления большого количества жирной пищи, переедание или нерегулярный прием пищи) приводят к тому, что нервно-мышечный аппарат желчного пузыря становится раздражённым и плохо сокращается.
Вторичная дискинезия желчевыводящих путей появляется из-за: хронических болезней пищеварительной системы, глистной инвазии; врождённых пороков развития желчевыводящих путей; эндокринных нарушений, воспалительных заболеваний пищеварительной системы.
Почему возникает заболевание?
Принято выделять ряд причин, которые провоцируют развитие кровотечения (портальную гипертензию) из варикозно расширенных вен. Наличие нескольких варикозно расширенных вен ведет к нарушению замыкательной функции кардиального жома. Как следствие, наблюдается так называемый рефлюкс-эзофагит, который в результате вызывает истончение и атрофию слизистой пищевода, а также появление эрозий. При значительном повышении портального давления происходит разрыв варикозно расширенных вен в зоне поврежденной слизистой пищевода, что сопровождается сильным пищеводно-желудочным кровотечением. Не исключается серьезная опасность возникновения такого кровотечения и в связи с возможностью травмирования поверхностно расположенных вен слизистого и подслизистого слоев пищевода, которые имеют поверхностное расположение, а также кардиального отдела желудка при употреблении грубой пищи. Кроме того, спровоцировать разрыв ВРВ вполне возможно, проявляя повышенную физическую активность. Следует знать, что язвенная болезнь в данном случае – еще один серьезный фактор риска.
Симптомы дисфункции билиарного тракта
Клинические проявления дисфункциональных расстройств билиарного тракта достаточно широки и могут носить неспецифический характер. Жалобы многосимптомны, как правило, связаны с психосоциальными факторами. Их можно условно разделить на три группы.
Абдоминальные боли
Для гипертонической формы дисфункции желчного пузыря характерны острые приступообразные, колющие, сжимающие кратковременные боли в правом подреберье или вокруг пупка, сопровождающиеся, как правило, тошнотой, отрыжкой или даже рвотой, но без подъема температуры.
Для гипотонической формы характерны ноющие, давящие, тупые боли, приобретающие постоянный характер и связанные с приемом пищи, физической нагрузкой или эмоциональным напряжением. Отмечается горечь во рту, тошнота.
Для спазма сфинктера Одди в сочетании со сниженным тонусом желчного пузыря характерны тупые, ноющие боли в животе. При недостаточности сфинктера Одди, характерны ранние боли после приема жирной пищи, они могут быть и острыми и ноющими, в сочетании с проявлениями диспепсии.
Диспептические расстройства
Наблюдаются тошнота, рвота, отрыжка, изжога, горечь во рту, чувство тяжести в эпигастрии, изменение характера и частоты стула. Все это связано с несвоевременным выделением желчи в двенадцатиперстную кишку и нарушением переваривания жиров, с дуоденогастральным и гастроэзофагальными рефлюксами.
Неврологические и вегетативные нарушения
Головная боль, чувство кома в горле, потливость, сонливость, быстрая утомляемость, кардиалгия, похолодание конечностей, изменение поведения, тревожность, истерия, снижение способности к обучению и работоспособности.
Как проявляется болезнь
Чтобы вовремя диагностировать заболевание и начать лечение, необходимо знать о симптоматике, характерной для билиарной гипертензии:
- желтуха;
- недомогание, потеря работоспособности;
- боли в области живота, которые располагаются в различных участках брюшной полости, имеют различную интенсивность и продолжительность;
- диспепсические явления – отрыжка, позывы к тошноте и рвоте;
- вздутие живота, неустойчивый стул, чередование поноса и запоров;
- регулярные болевые ощущения в районе правого подреберья.
Поскольку главной причиной развития билиарной гипертензии врачи называют формирование новообразований, обнаружить само заболевание удается зачастую уже на запущенных стадиях. Ведь рост опухолей доброкачественного и злокачественного характера происходит бессимптомно. Поэтому к перечисленной симптоматике нужно отнестись внимательно, ведь даже неспецифичные признаки могут указывать на развитие билиарной гипертензии.
Явным признаком патологии также считается увеличение в размерах селезенки.
Одновременно с повышением билиарного давления у больного наблюдается синдром гиперспленизма – это снижение количества форменных элементов крови (лейкопения, анемия, тромбоцитопения). Проблема фиксируется у пациентов с заболеваниями печеночной системы, проявляющимися гепатоспленомегалией.
При повышении билиарного давления из-за недостаточного оттока желчного секрета у пациента в брюшной полости начинает скапливаться жидкость, этот симптом требует немедленного врачебного вмешательства. На начальных стадиях косвенным признаком служит локальная отечность – увеличивается не только селезенка, отекают также и ноги.
Методы диагностики дисфункции билиарного тракта
Обилие и многообразие симптомов дисфункциональных расстройств билиарного тракта вызывает затруднения в постановке диагноза, что требует дополнительного обследования.
Скрининговые методы диагностики
К скриниговым методам диагностики относятся: биохимические исследования сыворотки крови, УЗИ органов брюшной полости и ЭГДС.
Уточняющие методы
Для уточнения диагноза используются УЗИ с определением функции желчного пузыря и сфинктера Одди, динамическая холесцинтиграфия, ЭРХПГ.
Записаться на диагностику Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Лечение портальной гипертензии
Основой терапии портальной системы является устранение патологии, которая вызвала заболевание.
Специалисты оказывают комплексную поддержку пациентам. Она имеет несколько направлений.
Диетотерапия при гипертензии
При нарушениях в работе портальной системы кровообращения очень важно сократить количество потребляемой соли (до 3 г в сутки). Это позволяет снизить застой жидкости в организме.
Также сокращается потребление белка (до 30 г в сутки). Очень важно равномерно распределить прием пищи в течение дня. Это позволяет снизить риск печеночной энцефалопатии (повреждения головного мозга веществами, в норме обезвреживаемыми в печени).
Данная терапия может проводиться в амбулаторных условиях. Очень важно регулярно проходить необходимые обследования.
Консервативное лечение при гипертензии
Для терапии применяется целый ряд препаратов:
- Гормоны гипофиза. Данные средства позволяют сократить печеночный кровоток и снизить давление в воротной вене.
- Нитраты. Данные препараты являются солями азотной кислоты. Они расширяют сосуды, приводят к сокращению притока крови к печени.
- Бета-адреноблокаторы. Эти средства снижают частоту и силу сердечных сокращений. Благодаря этому снижается приток крови к печени.
- Синтетические аналоги соматостатина (гормона, который в норме выделяется головным мозгом и поджелудочной железой, подавляет выработку многих прочих гормонов и биологически активных веществ). Средства сокращают портальную гипертензию путем сужения артериол брюшной полости.
- Препараты лактулозы. Эти средства удаляют из кишечника вредные вещества, накапливающиеся за счет нарушений работы печени и способные вызвать повреждение головного мозга.
- Диуретики. В данную группу входят эффективные мочегонные препараты, способные сократить избыток жидкости в организме.
- Также назначается антибактериальная терапия. Она позволяет удалить из организма все микроорганизмы, являющиеся возбудителями различных заболеваний.
Хирургическое лечение гипертензии
Операция назначается только при наличии показаний к ее проведению. Обычно вмешательство актуально в том случае, если консервативная терапия не дала желаемых результатов.
Основными показаниями к хирургическому вмешательству при обнаружении портального дефекта являются:
- варикозно-расширенные вены желудка или пищевода,
- увеличение селезенки,
- асцит (свободная жидкость в брюшной полости).
Важно! Показания к лечению определяет только врач! При этом он всегда рассказывает пациенту об особенностях операции, ее длительности, осложнениях, рисках. Вы можете задавать специалисту все возникшие вопросы. Перед любой операцией проводится общая диагностика. Она позволяет обнаружить как показания, так и противопоказания к применению вмешательства.
Методы хирургического лечения:
- Портосистемное шунтирование. Данная портальная операция заключается в создании дополнительного пути кровотока из воротной вены в нижнюю полую. При этом печень не включается в данную систему кровообращения.
- Спленоренальное шунтирование. Это вмешательство сводится к созданию дополнительного кровотока из селезеночной вены в почечную. Печень также минуют.
- Трансплантация (пересадка печени). Эта операция выполняется при невозможности восстановления нормальной деятельности собственной печени пациента. Обычно орган берут у близкого родственника.
- Деваскуляризация нижнего отдела пищевода и верхней зоны желудка. Это вмешательство заключается в перевязке (закрытии просвета) некоторых артерий и вен пищевода и желудка. Портальная операция проводится для снижения риска кровотечений из вен пищевода и желудка. Обычно дополнительно удаляется селезенка.
Важно! Все хирургические вмешательства имеют ряд недостатков. Полостные операции требуют длительного восстановления. Проводятся они с использованием общего наркоза. Это негативным образом сказывается на состоянии организма пациента. Каждое отдельное вмешательство имеет и собственный ряд минусов. Именно поэтому всегда важно оценивать целесообразность его проведения.
Заказать обратный звонок Получить бесплатную консультацию
Методы лечения дисфункции билиарного тракта
Лечение дисфункциональных расстройств билиарного тракта должно быть комплексным и направлено на нормализацию оттока жёлчи и секреции поджелудочной железы. Для этого необходимо нормализовать режим и характер питания. Пища является стимулятором сокращения желчного пузыря, поэтому питание должно быть дробным, до 5 раз в день, небольшими порциями, при этом прием пищи желательно проводить в одно и то же время. Рацион должен быть выстроен так, чтобы на первую половину дня приходилось 55-60% от его суммарной калорийности. Из рациона исключаются: газированные напитки, наваристые бульоны, жирные сорта мяса, копчености, острые, жареные и консервированные продукты, концентраты. Рекомендуется свежеприготовленная пища в тёплом отварном, паровом или тушенном виде. Лечебное питание назначается не менее чем на 1 год, а при сохранении длительно болевого синдрома – до 1,5-2 лет.
Особая роль в лечении дискинезий билиарной системы принадлежит желчегонным средствам, которые условно подразделяются на:
- холеретики, стимулирующие образование желчи за счет усиления функциональной активности гепатоцитов. Это препараты, содержащие желчь: аллохол, холензим, лиобил; синтетические препараты: никодин, оксафеномид, циквалон; препараты растительного происхождения: экстракт кукурузных рылец, экстракт расторопши, артишок, дымянки, фламин, холагол, хофитол, холосас, гепабене, и др.
- холекинетики, стимулирующие желчевыделение, вызывающие повышение тонуса желчного пузыря, снижение тонуса желчных путей и способствующие усиленному поступлению желчи в ДПК: сульфат магния, сорбит, ксилит.
Для купирования болевого синдрома применяют миотропные спазмолититки (галидор, дротаверин, баралгин, мебеверин, и др). Могут назначаться также холелитические средства (производные деоксихолевой кислоты), нормализующие выработку холестерина, и гепатопротективные средства, обладающие комплексным действием на гепатобилиарную систему (спазмолитическое, противовоспалительное и холеретическое).
Для улучшение оттока желчи хорошо проводить дюбажи по Демьянову (слепое зондирование), с сульфатом магния (0,2-0,4 г/кг), минеральной водой «Донатом магния», 1-2 раза в неделю (на курс до 4-8 процедур).
Достаточно часто дисфункции билиарного тракта являются следствием невроза. С этой целью показана вегетотропная терапия. Предпочтение отдается лекарствам растительного происхождения:
- седативные препараты: корень валерианы, бром, пустырник, шалфей.
- тонизирующие препараты: экстракт элеутерококка, настойка аралии, китайского лимонника, свежезаваренный чай и пр.
Профилактика
Профилактика дисфункциональных расстройства билиарного тракта заключается в назначении рационального питания, соблюдении режима питания, исключении стрессов, санации вторичных очагов инфекции, назначении дозированных физических нагрузок.
Диспансерное наблюдение
За детьми с дисфункциями билиарного тракта сроком на 2 года устанавливается диспансерное наблюдение. Ребёнок должен проходить профилактические курсы терапии в весенне-осенние периоды и в период ремиссии: фитотерапию, водолечение и бальнеолечение.
Записаться на прием Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Некоторые аспекты диагностики и дифференциальной диагностики механической желтухи
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований.
Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Введение
Механическая желтуха (МЖ) — патологический синдром, обусловленный нарушением оттока желчи из желчных протоков печени в двенадцатиперстную кишку (ДПК). Проблема диагностики и дифференциальной диагностики причин обтурации желчных путей не потеряла актуальности и в настоящее время. Хирургические вмешательства у больных МЖ, выполняемые по экстренным показаниям, сопровождаются большим числом осложнений, а летальность достигает 15-30%, что в 4 раза выше, чем в тех случаях, когда МЖ удается ликвидировать до операции. Декомпрессия билиарной системы является одной из главных целей и важнейшим компонентом лечебных мероприятий у этих пациентов [1-3].
Этиологические факторы механической желтухи
- Пороки развития: атрезии желчевыводящих путей; гипоплазия желчных ходов; врожденные кисты холедоха; дивертикулы ДПК, расположенные вблизи большого дуоденального сосочка (БДС).
- Доброкачественные заболевания желчных путей: желчнокаменная болезнь (ЖКБ), осложненная холедохолитиазом; вколоченные камни БДС; воспалительные стриктуры желчевыводящих путей; стеноз БДС.
- Воспалительные заболевания: острый холецистит с перипроцессом; склерозирующий холангит; псевдотуморозный панкреатит; паразитарные поражения печени в области ворот печени; воспалительные инфильтраты в области ворот печени; острый папиллит; увеличение лимфатических узлов печеночнодвенадцатиперстной связки.
- Опухоли: папилломатоз желчных ходов; рак печеночных и общего желчного протоков (ОЖП); объемные образования БДС; рак головки поджелудочной железы (ПЖ); метастазы и лимфомы в воротах печени.
- Структуры магистральных желчных протоков, развивающиеся в результате операционной травмы.
Инструментальная диагностика механической желтухи
- Ультразвуковое исследование (УЗИ). Основным признаком МЖ при УЗИ является расширение внутрипеченочных желчных протоков (рис. 1). УЗИ позволяет не только выявить билиарную гипертензию, но и установить уровень блока. При высоком билиарном блоке (обтурация на уровне ворот печени) при УЗИ визуализируются расширенные внутрипеченочные протоки при нормальном диаметре ОЖП (до 6 мм), желчный пузырь чаще нормальных размеров или уменьшен, возможно выявление в воротах печени объемного образования. При низком билиарном блоке (обтурация на уровне холедоха, головки ПЖ, БДС) кроме расширенных внутрипеченочных протоков визуализируются расширенные внепеченочные протоки, желчный пузырь увеличен (рис. 2). Если низкий блок обусловлен индуративным панкреатитом, при УЗИ имеет место увеличение органа в размере, могут выявляться кальцинаты в ПЖ (рис. 3). При опухоли головки ПЖ на фоне билиарной гипертензии визуализируется объемное образование в ПЖ (рис. 4). Критериями гипертензии главного панкреатического протока служит его расширение более 2 мм в теле и более 3 мм в головке ПЖ. При ЖКБ, осложненной холедохолитиазом, выявляется увеличенный желчный пузырь с конкрементами, а также конкременты в холедохе (рис. 5). Диагностируют очаговые поражения печени: эхинококковые и альвеококковые кисты; увеличенные лимфоузлы; местатазы.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
- Чрескожная чреспеченочная холангиография. ЭРХПГ и холангиография под контролем УЗИ [1-3] могут сопровождаться и последующим лечебным эффектом (установкой потерянного дренажа,папиллотомией, холангиостомией).
- Компьютерная томография — КТ и магнитно-резонансная томография (МРТ) печени и желчевыводящих путей.
Рис. 1.
Ультразвуковая картина билиарной гипертензии при механической желтухе.
Рис. 2.
Эхографическая картина низкого печеночного блока, обусловленного опухолью головки ПЖ.
а)
Расширенные внутрипеченочные протоки.
б)
Увеличенный желчный пузырь с густой взвесью (красная стрелка) и расширенный ОЖП (синяя стрелка).
Рис. 3.
Эхографическая картина хронического псевдотуморозного панкреатита. Кальцинаты в паренхиме ПЖ.
Рис. 4.
Ультразвуковая картина опухоли головки ПЖ: образование в головке ПЖ (красная стрелка), расширенный панкреатический проток (зеленая стрелка).
Рис. 5.
Ультразвуковая картина билиарной гипертензии при механической желтухе, обусловленной ЖКБ, осложненной холедохолитиазом, конкременты в желчном пузыре и ОЖП.
Дифференциальный диагноз механической желтухи
Дифференциальную диагностику механической желтухи, в первую очередь, нужно проводить с паренхиматозной желтухой.
Паренхиматозная желтуха возникает при гепатитах и циррозах печени, развивается постепенно. Основной отличительный ультразвуковой признак паренхиматозной желтухи от механической — отсутствие расширения внутри- и внепеченочных желчных протоков.
Ультразвуковые признаки острого вирусного гепатита [4] включают увеличение размеров печени за счет обеих долей; в поздних стадиях возможно уменьшение размеров печени (симптом тающей льдинки); эхогенность паренхимы низкая (симптом темной печени); структура может быть однородной за счет выраженного отека паренхимы либо неоднородная (симптом выделяющихся сосудов); более выраженное обогащение сосудистого рисунка; уменьшение диаметра магистральных стволов печеночных вен; незначительное увеличение диаметра основного ствола воротной вены; снижение показателей скоростного и объемного кровотока по воротной вене; увеличение лимфоузлов в области гепатодуоденальной связки; спленомегалия (увеличение площади селезенки более 50 см²).
Ультразвуковые признаки хронического гепатита [4] включают увеличение размеров печени; контур печени четкий и ровный; закругление краев и увеличение углов; структура органа диффузно неоднородна; эхогенность паренхимы повышена; обеднение сосудистого рисунка на периферии; основной ствол воротной вены не расширен.
Ультразвуковые признаки цирроза печени [5-7] включают увеличение размеров печени на начальной стадии и уменьшение в терминальной; гипертрофию хвостатой доли печени; контуры становятся неровными, бугристыми; капсула четко не дифференцируется; структура паренхимы диффузно неоднородной со множественными участками повышенной эхогенности (очаги фиброза) и пониженной эхогенности (очаги регенерации); обеднение сосудистого рисунка на периферии.
При развитии портальной гипертензии [5, 7, 8] выявляются типичные эхографические признаки: увеличение диаметра портальной вены со снижением линейной скорости кровотока; изменение просвета портальной вены при глубоком вдохе не более 10%; увеличение диаметра селезеночной (свыше 8 мм), верхней и нижней брыжеечных вен; увеличение диаметра внепеченочной части воротной вены свыше 15 мм; гепатофугальное направление кровотока; выявление различных порто-портальных и порто-кавальных коллатералей (рис. 6); спленомегалия; асцит.
Рис. 6.
Эхограмма портальных коллатералей воротной вены.
а)
В-режим. Отсутствие типичного трубчатого анэхогенного ствола воротной вены с гиперэхогенными стенками. Ствол воротной вены виден как неоднородной структуры образование с множеством эхогенных, параллельно идущих стенкам сосуда перегородок (стрелка). Наличие гиперэхогенных участков в паравенозной области воротной вены.
б)
Режим ЦДК. Выраженные крупные коллатерали в проекции воротной вены.
При паренхиматозной желтухе желательна гистологическая верификация диагноза. С этой целью рекомендовано выполнение пункционно-аспирационной биопсии (ПАБ) печени под контролем УЗИ.
Клиническое наблюдение
Пациентка Л., 73 лет, поступила в стационар с жалобами на пожелтение кожных покровов.
При УЗИ брюшной полости: расширены внутрипеченочные протоки (сегментарные до 6 мм, долевые до 10 мм). ОЖП 14-15 мм. Желчный пузырь 120 30 мм, стенка 3 мм, конкрементов не выявлено. ПЖ нормальных размеров, контуры ровные, четкие. Структура диффузно неоднородная, повышенной эхогенности. Панкреатический проток расширен до 5 мм. Заключение: ультразвуковая картина низкого печеночного блока с билиарной гипертензией, блок на уровне БДС, терминального отдела ОЖП (рис. 7).
Рис. 7.
Эхографическая картина опухоли БДС.
а)
Увеличенный желчный пузырь с густой взвесью внутри (красная стрелка) и расширенный ОЖП (синяя стрелка).
б)
Расширение внутрипечоночных протоков (синяя стрелка).
в)
Расширение панкреатического протока (зеленая стрелка).
Мультиспиральная КТ с болюсным контрастированием: внутри- и внепеченочные желчные протоки расширены (долевые до 9 мм, общий печеночный проток (ОПП) 14 мм, интрапанкреатическая часть холедоха 12 мм). Вирсунгов проток расширен на всем протяжении до 6 мм. В проекции БДС визуализируется мягкотканое образование до 11 мм, накапливает контраст. Заключение: опухоль БДС с низким печеночным блоком.
Проведенные ЭРХПГ с эндоскопической папиллосфинктеротомией (ЭПСТ) установили: БДС значительно увеличен в размере, напряжен, в области устья инфильтрация слизистой, бесструктурные мелкобугристые разрастания, контактная ранимость, катетеризация боковым папиллотомом безуспешна. Выполнено рассечение продольной складки торцевым папиллотомом с формированием супрапапиллярной фистулы. При ЭРХПГ контрастируется расширенный холедох, прерывающийся на уровне интрапанкреатического отдела, без эвакуации контраста. В фистулу по проводнику установлен «потерянный» дренаж холедоха (7 см), получен отток контраста в кишку. Заключение: эндоскопическая картина опухоли БДС. Состояние после ЭРХПГ, ЭПСТ. Установка «потерянного» дренажа холедоха.
Таким образом, был установлен диагноз: папиллярная аденома БДС. Острый холецистит. Паравезикальный абсцесс. Механическая желтуха.
Выводы
- Методы лучевой диагностики оказывают существенную помощь в диагностике и дифференциальной диагностике МЖ.
- Решающая роль в диагностике и дифференциальной диагностике МЖ первичного звена принадлежит УЗИ.
- На втором этапе исследования в зависимости от уровня блока показаны ЭРХПГ (возможно, в сочетании с ЭПСТ), КТ, МРТ, чрескожная чреспеченочная холангиография под контролем УЗИ.
- Малоинвазивные эндоскопические и чрескожные чреспеченочные декомпрессионные вмешательства представляют собой эффективный способ восстановления желчеоттока при обструкции билиарной системы. Эти методики позволяют достаточно быстро и эффективно ликвидировать желтуху и холангит, дают возможность проводить хирургические вмешательства в наиболее благоприятных условиях, в плановом порядке, а у больных пожилого возраста с тяжелой сопутствующей патологией могут служить альтернативой хирургическому лечению.
Литература
- Tannapfel A., Wittekind C. (2004). Gallbladder and bile duct carcinoma. Biology and pathology. Internist 45: 33-41.
- Valle J., Wasan H. et al. (2010). Cisplatin plus gemcitabine versus gemcitabine alone for billiary tract cancer. N Engl J Med 362: 1273-1281.
- Wiedmann M.W., Mossner J. (2010). Molecular targeted therapy of biliary tract cancer — results of the first clinical studies. Curr Drug Targets 11: 834-850.
- Балашов А.Т. Возможность использования ультразвукового исследования при определении степени тяжести острого вирусного гепатита (обзор литературы) // Медицинская визуализация. 2007, N 1. С. 32-37.
- Михайлов М.К. Эхография в диагностике цирроза. М.: МЕДпресс-информ. 2003.
- Шипов О.Ю., Сюткин В.Е., Матюхина А.П., Иваников И.О. Особенности ультразвуковой картины у больных циррозом печени с разной степенью активности алкогольного гепатита // Медицинский журнал «SonoAce-Ultrasound». 2007. N 16. С. 46-51.
- Annet L., Materne R., Danse E. et al. Hepatic flow parameters measured with MR imaging and Doppler US: Correlations with degree of cirrhosis and portal hypertension // Radiology. 2003. V. 229. P. 409-414.
- Васильев В.А., Лисаченко Н.А., Цеханович К.Б. Возможности ультразвуковой допплерографии портальной системы в диагностике вирусных гепатитов // Материалы III научно-практической конференции с международным участием. Петрозаводск. 2004. С. 82-83.
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований.
Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Использование в терапии гипертензии современных методик
Сегодня, пожалуй, самым прогрессивным методом, который используется при устранении портальной гипертензии (СПГ), стал метод эндоваскулярного трансъюгулярного интрапеченочного портосистемного шунтирования – ТИПС (Transjugular Intrahepatic Portosystemic Shunt – TIPS). Как раз данный метод при терапии портальной гипертензии и применяют специалисты в нашем центре эндоваскулярной хирургии. Такая популярность применения ТИПС в клинической практике заключается в том, что эндоваскулярное (внутрисосудистое) вмешательство на практике доказало свою состоятельность, так как является самым наиболее эффективным и щадящим при терапии цирроза печени у больных групп Child B и Child C: именно в данных случаях дисфункция главных показателей гомеостаза предельно проявляется.
Также данный метод особо эффективен при терапии многих осложнений вышеуказанного заболевания, таких как кровотечения из вен желудка и пищевода, подверженных варикозному расширению, асцитического синдрома, печеночного гидроторакса.
При использовании трансъюгулярного интрапеченочного портосистемного шунтирования (ТИПС) в качестве способа внутрисосудистой терапии и профилактики кровотечения из варикозно расширенных вен пищевода и желудка, асцитического синдрома при синдроме портальной гипертензии внутрисосудистое вмешательство в подавляющем большинстве случаев вызывает критическое снижение (до 40%) степени портальной гипертензии уже в течение двух недель. Данное лечение можно совмещать с одновременной эмболизацией утолщенных и расширенных вен пищевода. Такой комплексный подход обеспечивает прекращение кровотечения, а также падение давления в системе воротной вены.
При проведении внутрисосудистой терапии портальной гипертензии специалисты, как правило, дополнительно проводят редукцию печеночного и селезеночного кровотока, благодаря чему происходит снижение степени патологии.
При обнаружении острых кровотечений из варикозно расширенных вен пищевода специалисты в первую очередь применяют медикаментозную вазоконстрикторную терапию и баллонную тампонаду вен зондом Блэкмора. После проведения данных экстренных мер, учитывая целесообразность, принято использовать эндоваскулярные и эндоскопические (склерозирование вен, лигирование) комплексные меры профилактических мероприятий по предотвращению повторных кровотечений. На данном этапе ТИПС используют как наиболее эффективный метод, исключающий неудачи, которые могут возникать, например, при проведении хирургических операций, а также при неэффективности медикаментозного и эндоскопического лечения.
В каких случаях в лечении портальной гипертензии применяется метод ТИПС
Лечение с применением методики ТИПС проводится при:
- гепаторенальном синдроме;
- рефрактерном диуретикорезистентном асците;
- остром и рецидивирующем кровотечении, вызванным варикозным расширением вен пищевода;
- печеночном гидротораксе;
- кровотечениях из варикозно расширенных вен желудка;
- болезни и синдроме Бадда-Киари;
- эктопическом варикозном кровотечении ( аноректальном, кишечном, из стомы);
- портальной гастропатии (при гипертензии слизистая оболочка имеет мозаичный вид) и сосудистой эктазии антрального отдела (наличие линейных или диффузных алых очажков на внутренней поверхности антрального отдела желудка);
- печеночно-легочном синдроме.
Методика наложения внутрипеченочного портокавального шунта
Данное медицинское внутрисосудистое вмешательство является довольно сложным, а потому выполняется в нашем центре только высококвалифицированными специалистами, которые прошли специальное обучение. В первую очередь осуществляется пункция правой яремной вены, расположенной на шее. Именно сюда и устанавливается специальный интродьюсер, через который осуществляется рентгеноконтрастное исследование печеночной вены при помощи катетера.
Затем данный катетер, который выполняет диагностическую функцию, заменяют более толстым медицинским проводником, через который вводится специальная изогнутая игла. Именно ей и производят пункцию печени. Пока кончик иглы находится в одной из ветвей воротной вены, в нее вводится проводник-струна, по которой в ткань печени помещается баллонный катетер, а затем выполняется этапная дилатация ткани печени.
Далее следует этап стентирования созданного внутрипеченочного канала. Как правило, для этого могут использоваться саморасширяющиеся или матричные покрытые и металлические стенты.
Практика показала, что использование так называемых покрытых стентов (стентов-графтов), является наиболее результативным и успешным при данном оперативном вмешательстве, так как улучшаются качество и проходимость транспеченочного шунта.
Клиническую эффективность ТИПС можно оценить по регрессу или полному прекращению симптомов портальной гипертензии: абсолютному прекращению пищеводно-желудочного кровотечения, устранению варикоза вен желудка и пищевода, а также вен передней брюшной стенки, снижению количества транссудата и дозы диуретиков при терапии асцитического синдрома и др.
После операции пациентам назначается курс диуретической, инфузионной и гемеостатической терапии. В случае необходимости наши специалисты рекомендуют применить также эндоваскулярную эмболизацию варикозно расширенных вен желудка и пищевода, а также эмболизацию селезеночной или печеночной артерии.