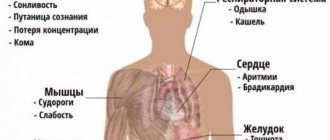
Гиперинсулинизм — основные симптомы:
- Перепады настроения
- Судороги
- Слабость
- Учащенное сердцебиение
- Раздражительность
- Постоянное чувство голода
- Потеря сознания
- Нарушение памяти
- Повышенное потоотделение
- Онемение конечностей
- Недомогание
- Тревожность
- Нарушение зрения
- Чувство страха
- Ухудшение умственных способностей
- Подергивания рук
- Подергивания ног
- Покалывание в конечностях
- Потеря ориентации в пространстве
- Коматозное состояние
Что такое гиперинсулинизм
Гиперинсулинизм — заболевание, связанное с повышением уровня инсулина и снижением сахара в крови у человека. Характерные признаки болезни: общая слабость, головокружение, повышенный аппетит, тремор и психомоторное возбуждение. Врожденная форма встречается очень редко, примерно у одного новорожденного из 50 тысяч.
Чаще определяется приобретенная разновидность болезни у лиц женского пола в возрасте 35–50 лет.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Возможные осложнения
- Профилактика
Диагностируется гиперинсулинизм в процессе опроса пациента, когда выявляется клиническая симптоматика заболевания, после чего проводятся функциональные пробы, исследуют насыщенность крови глюкозой в динамике, проводится ультразвук или томография поджелудочной железы, головного мозга.
Лечить панкреатические образования можно только хирургическим путем. При внепанкреатической патологии терапия направлена на устранение основного заболевания и его симптоматических проявлений. Пациенту назначается специальная диета.
Если своевременное лечение отсутствует, больной может впасть в гипогликемическую кому.
Введение
Синдром органического гиперинсулинизма (ОГ) обусловлен абсолютным избытком инсулина и связанной с этим гипогликемией. Встречаемость О.Г. составляет не более 4 случаев на 1 млн населения в год [2, 16-18]. Несмотря на это, социальная значимость заболевания высока, что обусловлено преимущественным поражением лиц трудоспособного возраста и тяжелым инвалидизирующим течением. Причинами синдрома ОГ являются инсулин-продуцирующая нейроэндокринная опухоль — инсулинома (спорадическая или в рамках синдрома множественных нейроэндокринных неоплазий I типа — МЭН-I), редко — незидиобластоз (диффузная гиперсекреция инсулина островковыми клетками поджелудочной железы). В связи с малыми размерами инсулином определение их точного расположения в поджелудочной железе (ПЖ) на дооперационном этапе, даже в специализированных клиниках, редко превышает 85%. Данное обстоятельство иногда служит причиной «слепых» резекций ПЖ при ОГ, при которых опухоль может быть не удалена [11-13, 20].
Сокращение финансирования отечественного здравоохранения и связанная с этим необходимость экономии материальных ресурсов требуют разумного и целесообразного подхода при выборе методов диагностики без ущерба для больного.
Цель работы — оптимизация диагностики и тактики хирургического лечения инсулином и незидиобластоза.
Причины гиперинсулинизма
Врожденный гиперинсулинизм у детей встречается нечасто. Причинами появления аномалии выступают:
- различные патологии в процессе формирования плода;
- генетические мутации;
- асфиксия при рождении.
Приобретенная форма болезни имеет две разновидности:
- Панкреатическая. Приводит к абсолютной гипогликемии.
- Непанкреатическая. Вызывает незначительное повышение инсулина.
Первая разновидность возникает по причине роста доброкачественной или злокачественной опухоли.
На образование непанкреатической формы влияют следующие факторы:
- нарушение приема пищи, долгое голодание, большая потеря жидкости из-за диареи, рвоты или в период кормления грудью;
- патологические нарушения в функционировании печени (рак, цирроз, гепатоз) приводят к проблемам с обменом веществ в организме;
- неправильный прием препаратов, заменяющих сахар в крови при диабете;
- заболевания эндокринной системы;
- недостаток ферментов, влияющих на обмен глюкозы.
Диагноз гиперинсулинизм связан с уровнем содержания сахара. Глюкоза — главный питательный элемент центральной нервной системы, требуется головному мозгу, чтобы нормально функционировать. Если уровень инсулина в крови повышается и гликоген накапливается в печени, затормаживая процесс гликогенолиза, это приводит к снижению уровня глюкозы.
Снижение концентрации сахара в крови тормозит метаболические процессы, снижая энергетические поставки клеткам головного мозга. Нарушаются окислительно-восстановительные процессы и снижается поступление кислорода в клетки, вызывая усталость, сонливость, замедляя реакции и приводя к апатии. В процессе усугубления симптоматики болезнь может спровоцировать инфаркт, судорожные приступы, дыхательную и сердечную недостаточности.
Как в организме вырабатывается инсулин
Чем опасна инсулинорезистентность?
Даже у людей без серьезных изменений в обмене веществ инсулинорезистентность запускает процессы раннего старения, также сегодня известно, что именно она связана с тяжелыми сердечно-сосудистыми патологиями и их опасными осложнения (инсульт, инфаркт, острые нарушения мозгового кровообращения, диабетическая нейропатия и пр.).
Инсулинорезистентность распространена очень широко. У 10-15% взрослых людей (без хронических заболеваний и диагнозов) может быть выявлена случайно, при каких-либо обследованиях. А это значит, что тысячи людей не только не знают о ней, но и находятся под прицелом опасных заболеваний!
Может показаться, что инсулинорезистентность — очень коварный и скрытый враг здоровья, но на самом деле эта маскировка весьма условна, потому что отклонение можно заподозрить при наличии конкретных проблем внешности и самочувствия.
Например, всем женщинам, особенно среднего возраста, знакома проблема избыточного веса. Наступает момент, когда лишние килограммы буквально срастаются с организмом, их практически невозможно сбросить, никакие диеты не помогают. Причем создается ощущение, что вес лишний вес сконцентрирован в области живота — вот почему многие женщины мечтают похудеть именно в талии, накачать пресс, не придавая значения другим частям тела. Между тем, возраст
и
скопление жировой ткани в области живота
(так называемое абдоминальное ожирение, по центральному типу) — это два важнейших фактора, запускающих развитие инсулинорезистентности и поддерживающих ее усиление.
У женщин после 35 лет возможны разнообразные гормональные отклонения
, которые в этом возрасте пока не приводят к развитию заболеваний, но создают «шторм» в организме. Колебания содержания эстрогенов и тестостерона (причем задолго до наступления климакса), уменьшение концентрации гормонов щитовидной железы и повышенное выделение гормонов стресса — адреналина, кортизола — все это влияет в первую очередь на физическое здоровье. Постепенно копятся проблемы, которые связаны друг с другом: избыточный вес, повышение уровня холестерина в крови, высокое давление. Инсулинорезистентность может быть как следствием этих изменений в организме, так и их верным спутником.
Вносят в развитие резистентности к инсулину вредные привычки, отсутствие физической нагрузки, рацион, основанный на фастфуде
и в целом
плохое качество питания
. К слову, к плохому качеству питания можно отнести и жесткие диеты, и прочие пищевые ограничения: организму от них не становится лучше, а постоянные «качели» — сброс и набор веса лишь усиливают склонность к инсулинорезистентности.
Если задуматься, то в жизни каждой из нас есть хотя бы парочка перечисленных вредных факторов, так что если какая-то проблема беспокоит давно и серьезно (никак не получается похудеть, постоянно повышенное давление, головные боли и слабость), стоит обратиться к врачу и описать ему полную картину своих симптомов. Нередко расставить все точки над
i помогает врач-эндокринолог и проведение нескольких анализов (глюкоза, глюкозотолерантный тест, гликированный гемоглобин, индекс инсулинорезистентности и др.).
Классификация
Врожденный гиперинсулинизм с точки зрения течения заболевания можно разбить на такие виды:
- Транзиторная форма. Встречается у детей, которые рождены матерями с некомпенсированным гестационным сахарным диабетом.
- Персистирующая форма. Эта разновидность диагностируется у новорожденных. Появление патологии связывают с врожденным нарушением клеток регуляции инсулина и его бесконтрольное высвобождение.
Морфологически персистирующую форму заболевания можно разбить на такие виды:
- Диффузный тип. Имеет четыре разновидности, которые равномерно распределяются по аутосомно-рецессивному и аутосомно-доминантному типу наследования.
- Фокальный тип. Характерно клональное перерождение и гиперплазия только части инсулярного аппарата. Выявляется соматическая мутация.
- Атипичный тип. Проявляется нехарактерными для этой болезни признаками.
Чаще всего используется классификация, которая отталкивается от причин возникновения заболевания:
- Первичный гиперинсулинизм — панкреатический, органический или абсолютный гиперинсулинизм. Следствие опухолевого процесса. В 90 % случаев инсулин подскакивает из-за опухолей доброкачественной природы и очень редко — при злокачественной разновидности (карциноме). Протекает органическая разновидность болезни очень тяжело.
- Вторичный гиперинсулинизм— функциональный гиперинсулинизм (относительный или внепанкреатический). Его появление связано с дефицитом контринсулярных гормонов, патологическими процессами в нервной системе и печени. Приступы гипогликемии возникают из-за голодания, передозировки лекарственных средств с сахарозаменителями, стрессов и чрезмерных физических упражнений.
Определение разновидности и формы болезни осуществляется во время проведения диагностических мероприятий.
Инсулинома (клиника, диагностика и лечение)
Авторы: Р.А.МАНУШАРОВА,
д.м.н., профессор,
Д.И.ЧЕРКЕЗОВ,
к.м.н., Клиника гинекологии и андрологии, РМАПО, Москва
Инсулинома — опухоль β-клеток островков Лангерганса, вырабатывающая избыточное количество инсулина, в результате чего возникают приступы гипогликемических симптомов. Симптомокомплекс гиперинсулинизма в 1924 г. впервые одновременно и независимо друг от друга описали Harris и В.А.Оппель.
В 1927 г. Wilder и сотр., исследуя экстракты опухоли больного инсулиномой, обнаружили в них повышенное содержание инсулина. Floyd и сотр. (1964), изучая реакцию таких же больных на толбутамид, глюкагон и глюкозу, отмечали у них высокий уровень инсулина в крови. В 1929 г. была впервые выполнена успешная операция (Graham) по удалению инсулинпродуцирующей опухоли поджелудочной железы. Таким образом, потребовались годы упорных исследований, чтобы описать клиническую картину заболевания, методы его диагностики и лечения. В литературе данное заболевание называют по-разному: инсулома, гипогликемическая болезнь, органическая гипогликемия, относительная гипогликемия, гиперинсулинизм, инсулинсекретирующая инсулома, однако в настоящее время общепринят термин «инсулинома». Это новообразование встречается в основном у пациентов в возрасте 26—55 лет. Дети страдают инсулиномой крайне редко.
Инсулинома встречается в основном у пациентов в возрасте 26—55 лет.
Патофизиологические основы клинических проявлений опухолей из β-клеток островков Лангерганса обусловлены гормональной активностью этих новообразований. Не подчиняясь физиологическим механизмам, регулирующим гомеостаз в отношении уровня глюкозы, B-клеточные аденомы приводят к развитию хронической гипогликемии. В связи с тем, что симптоматология инсулиномы возникает в результате гиперинсулинемии и гипогликемии, выраженность клинических проявлений заболевания в каждом отдельном случае свидетельствует об индивидуальной чувствительности больного к инсулину и недостатку сахара крови. Результаты наших наблюдений свидетельствуют, что больные по-разному переносят дефицит глюкозы в крови. Также понятны и чрезвычайный полиморфизм симптомов, и преобладание того или иного из них в общем симптомокомплексе заболевания у отдельных больных. Глюкоза крови необходима для жизнедеятельности всех органов и тканей организма, особенно мозга. На функцию мозга расходуется примерно 20% всей глюкозы, поступающей в организм. В отличие от других органов и тканей организма мозг не располагает запасами глюкозы и не использует в качестве энергетического источника свободные жирные кислоты. Из-за прекращения поступления в кору больших полушарий глюкозы на 5—7 минут в ее клетках происходят необратимые изменения и гибнут наиболее дифференцированные элементы коры.
В отличие от других органов и тканей организма мозг не располагает запасами глюкозы и не использует в качестве энергетического источника свободные жирные кислоты.
Gittler
и соавт. выделили 2 группы симптомов, развивающихся при гипогликемии. В I группу включены обморочные состояния, слабость, дрожь, сердцебиение, чувство голода, повышенная возбудимость. Развитие этих симптомов автор связывает с реактивной гиперадреналинемией. Такие расстройства, как головная боль, нарушение зрения, спутанность сознания, преходящие параличи, атаксия, потеря сознания, кома, объединены во II группу. При постепенно развивающихся симптомах гипогликемии превалируют изменения, связанные с центральной нервной системой (ЦНС), а при остро возникшей гипогликемии – симптомы реактивной гиперадреналинемии. В результате срыва контринсулярных механизмов и адаптационных свойств ЦНС у больных инсулиномами происходит развитие острой гипогликемии.
Большинство авторов, рассматривая клинику и симптоматологию инсулиномы, делают акцент на проявления приступов гипогликемии, но не меньшее значение имеет и изучение симптомов, наблюдаемых в межприступном периоде, т.к. они отражают повреждающее влияние хронической гипогликемии на ЦНС. Наиболее характерными признаками инсулиномы являются ожирение и повышение аппетита. О.В.Николаев (1962) разделяет все симптомы, наблюдающиеся при инсулинпродуцирующих опухолях поджелудочной железы, на проявления латентного периода и на признаки периода выраженной гипогликемии. Эта концепция отражает наблюдающиеся у больных фазы относительного благополучия, которые периодически сменяются клинически выраженными проявлениями гипогликемии.
Наиболее характерными признаками инсулиномы являются ожирение и повышение аппетита.
В 1941 г. Whipple описал триаду симптомов, наиболее полно объединяющих различные стороны клинических проявлений инсулиномы, а также результаты исследования уровня сахара крови в момент приступа гипогликемии:
1. Возникновение приступов спонтанной гипогликемии натощак или через 2—3 часа после еды. 2. Падение уровня сахара крови ниже 50 мг % во время приступа. 3. Купирование приступа внутривенным введением глюкозы или приемом сахара.
В латентной фазе при гиперинсулинизме, так же как при инсулиноме, ведущую роль играют нервно-психические расстройства. Неврологическая симптоматика при этом заболевании заключается в недостаточности VII и XII пар черепно-мозговых нервов по центральному типу, асимметрии сухожильных и периостальных, неравномерности или снижении брюшных рефлексов. Иногда наблюдаются патологические рефлексы Бабинского, Россолимо, Маринеске – Радовича, реже – другие. У больных могут наблюдаться симптомы пирамидной недостаточности без патологических рефлексов, а также нарушения чувствительности, которые заключаются в появлении зон кожной гипералгезии, СЗ, Д4, Д12, L2-5. Зоны Захарьина — Геда, характерные для поджелудочной железы (Д7—9), наблюдаются крайне редко. Стволовые нарушения в виде горизонтального нистагма и пареза взора вверх отмечаются примерно у 15% пациентов. Неврологический анализ показывает, что левое полушарие головного мозга более чувствительно к гипогликемическим состояниям, чем и объясняется большая частота его поражений по сравнению с правым. При тяжелом течении заболевания наблюдаются симптомы сочетанного вовлечения в патологический процесс обоих полушарий. У некоторых мужчин развивалась эректильная дисфункция параллельно с усугублением заболевания. По нашим данным, неврологические расстройства в межприступном периоде у больных инсулиномой характеризовались полиморфизмом и отсутствием каких-либо симптомов, характерных для данного заболевания. Степень этих поражений отражает индивидуальную чувствительность нервных клеток организма к уровню глюкозы крови и свидетельствует о тяжести болезни. Нарушение высшей нервной деятельности в межприступном периоде приводило к снижению памяти и умственной трудоспособности, безразличию к окружающему, потере профессиональных навыков, что часто вынуждало больных заниматься менее квалифицированным трудом, а иногда приводило к инвалидности. В тяжело протекающих случаях больные не помнили прошедшие события, а иногда не могли даже назвать своей фамилии и года рождения. Решающее значение в развитии расстройств психики имеет не продолжительность, а тяжесть заболевания, которая зависит от индивидуальной чувствительности больного к недостатку глюкозы крови и выраженности компенсаторных механизмов.
На электроэнцефалограммах больных, записанных вне приступа гипогликемии (натощак или после завтрака), выявлялись высоковольтные разряды О-волн, локальные острые волны и разряды острых волн, а во время приступа гипогликемии, помимо описанных изменений ЭЭГ, появлялась высоковольтная медленная активность, которая у большинства больных на высоте приступа занимала всю протяженность записи. Одним из постоянных симптомов, характерных для инсулиномы, принято считать чувство голода. Так, у большинства наших больных был повышенный аппетит с выраженным чувством голода перед приступом. У 50% из них отмечался избыток массы тела (от 10 до 80%) из-за частого приема пищи (в основном углеводов). Следует подчеркнуть, что некоторые пациенты съедали до 1 кг и более сахара или конфет в сутки. Однако некоторые больные, наоборот, испытывали отвращение к пище, требовали постоянного ухода и даже внутривенного вливания глюкозы и белковых гидролизатов из-за крайнего истощения.
Таким образом, ни повышенный аппетит, ни чувство голода нельзя считать характерными для данного заболевания, хотя эти симптомы могут встречаться в отдельных случаях. Более ценно в диагностическом отношении указание больного на ношение с собой сладкого. Большинство наших больных всегда имели при себе конфеты, сдобные мучные изделия, сахар. У некоторых больных через определенное время возникало отвращение к такого рода пище, но они не могли отказаться от ее приема.
Нерациональное питание постепенно приводило к прибавке массы тела и даже к ожирению. Однако избыток массы тела отмечался не у всех больных, у некоторых из них она была нормальной и даже ниже нормы. Похудание чаще отмечалось у больных, аппетит которых был снижен, а также у пациенток, испытывающих отвращение к пище.
У некоторых больных наблюдались мышечные боли, которые многие авторы связывают с развитием различных дегенеративных процессов в мышечной ткани и замещением ее соединительной тканью. Малая осведомленность врачей об этом заболевании часто приводит к диагностическим ошибкам, в результате чего больные с инсулиномой длительно и безуспешно лечатся от других заболеваний.
Диагностика инсулиномы
При обследовании больных с инсулиномой из анамнеза выясняется время возникновения приступа, его связь с приемом пищи. Развитие гипогликемического приступа в утренние часы, а также при пропуске очередного приема пищи, при физическом и психическом напряжении, у женщин накануне менструаций свидетельствует в пользу инсулиномы. Физикальные методы исследования в диагностике инсулиномы не играют существенной роли из-за малого размера опухоли.
Важную роль при диагностике инсулиномы играют функционально-диагностические тесты.
При исследовании уровня сахара крови натощак до лечения было выявлено снижение его ниже 60 мг % у подавляющего большинства больных. Однако следует отметить, что у одного и того же больного в разные дни уровень сахара крови варьировал и мог быть нормальным. При определении уровня инсулина в сыворотке крови натощак было отмечено повышение его содержания у подавляющего большинства больных; однако в некоторых случаях при повторных исследованиях наблюдались и нормальные его значения. Такие колебания уровня сахара и инсулина крови натощак можно связать с неодинаковой гормональной активностью инсулиномы в разные дни, а также с неоднородной выраженностью контринсулярных механизмов.
Проведение суточного гликемического профиля на фоне обычной диеты у 52 больных позволило нам выделить 3 группы больных. В I группу вошли больные, у которых уровень сахара крови на протяжении суток довольно устойчиво держался ниже нормальных цифр (ниже 60 мг %). В этой группе чаще развивались клинически выраженные гипогликемические состояния. Во II группу входили больные с чередующимся нормальным и сниженным уровнем сахара крови, в III группу — больные с нормальным уровнем сахара крови в течение суток. У больных последних 2 групп приступ гипогликемии развивался значительно реже, чем в I группе.
Таким образом, в некоторых случаях результаты исследования уровней сахара крови в течение суток дают возможность судить о характере клинического течения заболевания.
Проба с голоданием является наиболее информативной при постановке диагноза инсулиномы. При проведении пробы с голоданием у 48 из 52 больных гипогликемический приступ развился в течение 7—24 часов после начала голодания и лишь у 4 — через 40—50 часов. Сахар крови при этом снижался в среднем до 21 мг %. Таким образом, приступ гипогликемии развился у всех больных при проведении пробы с голоданием, хотя и в разное время. У 20 из 52 больных одновременно с исследованием уровня сахара крови была определена и инсулиновая активность сыворотки крови. Уровень общей инсулиновой активности во время приступа гипогликемии у 7 больных повысился в 2—2,5 раза, а у 10 — изменился незначительно по сравнению с первоначальным уровнем, а у 3 — снизился. Уровень свободной инсулиновой активности во время приступа гипогликемии повысился у 18 из 20 больных (в среднем в 1,5—3 раза), у одного больного не изменился, а у одного — снизился. Уровень радиоиммунного инсулина при проведении пробы с голоданием исследовали во время приступа гипогликемии у 9 больных; при этом у 3 из них он повысился в 1,5—2 раза, а у 6 больных не изменился.
При проведении пробы с голоданием у большинства больных происходило повышение биологической активности инсулина. Причина этого неясна. Возможно, именно это изменение приводило к возникновению гипогликемического приступа у этих больных. В то же время приступ гипогликемии при пробе с голоданием не всегда сопровождался высоким уровнем инсулина и мог возникать на фоне того же уровня инсулина, что и в начале пробы. При этом следует отметить, что у здоровых людей при длительном голодании наблюдается резкое снижение уровня инсулина, доходящее до неопределяемых значений из-за уменьшения его образования в b-клетках, в результате прекращения поступления глюкозы в последние. Таким образом, можно высказать предположение, что и у этой группы больных уровень инсулина в момент гипогликемического приступа можно расценить как повышенный, если рассматривать его в отношении того уровня сахара крови, который наблюдался в момент приступа.
У 15 больных с инсулиномами была проведена проба с толбутамидом с одновременным исследованием уровня сахара и инсулина крови. Введение толбутамида здоровым лицам вызывало выраженное снижение содержания сахара в крови на 15—30 минуте приблизительно на 40% по сравнению с исходным уровнем, с одновременным подъемом инсулиновой активности (общей и свободной) в 1,7—2,5 раза. Через 120 минут после введения препарата уровни инсулина и сахара крови у здоровых лиц возвращались к исходным и приступ гипогликемии у них не развивался. Из 15 больных с инсулиномами проба с толбутамидом оказалась положительной у 10 больных, хотя у всех 15 больных во время операции была обнаружена и удалена инсулинома. У 8 больных гипогликемический приступ развивался через 30—120 минут после введения толбутамида, при этом уровень сахара крови снижался до 21—42 мг %. Уровень инсулина в момент приступа повышался в 1,5—8 раз, т.е. мог повышаться во столько же раз, как у здоровых, однако абсолютные значения содержания инсулина во время приступа были значительно выше, чем у здоровых. У 2 больных гипогликемический приступ не развился, однако уровни сахара в крови после введения толбутамида у них снизились на 40% от исходного и оставались низкими до конца исследования (в течение 3 часов). У этих 2 больных проба была расценена как положительная. После выведения больных из гипогликемического приступа внутривенным введением 40% раствора глюкозы уровни инсулина снижались, приближаясь к исходным значениям. У 12 больных инсулиномами была проведена проба с лейцином. У здоровых людей после приема лейцина незначительно изменялся уровень сахара и инсулина крови, а у больных инсулиномами на 30—60 минуте после введения препарата наблюдалось выраженное снижение уровня сахара крови (на 40—80%) по сравнению с исходным уровнем и повышение уровня инсулина в среднем в 1,5—3 раза. В этот момент у больных развивался гипогликемический приступ. После выведения больного из приступа гипогликемии внутривенным введением 40% раствора глюкозы уровень сахара крови повышался, а инсулина сыворотки крови снижался. У 10 из 12 больных во время операции была обнаружена и удалена инсулинома, одна больная на момент проведения исследований еще не была оперирована и у одной на операции опухоль не была обнаружена (возможно, в последнем случае имело место атипическое расположение опухоли весьма малой величины, если принять во внимание, что и все остальные пробы у него были положительными). Таким образом, проба с лейцином является ценным диагностическим инструментом для быстрого выявления опухоли β-клеток островков Лангерганса.
У 55 больных была проведена гликемическая кривая с пероральной нагрузкой 50 г глюкозы. Уплощенный тип гликемической кривой без выраженного подъема уровня сахара крови на 30 и 60 минуте был обнаружен у подавляющего большинства больных (44 из 55). У 11 больных гликемическая кривая носила такой же характер, как у здоровых. Плоский тип кривых при инсулиномах можно объяснить наличием высокого уровня инсулина в сыворотке крови, который, по-видимому, препятствует повышению концентрации сахара в крови при углеводной нагрузке. У всех больных уровень инсулиновой активности (общей и свободной) был высоким натощак и держался на этом уровне до конца исследования, иногда повышаясь к концу 2-го или 3-го часа. Такую реакцию инсулярного аппарата поджелудочной железы на введение глюкозы у больных инсулиномами, отличающуюся от реакции здоровых лиц, можно объяснить измененной чувствительностью опухолевых клеток к физиологическому стимулятору, каковым является глюкоза. Однако у некоторых больных к концу углеводной нагрузки развивался гипогликемический приступ, сопровождающийся повышением уровня инсулина.
Сопоставление уровней сахара и инсулина крови натощак во время проведения проб с голоданием, лейцином и толбутамидом показало, что у подавляющего большинства больных в период выраженной гипогликемии, т.е. во время приступа, наблюдался наиболее высокий уровень инсулина. В то же время у части больных был отмечен высокий уровень инсулиновой активности натощак при нормальной концентрации сахара в крови. Такое расхождение уровней инсулина и сахара в крови натощак может быть обусловлено избыточной активностью контринсулярных механизмов в ответ на повышенную секрецию инсулина, а также тем, что большую часть инсулина в крови натощак могут составлять менее активные его формы.
Таким образом, можно сделать вывод, что наиболее информативной и доступной диагностической пробой при инсулиномах является проба с голоданием, которая у всех больных сопровождалась развитием приступа гипогликемии с резким снижением уровня сахара крови, хотя уровень инсулина при этой пробе нередко остается неизменным по сравнению с его уровнем до приступа. Проба с лейцином и толбутамидом у больных инсулиномами приводит к выраженному повышению уровня инсулина сыворотки крови и значительному снижению уровня сахара крови с развитием приступа гипогликемии. Однако эти пробы дают положительные результаты не у всех больных. Нагрузка глюкозой менее показательна в диагностическом отношении, хотя и имеет определенное значение при сопоставлении с другими функциональными пробами и клинической картиной заболевания.
В последнее время большое диагностическое значение придается тесту с подавлением С-пептида. В течение 1 часа больному внутривенно вводят инсулин из расчета 0,1 ЕД/кг. Наличие инсулиномы можно предположить при снижении С-пептида менее чем на 50%.
Подавляющее большинство инсулинпродуцирующих опухолей поджелудочной железы не превышают в размере 0,5—2 см в диаметре, что создает трудности их обнаружения во время операции. Так, у 20% больных при первой, а иногда и при второй и третьей операции не удается обнаружить опухоль.
Злокачественные инсулиномы встречаются в 10—15% случаев, причем треть из них метастазируют. В целях топической диагностики инсулином используют в основном три метода: ангиографический, катетеризацию портальной системы и компьютерную томографию поджелудочной железы (Антонов А.В., 1991). Ангиографическая диагностика инсулином основана на гиперваскуляризации этих новообразований и их метастазов. Артериальная фаза опухоли представлена наличием гипертрофированной, питающей опухоль артерии и тонкой сети сосудов в области очага поражения. Капиллярная фаза характеризуется локальным скоплением контрастного вещества в области новообразования. Венозная фаза проявляется наличием дренирующей опухоли вены. Чаще всего обнаруживаются признаки капиллярной фазы. Ангиографический метод исследования дает возможность диагностировать опухоль в 60—90% случаев. Однако наибольшие трудности возникают при маленьких размерах опухоли диаметром до 1 см и при ее локализации в головке поджелудочной железы. Сложности локализации инсулином и их небольшие размеры создают трудности их выявления с помощью компьютерной томографии. Подобные опухоли, располагаясь в толще поджелудочной железы, не изменяют ее конфигурации, а по коэффициенту поглощения рентгеновских лучей не отличаются от нормальной ткани железы, что затрудняет их определение. Надежность метода составляет 50—60%. В некоторых случаях прибегают к катетеризации портальной системы с целью определения уровня ИРИ в венах различных отделов поджелудочной железы. О локализации функционирующего новообразования можно судить по максимальному значению ИРИ. Этот метод из-за технических сложностей обычно используется при отрицательных результатах исследования, полученных при проведении двух предыдущих.
Эхография в диагностике инсулином не получила широкого распространения из-за избыточной массы тела у подавляющего большинства больных, т.к. жировая прослойка является значительным препятствием для ультразвуковой волны.
У 80—95% больных с инсулиномами топическая диагностика с помощью современных методов исследования позволяет до проведения операции установить локализацию, размер, распространенность и злокачественность (метастазы) опухолевого процесса.
Дифференциальный диагноз инсулиномы проводится с непанкреатическими опухолями (опухоли печени, надпочечников, различные мезенхимомы). При всех этих опухолях наблюдаются гипогликемии. Непанкреатические опухоли отличаются от инсулином большими размерами (1000—2000 г). Такие размеры имеют опухоли печени, коры надпочечников и различные мезенхимомы. Подобного размера новообразования легко выявляются при физикальных или обычных рентгенологических методах исследования. Большие трудности возникают в диагностике инсулиномы при тайном экзогенном применении препаратов инсулина. Основными доказательствами экзогенного использования инсулина является наличие в крови больного антител к инсулину, а также низкого содержания С-пептида при высоком уровне общего ИРИ. Эндогенная секреция инсулина и С-пептида всегда находится в эквимолярных соотношениях.
Незидиобластоз — гипогликемии у детей, обусловленные тотальной трансформацией протокового эпителия поджелудочной железы в β-клетки, занимают особое место в дифференциальной диагностике инсулиномы. Незидиобластоз можно установить только морфологически. Клинически он проявляется тяжелыми, трудно поддающимися коррекции гипогликемиями, что вынуждает принять срочные меры к уменьшению массы ткани поджелудочной железы. Общепринятый объем операции — 80—95% резекции железы. Лечение инсулиномы
Единственным радикальным методом лечения инсулиномы является оперативное вмешательство. Консервативные методы лечения применяются лишь у неоперабельных больных, а также как средства, временно устраняющие гипогликемию и применяющиеся в целях подготовки больного к оперативному лечению.
Консервативная терапия при инсулиноме включает купирование и профилактику гипогликемических состояний и воздействие на опухолевый процесс. Для этого используют различные гипергликемизирующие средства. К традиционным гипергликемизирующим средствам относятся адреналин и норадреналин, глюкагон, глюкокортикоиды. Однако они дают кратковременный эффект, и парентеральный способ применения большинства из них ограничивает их использование.
Например, гипергликемизирующий эффект глюкокортикоидов проявляется при применении больших доз препаратов, которые вызывают кушингоидные проявления. Некоторые авторы отмечают положительное влияние на гликемию дифенилгидантоина (Дифенина) в дозе 400 мг/сут. Гипергликемизирующий эффект этого недиуретического бензотиазида основан на торможении секреции инсулина из опухолевых клеток. Применяется препарат в дозе 100—600 мг/сут в 3—4 приема. Выпускается в капсулах по 50 и 100 мг, благодаря выраженному гипергликемизирующему действию его можно применять длительно.
При лечении инсулиномы предпочтение отдается препаратам, обладающим гипергликемизирующим эффектом.
Выполнение хирургических операций на поджелудочной железы осложняют ее анатомические особенности, расположение в труднодоступной области, в непосредственном соседстве с рядом жизненно важных органов, повышенная чувствительность к операционной травме, переваривающие свойства ее сока, близость к обширным нервным сплетениям, связь с рефлексогенными зонами. За счет соответствующей предоперационной подготовки, выбора наиболее рационального метода обезболивания, минимальной травматичности манипуляций при поисках и удалении опухоли и проведения профилактических и лечебных мероприятий в послеоперационном периоде удается уменьшить риск хирургического вмешательства (Николаев О.Б. и Вейнберг Э.Г., 1968).
Таким образом, основным методом лечения инсулином является хирургический, а консервативная терапия назначается в неоперабельных случаях, в случае отказа больного от операции, а также при неудачных попытках обнаружения опухоли во время операции. При этом применяются препараты, обладающие гипергликемизирующим эффектом.
Литература
1. Антонов А.В./Руководство для врачей. Клиническая эндокринология.-1991.- С. 262—274. 2. Манушарова Р.А./Функциональное состояние поджелудочной железы у больных инсулиномами до операции и в отдаленные сроки после удаления опухоли. Автореф. дис. канд. мед. наук.- 1972. 3. Клячко В.Р., Манушарова Р.А., Серцман В.И. и др. Проба с лейцином в диагностике инсулином.//Советская медицина.-1972.- №6.- С. 18—22. 4. Манушарова Р.А., Френкель Г.М., Клячко В.Р. Проблемы эндокринологии.-1973.- №2.- С. 30—37. 5. Манушарова Р.А. Функциональное состояние инсулярного аппарата поджелудочной железы у больных инсулиномами в отдаленные сроки после хирургического лечения.//Проблемы эндокринологии.- 1972.- №5.- С. 17—21. 6. Николаев О.В., Вейнберг Э.Г., Манушарова Р.А.//Сравнительная оценка проб с толбутамидом и лейцином при инсулиномах. Хирургия.- 1972.- №8.- С. 109—113. 7. Николаев О.В., Вейнберг З.Г. Инсулома — М., Медицина, 1968. 8. Broder L.Е., Carters K.//Ann. Intern. Med.- 1973. 79, №4.- P.108—118. 9. Eastman R.C., Come S.E., Strewler Q.J., et al. WJ.Clin.Endocr.-1977. — vol.44, №1.-H/142—148. 10. Okada Yosuke, Tanikawa Takahisa, Inokuchi Nobuo, et al.//J.Jap. Diabet. Soc. — 2002. — vol.45. P.815—820.
Симптомы гиперинсулинизма
Симптомы гиперинсулинизма зависят от степени понижения уровня глюкозы в крови. Для начала приступа характерны:
- острая потребность в насыщении, сильное чувство голода;
- увеличивается потоотделение;
- ощущается общее недомогание и слабость;
- усиливается тахикардия.
Если больному не оказать экстренную помощь, добавляются такие признаки:
- потеря ориентации в пространстве;
- подрагивание, онемение и покалывание в руках и ногах.
Последующая симптоматика усугубляется такими признаками:
- страх;
- тревога;
- раздражительность;
- судороги;
- нарушения зрения;
- пациент теряет сознание и впадает в кому.
Человек должен как можно чаще питаться, чтобы предотвратить осложнение состояния, а это приводит к увеличению веса.
Гиперинсулинизм имеет три степени развития:
- Легкая степень. Не имеет межприступного периода и не воздействует на кору головного мозга. Заболевание может обостряться не больше одного раза в месяц и быстро купируется употреблением медикаментозных средств или приемом сладкой пищи.
- Средняя степень. Характеризуется наличием приступов более одного раза в месяц. Больной может потерять сознание и впасть в кому. В период между приступами отмечается плохая память, невнимательность, снижение мыслительных способностей.
- Тяжелая степень. Связана с частыми обострениями с потерей сознания и необратимыми изменениями в коре головного мозга. В межприступный период наблюдаются снижение памяти, тремор конечностей, резкие перепады настроения и раздражительность.
Очень важно своевременно отреагировать на симптоматические проявления, так как от этого зависит жизнь больного.
Патогенез
β-клеточные аденомы, постоянно высвобождая инсулин даже при низкой концентрации глюкозы, вызывают развитие хронической гипогликемии. Гиперинсулинизм также вызывает повышенный распад гликогена в печени и мышцах. Глюкоза — это важный компонент метаболизма и источник энергии для всех тканей, особенно мозга. Мозг не имеет запасов глюкозы, поэтому на его функцию расходуется около 20% глюкозы, поступившей в организм. Если в кору полушарий прекращается поступление глюкозы, в ее клетках развиваются необратимые изменения (гибель элементов коры) и возникают когнитивные и другие психические нарушения.
Гипогликемия является причиной выброса в кровь катехоламинов, это проявляется слабостью, тревогой, потливостью, учащенным сердцебиением, дрожью, возбудимостью. В результате гипогликемии замедляются все виды обмена в головном мозге, снижается тонус сосудов и увеличивается приток крови к мозгу из-за спазма сосудов на периферии. Все это ведет к развитию отека мозга.
Диагностика
Диагноз гиперинсулинизм ставится по результатам проведенных исследований:
- опрос пациента, выслушивание жалоб;
- сбор анамнеза (в перинатальный период, состояние матери в процессе беременности, наличие сопутствующих болезней наследственная предрасположенность к заболеванию).
Лабораторные методы проверки:
- суточная проверка содержания глюкозы в крови с помощью портативного глюкометра;
- оценка потребности в глюкозе — применяется специальная вычислительная формула;
- проба голоданием — проводится при подозрении на врожденную форму гиперинсулинизма: для каждого возраста есть норма по времени голодания, после чего проверяют уровень инсулина, кетоновых тел, свободных жирных кислот, аммония, сдается анализ крови на лактат;
- проба с глюкагоном — пациенту вводят определенную дозу препарата и через определенное время проверяют уровень глюкозы в крови;
- стимуляционные исследования — проба с нагрузкой белком, тест с физической нагрузкой.
Генетическое обследование заключается в проверке определенных генов и участков хромосом на предмет наличия мутаций.
Дополнительные процедуры:
- ультразвуковая диагностика брюшной полости;
- сцинтиграфия;
- магнитно-резонансная томография поджелудочной железы, головного мозга.
Врач обязан провести дифференциацию с синдромом Золлингера-Эллисона, сахарным диабетом, эпилепсией, опухолями головы, психозом, неврозом.
Список источников
- Демидова Т. Ю., Титова В. В. Длительно протекающий рецидив инсулиномы в клинической практике // РМЖ. 2018; 11 (II): 122-125.
- Шевченко Ю. Л., Карпов О. Э., Стойко Ю. М. и др. Современная диагностика и хирургическая тактика при инсулиномах поджелудочной железы // Вестник Национального медико-хирургического Центра им. Н. И. Пирогова. 2016; т. 11, № 1: 6-9.
- Хацимова Л.С., Каронова Т.Л., Цой У.А., Яневская Л.Г., Гринева Е.Н. Инсулинома: диагностические подходы и врачебная тактика / Проблемы эндокринологии 2017; 63(4): 212-218.
- Калинин А. П. и соавт. Инсулинома. Медицинская газета, 2007, № 45, с. 8–9.
- Дедов И. И., Мельниченко Г. А., Кривко А. А., Кузнецов Н. С., Трошина Е. А. Отдаленные результаты хирургического лечения инсулиномы // Ожирение и метаболизм. — 2014. №3(40), с. 18-23.
Лечение гиперинсулинизма
Лечение гиперинсулинизма зависит от причины возникновения заболевания. Пациент с органическим генезом отправляется на оперативную процедуру — частичную резекцию поджелудочной железы или на тотальную панкреатэктомию. Объем хирургического вмешательства будет зависеть от местоположения патологии и ее размера.
После хирургических процедур назначается медикаментозное лечение с соответствующей диетой с низким содержанием углеводов. Стабилизация состояния наступает в течение месяца после удаления новообразования.
Когда обнаруживается злокачественная опухоль, назначается химиотерапия. При обнаружении функциональной формы лечится основное заболевание.
Диета обязательна при любой разновидности гиперинсулинизма. Потребление углеводов сводится к минимуму, предпочтительно употреблять сложные углеводы: крупы из цельного зерна, орехи, макароны, ржаной хлеб. Питаться стоит как можно чаще, до 6 раз в сутки.
Если пациент чувствует приближение приступа, стоит выпить сладкого чая, съесть конфету или белого хлеба. Во время потери сознания вводится 40 % раствор глюкозы. Если есть судороги, показаны инъекции транквилизаторов. Из тяжелых состояний человека выводят в реанимационном отделении.
Диета
Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
До проведения операции больным рекомендуют часто (8-10 раз в день) принимать пищу. Она должна содержать достаточное количество белка и углеводов. Чтобы не было гипогликемических состояний ночью, на ужин нужно иметь белковые продукты (мясо, яйца, сыр, творог). В течение дня больного должен иметь при себе углеводы (конфеты, сахар, пряники, сладкое печенье), которые могут предотвратить приступ при первых признаках гипогликемии.
Возможные осложнения
Гиперинсулинизм может приводить к тяжелым и необратимым последствиям, которые несовместимы с жизнью пациента.
Основные осложнения заболевания:
- инсульт;
- инфаркт;
- кома;
- проблемы с памятью и речью;
- паркинсонизм;
- энцефалопатия;
- сахарный диабет;
- ожирение.
Прогноз будет зависеть от тяжести заболевания и причины его возникновения. Если обнаруживается доброкачественная опухоль, очаг устраняется, а пациент выздоравливает в 90 % случаев. При злокачественности новообразования и невозможности провести операцию процент выживаемости низкий.
Прогноз
Прогноз при доброкачественной опухоли при оперативном вмешательстве, выполненном своевременно в 90% случаев благоприятный — у больных после удаления образования наступает клиническое выздоровление. При ранней диагностике и лечении изменения со стороны ЦНС исчезают. При большей длительности заболевания и постоянно повторяющихся приступах остаются необратимые изменения головного мозга.
В 5-10% встречаются злокачественные инсулиномы, которые метастазируют в печень. При метастазах выживаемость составляет не более 2-х лет. При злокачественных опухолях радикальное хирургическое вмешательство и химиотерапия избавляет больных от клинических проявлений и позволяет продлить жизнь более, чем на 4 года.
Заболевания со схожими симптомами
Гипогликемия (совпадающих симптомов: 7 из 20)
Глюкоза в человеческом организме играет роль важнейшего источника энергии. Содержится это универсальное топливо, вопреки расхожему мнению, не только в сладком: глюкоза содержится во всех продуктах, содержащих углеводы (картошке, хлебе и т. д.).
Нормальный уровень глюкозы в крови составляет примерно 3,8–5,8 ммоль/л для взрослых людей, 3,4–5,5 ммоль/л для детей и 3,4–6,5 ммоль/л для беременных. Однако порой возникают патологические состояния, когда показатели глюкозы в крови значительно отличаются от нормы. Одно из таких состояний – гипогликемия.
Понравилась статья? Поделись с друзьями в соц.сетях: