Ранний послеоперационный период
Уход за раной. Обычно послеоперационные швы не требуют снятия, и рана не нуждается в особом уходе. Врач может порекомендовать Вам в течение нескольких дней обработать рану зеленкой, в большинстве случаев этого достаточно. Тем не менее, нужно беречь рану от травм, исключить натирание раны одеждой, переохлаждения.
Душ. Если снятие швов не требуется или они сняты принимать душ можно. Не рекомендуется горячий душ. Рана моется теплой водой без использования мочалки. После мытья нужно промокнуть область раны полотенцем, не тереть! После того, как просушили рану, можно обработать ее зеленкой.
Режим. В течение первого месяца после операции необходим щадящий режим. Рана должна зажить, а организм «привыкнуть» к новым особенностям кровоснабжения. Поэтому не рекомендуются физические нагрузки, баня, сауна, переохлаждение, а также нужно полностью исключить прием алкоголя.
Лекарства. После операции Вам будут назначены лекарственные препараты. Строго соблюдайте режим приема и дозировку. Подробнее о лекарственных препаратах будет сказано ниже.
Основания для выдачи листка нетрудоспособности
Инфаркт миокарда является острым состоянием, угрожающим не только здоровью больного, но и его жизни, поэтому любое лицо, обратившееся в лицензированное медицинское учреждение за получением медицинской помощи имеет право на оформление больничного листа и получение пособия по временной нетрудоспособности в том случае, если он застрахован в системе обязательного медицинского страхования и является работником в смысле, предусмотренном Трудовым кодексом РФ.
В данном случае основанием для выдачи больничного является совокупность следующих факторов:
- наступление страхового случая в виде инфаркта миокарда, засвидетельствованного врачом лицензированного медицинского учреждения;
- страхование лица в системе ОМС;
- заболевший является лицом, находящимся в трудовых отношениях с работодателем в соответствии с ТК РФ (данный факт не подлежит какой-либо проверке и медработнику достаточно устного заявления пациента).
Инфаркт миокарда – само по себе серьезное заболевание, при котором листок нетрудоспособности врач открывает в безусловном порядке, а если для его лечения необходимо оперативное вмешательство (что бывает в подавляющем большинстве случаев), без бюллетеня тем более не обойтись.
Что делать, чтобы избежать повторных операций?
Большинство людей знает, что такое здоровый образ жизни, что курение, переедание и отсутствие физических упражнений вредны для здоровья. Соблюдение простых правил (см. статью «Профилактика атеросклероза»), которые должны войти в привычку, помогут не только избежать повторных операций, но сохранить здоровье на многие годы.
Образ жизни
Активный образ жизни очень важен, не только для профилактики атеросклероза, но для поддержания здоровья в целом.
Для пациентов после операции важно выбрать правильный тип упражнений. Это, прежде всего, прогулки пешком, работа по дому, в саду или подъем по лестнице. Можно заниматься в спортзале (лечебная физкультура), плавать. Но важно помнить, что упражнения, связанные с сильным потоотделением (когда Вы сильно потеете) нежелательны. Если они неизбежны, всегда держите при себе бутылку с водой.
Диета
Необходимо сформировать привычку к здоровому питанию. Изменение вашего питания является необходимым, чтобы нормализовать вес и снизить уровень холестерина, который играет огромную роль в образовании бляшек.
Лекарственные препараты
Прием лекарственных препаратов после проведения вмешательства на артериях крайне важен. Это должно войти в ежедневную привычку. Для того, чтобы не забывать принять таблетку можно использовать, например, напоминание на телефоне.
К основным препаратам, которые необходимо принимать после операции на артериях является «кроверазжижающие» препараты (антиагреганты и антикоагулянты). Прием данных препаратов позволит избежать тромбоза зоны реконструкции. Поэтому строго соблюдайте режим приема и дозировку. Ни в коем случае нельзя самостоятельно отменять данные препараты. Однако, прием «кроверазжижающих» препаратов может провоцировать различные кровотечения (носовые, менструальные, кровоточивость десен, спонтанное образование гематом и так далее). При появлении признаков кровотечения необходимо незамедлительно обратиться к врачу. Если Вы обращаетесь к другому врачу, например стоматологу или гинеколога, предупреждайте о приеме «кроверазжижающих» препаратов.
Для профилактики дальнейшего развития атеросклероза назначают препараты для снижения уровня холестерина ().
Баня, сауна
Парилка не рекомендуется пациентам после операций на артериях, особенно в сочетании с алкоголем. Дело в том, что в парилке человек потеет и теряет много жидкости, что приводит к «сгущению» крови и может провоцировать образование тромба, особенно в зоне операции. То же самое касается любых ситуаций, при которых возникает повышенное потоотделение (физическая нагрузка, жаркая погода и т.д.). Если подобные ситуации неизбежны, всегда держите при себе бутылку с водой.
Алкоголь
Чрезмерное употребление алкоголя является фактором риска развития тромбоза различной локализации даже у здорового человека. Что касается пациента после операции на артериях, то злоупотребление алкоголем во много раз увеличивает риск развития тромбоза зоны артериальной реконструкции. Большинство пациентов с атеросклерозом после операции на артериях вовсе отказываются от приема алкогольных напитков.
Посещение врача
Регулярное посещение врача и выполнение дополнительных методов исследования (анализы крови, УЗИ и т.д.) помогут избежать неблагоприятных ситуаций.
Не пренебрегайте своим здоровьем.
Посещайте регулярно врача и выполняйте все его рекомендации.
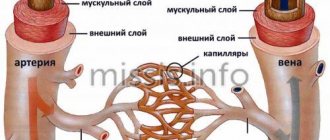
Операции на периферических сосудах
Анестезиологические услуги
Показания, противопоказания и категории сложности операции определяет врач на приеме.
Современный способ лечения сосудистых патологий — эндоваскулярные технологии. Это операции без разрезов, выполняемые под контролем УЗИ или рентгена внутри пораженного сосуда.
Результатом вмешательства на магистральных артериях является быстрое и эффективное восстановление кровоснабжения. За счет этого удается избежать многих опасных осложнений.
Современным стандартом в оперативном лечении болезней вен являются эндовенозные вмешательства.
Лечение варикозной болезни больше не оставляет рубцов – под контролем УЗИ во время операции в пораженную вену вводится лазерный зонд.
Он «склеивает» ее изнутри, тем самым создается эффект отсутствующей вены. При необходимости, внешне видимые варикозные вены удаляются через дополнительные проколы кожи, которые заживают практически бесследно.
Заболевания сосудов, которые нужно лечить с помощью операции
- Гемодинамически значимые стенозы и окклюзии магистральных артерий, в том числе при атеросклерозе
- Аневризмы и мальформации сосудов, артерио-венозные шунты
- Доброкачественные новообразования внутренних органов (матки, простаты)
- Варикозная болезнь нижних конечностей и малого таза
Показания и противопоказания к операции, её вид и объем, а также метод анестезии (местная, общая) определяет хирург после личного приема пациента.
Сосудистые хирурги ЦНМТ выполняют современные малоинвазивные оперативные вмешательства при заболеваниях периферических сосудов нижних конечностей.
1. Современные малоинвазивные эндоваскулярные (внутрисосудистые) операции на периферических артериях под рентгенологическим контролем
- Баллонная ангиопластика
- Эндоартериальное стентирование
- Эмболизация маточных артерий
2. Малоинвазивные вмешательства при варикозной болезни
- Эндовенозная лазерная коагуляция вен нижних конечностей
- Радиочастотная облитерация вен нижних конечностей
3. Лапароскопические операции по поводу варикозного расширения вен малого таза
Преимущества сосудистой хирургии в ЦНМТ
Благодаря применению эндоваскулярных технологий, операции на сосудах в ЦНМТ укладываются в концепцию «хирургии одного дня». Операцию выполняют сразу же в день поступления. Это позволяет сократить срок госпитализации до 1-1,5 суток.
Комфортные условия пребывания и персональный подход обеспечивают максимально щадящий режим восстановления после операции. В нашей клинике доктор будет вести Вас на всех этапах лечения — от обследования и стационарного лечения до реабилитации.
Реабилитация
У каждого пациента период восстановления после оперативного вмешательства на сосудах индивидуален. Сроки пребывания в стационаре в среднем составляют 1 сутки, после операции пациент наблюдается у врачей от 1 до 3 недель. После операции уже в тот же день пациент уже может ходить, ему не нужен постельный режим.
После операции при варикозной болезни необходимо носить медицинский компрессионный трикотаж ежедневно в течение 2 месяцев. Вернуться к обычной жизни с незначительными ограничениями можно уже в день выписки — то есть, через день после операции. Рекомендуемые осмотры сосудистого хирурга — 1-2 раза в год.
Задавайте вопросы в специальном разделе или присылайте их на почту [email protected], мы обязательно вам ответим!
Записывайтесь на прием по телефону или через заявку на сайте
Порядок оформления
Так как инфаркт относится к критическим состояниям, обычно человек поступает сразу в стационар лечебного учреждения, доставленный туда бригадой скорой помощи. Поэтому в подавляющем большинстве случаев листок нетрудоспособности открывается в больнице.
При заполнении больничного в соответствующей ячейке проставляется код, обозначающий общую причину отсутствия на рабочем месте. В случае инфаркта таким кодом будет «01» – заболевание, который может быть изменен на «08», если пациент продолжает лечение в санатории.
Правила выплаты пособия регулируются Федеральным законом № 255-ФЗ от 29.12.2006 и аналогичны порядку оплаты при других заболеваниях: первые три дня нетрудоспособности оплачивается из бюджета работодателя, остальные дни из денежных средств ФСС. В случае долечивания в санаторно-курортных условиях на территории России сразу после выписки из стационара нахождение на больничном с 1-го его дня оплачивается за счет средств ФСС.
Обратите внимание! Сумма выплат зависит от общего страхового стажа. Например, наименьшую выплату получит работник с общим стажем менее 1 года (30% средней зарплаты). При стаже 8 лет и более положены выплаты в размере 100% среднего заработка.
Реабилитация после стентирования
Перенесенное стентирование артерий сердца позволяет намного улучшить качество жизни пациента, но данная операция не останавливает атеросклеротический процесс, не вылечивает полностью ишемическую болезнь сердца. Поэтому больному необходимо соблюдать все рекомендации и назначения своего лечащего врача, чтобы по возможности остановить или замедлить прогресс данного заболевания.
Реабилитация после стентирования артерий сердца включает в себя: медикаментозную терапию, лечебную физкультуру, диету, изменение образа жизни в целом: отказ от курения, нормализация массы тела при необходимости.
Медикаментозную терапию и ЛФК врач подбирает для каждого пациента индивидуально.
Сколько нужно пить, чтобы сердце не выдержало?
Кардиомиопатия возникает в ответ на регулярный прием большого количества спиртного
— в эквиваленте 100 мл чистого спирта каждый день — на протяжении десяти лет и дольше. Статистика демонстрирует, что это состояние возникает у каждого второго алкозависимого.
Просто кто-то узнает о смертельно опасном заболевании сразу. Тогда у него есть шанс вылечиться. Некоторые больные полностью игнорируют симптомы кардиологического сбоя. Для них исход алкогольной кардиомиопатии всегда неблагоприятный — смерть.
Содержание:
- Особенности влияния алкоголя на сердце
- Сколько нужно пить, чтобы сердце не выдержало
- Как установить нарушение
- Симптомы, указывающие на разрушение сердечных тканей этанолом
- Что предпринять, чтобы восстановить работу сердца
- Как защитить сердце от алкоголя
Для человеческого организма этиловый спирт — это опасный яд.
Он поражает все органы и ткани, нарушает нервную проводимость. Особенно сильный урон выпивка наносит ЦНС. Не меньше страдает и сердечная мышца.
В этой статье мы поговорим о том, как спиртное влияет на сердце. Возможно, узнав эту информацию, кто-то примет решение не портить свое здоровье.
Как установить нарушение?
Каждый человек, принимающий алкоголь в течение длительного времени, должен пройти комплексное медицинское обследование. Другого способа понять, в каком состоянии находится сердце, не существует.
За проведение диагностических мероприятий обычно отвечает кардиолог или терапевт. Врач может назначить:
- Сдачу лабораторных анализов.
Берутся анализы крови из пальца и вены. - Электрокардиографию.
Это базовое инструментальное исследование, показывающее стабильность сердечного ритма, отражающее состояние миокарда. Если нужно, ЭКГ сочетают с суточным мониторированием по Холтеру. - ЭхоКГ.
Показано, если нужно изучить состояние коронарных артерий, работу клапанного аппарата. Методика указывает на гипертрофию, дилатацию миокарда. С помощью нее удается установить замедление скорости тока крови, измерить давление в сердечных камерах. - Рентген грудной клетки.
На снимках доктор может разглядеть увеличенный объем сердца, расширение просвета восходящей аорты, оценить строение клапанов.
Все эти методики безопасны и безболезненны. Если врач сказал их пройти, нужно к нему прислушаться.
Как защитить сердце от алкоголя?
Пить и не вредить сердцу — такое невозможно. Не существует рецептов, которые позволили бы часто употреблять спиртное и оставаться здоровым. Поэтому, если вам дорого здоровье, постарайтесь отказаться от крепких напитков. Чем реже вы будете их употреблять, тем лучше будет для вашего сердца и всего организма в целом.
Если же этиловый спирт уже успел поработить вас, не отчаивайтесь. Обязательно пройдите кодирование и начните курс по восстановлению здоровья.
Алкогольные напитки после инсульта
Вопрос о том, можно ли употреблять алкоголь после инсульта (или микроинсульта), является более спорным. Ответ на него во многом определяется тем, с каким именно инсультом столкнулся человек: ишемическим или геморрагическим (это определяет невролог по ряду признаков, в настоящее время врачи опираются, прежде всего, на данные компьютерной томографии). Если инсульт был геморрагический, то спиртному следует однозначно сказать «нет», даже если это всего лишь микроинсульт. Все дело в повышении артериального давления под воздействием этанола (именно гипертония чаще всего и приводит к геморрагическому инсульту). Поэтому даже микроинсульт — это сигнал об опасности, первый признак того, что образ жизни пора менять кардинальным образом.
В случае с ишемическим инсультом или микроинсультом все гораздо сложнее. Его основные причины — атеросклероз и тромбоз, а спиртное в небольших дозах как раз способствует профилактике данных состояний. Однако не исключено, что первый инсульт или микроинсульт был именно от приема алкоголя (главный признак, позволяющий сделать такой вывод, — количество выпитого алкоголя в последнее время).
В любом случае, следует обязательно пересмотреть свое отношение к спиртному: теперь можно пить только маленькими порциями, и никак иначе. Если же человек сильно напьется, то он рискует тем, что микроинсульт перерастет в инсульт большой, и последствия будут самые серьезные. В целом исследования, проводимые среди мужчин, перенесших ишемический инсульт или микроинсульт, показывают те же цифры, которые характерны для инфаркта.
Как показывает статистика, алкоголь после инфаркта, стентирования и ишемического инсульта (микроинсульта) употреблять можно (и даже полезно), но только в небольших количествах: не более бокала вина, кружки пива или рюмки водки в сутки (эта доза рассчитана для мужчин, у женщин она должна быть еще меньше). Однако не следует начинать пить в лечебных целях: для этого существуют лекарства. Современные препараты справляются с защитой сердца и сосудов гораздо лучше спиртного. Оптимально будет, если вы станете пить только по праздникам, но в малых дозах.
Еще сложнее дело обстоит с инсультом. Если по ряду признаков будет определено, что он геморрагический, то спиртное однозначно под запретом. При ишемическом инсульте, как и при инфаркте или стентировании, небольшое количество этанола разрешено. В любом случае, прежде чем начать употреблять алкоголь после инсульта или инфаркта, необходимо проконсультироваться с лечащим врачом. Только он сможет учесть состояние вашего организма, совместимость спиртного с принимаемыми лекарствами. Помните, что его мнение в данном вопросе должно быть решающим.
Что влияет на продолжительность?
Факторами, влияющими на длительность больничного листа после инфаркта миокарда и обусловленного им оперативного лечения, являются:
- вид инфаркта;
- наличие или отсутствие осложнений заболевания;
- данные клинико-лабораторных исследований, полученные в динамике;
- длительность предписанного постельного режима;
- наличие или отсутствие тяжелых нарушений ритма и проводимости;
- наличие или отсутствие выраженной хронической коронарной недостаточности;
- характер трудовой деятельности пациента.
Основанием для продления больничного является необходимость в долгой реабилитации, предполагающей покой, а также тяжелое состояние больного после инфаркта или связанных с ним инвазивных процедур, из-за чего он не может выполнять свои трудовые обязанности. Согласно Федеральному закону «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 № 323-ФЗ при очевидном неблагоприятном прогнозе пациент направляется для прохождения экспертизы и получения инвалидности.
Если лицо отказывается от прохождения экспертизы, листок нетрудоспособности закрывается. При благоприятном трудовом и клиническом прогнозе не позднее 10 месяцев после травмы пациент должен быть выписан к трудовой деятельности или же направлен на МСЭ (ч. 4 ст. 59 Закона).
Осложнения в ходе и после операции
Любая операция, даже самая щадящая, сопряжена с определенным риском осложнений. Стентирование — не исключение. Возможные осложнения:
- инфаркт или инсульт из-за отрыва бляшки, задетой катетером;
- атероэмболический синдром (закупорка других сосудов той же бляшкой);
- гематома в месте введения катетера;
- перфорация коронарной артерии или ее расслоение;
- тромбоз стента;
- кровотечение или гематома в бедренной области;
- аллергическая реакция на вводимое контрастное вещество;
- нарушение функции почек.
Риск осложнений исключительно мал и с совершенствованием методики продолжает снижаться. Несмотря на их наличие, после стентирования продолжительность жизни пациентов значительно увеличивается при условии постоянного наблюдения у кардиолога и приема соответствующих препаратов.