1.Общие сведения
Узелковый периартериит был впервые описан Адольфом Куссмаулем и Рудольфом Майером в 1866 году, – и по сей день в литературе часто называют болезнью Куссмауля-Майера. Можно встретить также названия «полиартериит», «панартериит», «системный некротизирующий васкулит» и т.д.
Это воспалительный процесс, поражающий преимущественно мелкие и средние артерии (артериолы). С развитием процесса наступают выраженные патологические изменения во всех слоях сосудистых стенок; соответственно, все больше страдает кровеносная функция, и наибольшую опасность представляет уже не сосудистая патология сама по себе, а обусловленные фиброзом нарушения кровообращения в жизненно важных органах.
Согласно имеющимся эпидемиологическим данным, заболевание чаще всего выявляется в возрастном интервале от 30 до 60 лет. Среди заболевающих примерно втрое больше мужчин, чем женщин.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Публикации в СМИ
Узелковый полиартериит (УП) — заболевание артерий мелкого и среднего калибра с образованием микроаневризм и вторичным поражением органов и тканей. Статистические данные. Распространённость: 0,7–6,3 на 100 000 населения. Средний возраст 38–43 года. Мужчины старше 40 лет болеют в 3 раза чаще. Этиология • Вирусы гепатита В (30–80% случаев, на любой стадии гепатита без корреляций с его активностью) и С • ВИЧ • Парвовирус В19 • HTLV • ЛС (сульфаниламиды, пенициллины, йодиды, тиоурацил, препараты висмута, тиазидные диуретики, гуанитидин) • Очень редко вторичный УП развивается на фоне ревматоидного артрита или синдрома Шёгрена. Патогенез. Механизм повреждения сосудистой стенки при УП не ясен. Характерно поражение артерий мышечного типа с развитием некротизирующего панваскулита, возможно образование аневризм. Следствиями васкулита являются инфаркты, кровоизлияния, рубцы. Воспалению сосудов сопутствует нарушение реологических свойств крови, тромбозы, ДВС-синдром.
Клиническая картина • Общие проявления •• Лихорадка •• Миалгии, наиболее часто — в икроножных мышцах •• Снижение массы тела (вплоть до кахексии) коррелирует с активностью процесса. • Транзиторный мигрирующий артрит суставов крупной и средней величины, без деформаций. • Поражение почек •• Изолированный мочевой синдром: протеинурия, микрогематурия, лейкоцитурия (не связана с инфекцией) •• Артериальная гипертензия: на ранних стадиях связана с почечным васкулитом или инфарктом почки, на поздних стадиях — с поражением клубочков; гипертензивный синдром часто приобретает черты злокачественности •• Разрыв аневризм почечных артерий с развитием околопочечной гематомы (редко). • Поражение нервной системы •• Комбинации периферических невритов берцовых, локтевых, лучевых, икроножных нервов. Особенности полиневрита при УП: асимметричность, преобладание двигательных нарушений, выраженный болевой синдром •• Синдром Гийена–Барре •• ЦНС: инфаркты мозга, судороги, психозы. • Поражение ССС •• Аритмии •• Коронариит с ишемическим синдромом, возможен ИМ, чаще безболевой •• Сердечная недостаточность. • Кожа •• Геморрагическая пурпура •• Узелки (аневризматическое изменение артерий) •• Сетчатое ливедо («мраморная кожа»). • Абдоминальный синдром является следствием васкулита сосудов брюшной полости •• Панкреатит •• Перфорация язв тонкого кишечника •• Некроз жёлчного пузыря. • Орхит, эпидидимит (чаще при HBV-ассоциированном УП). • Поражение глаз: конъюнктивит, ирит, окклюзия центральной артерии сетчатки. • Лёгкие (редко): лёгочный васкулит, интерстициальная пневмония.
Лабораторные данные • Исследование крови: увеличение СОЭ, лейкоцитоз, тромбоцитоз, увеличение концентрации мочевины в сыворотке крови, анемия (редко) • Исследование мочи: протеинурия, гематурия • Исследование: Аг гепатита В (50% случаев); РФ в низком титре или отсутствует; АНАТ в низком титре или отсутствуют; гипокомплементемия при поражении почек или кожи. Инструментальные данные • Биопсия вдвое информативна с участков поражённой кожи или мышц • Рентгенография суставов: без изменений • Висцеральная ангиография — микроаневризмы поражённых артерий. Диагностическая тактика. Нозологическое своеобразие клинической картине УП придают асимметричный двигательный полиневрит, полиорганная симптоматика (коронариит с развитием безболевого ИМ, специфические формы поражения почек и органов ЖКТ и пр.). Диагностические критерии (Американская Ревматологическая Ассоциация, 1990) • Снижение массы тела более 4 кг, не связанная с другими причинами • Livedo reticularis • Боль в яичках, не связанная с инфекцией, травмой или другими причинами • Миалгии (слабость или болезненность в мышцах нижних конечностей) • Мононеврит, полиневропатия или сочетание мононевритов • Диастолическое АД выше 90 мм рт.ст • Повышение концентрации креатинина сыворотки крови более 132,5 мкмоль/л, не связанное с дегидратацией или обструкцией мочевых путей • Наличие маркёров HBV в крови • Изменения, обнаруживаемые при артериографии: аневризмы или окклюзия висцеральных артерий, не связанные с атеросклерозом, фибромышечной дисплазией и другими невоспалительными заболеваниями • Гистологическое исследование артерий мелкого и среднего калибра демонстрирует гранулоцитарную и мононуклеарную инфильтрацию стенок артерий. Для постановки диагноза необходимо обнаружение 4 критериев. Чувствительность 98,9%, специфичность 95,2%. Дифференциальная диагностика • Микроскопический полиартериит (поражение почек без артериальной гипертензии, но с быстрым развитием почечной недостаточности, иногда — с нефротическим синдромом; при биопсии обнаруживают поражение капилляров) • Гранулематоз Вегенера (при УП отсутствуют язвенно-некротический ринит, синусит, ларингит) • Синдром Черджа–Стросс: бронхиальная астма, лихорадка, эозинофилия >10%, мононевриты или полиневриты, мигрирующие лёгочные инфильтраты, на биопсии — периваскулярные инфильтраты, содержащие эозинофилы. Осложнения • Гангрена конечностей • Инфаркты внутренних органов • Внутриорганные кровотечения вследствие разрыва аневризм.
ЛЕЧЕНИЕ Общая тактика Необходима иммунодепрессивная терапия, её отсутствие ухудшает прогноз 5-летней выживаемости в 8 раз. Тем не менее, иммунодепрессивная терапия затрудняет саногенетический иммунный ответ в условиях HBV-инфекции, что требует особого подхода к этой группе пациентов. Диета. Циклофосфамид следует назначать на фоне приёма большого количества жидкости для предупреждения развития геморрагического цистита. Лекарственное лечение • ГК применяют в высоких дозах. Предлагается стартовая пульс-терапия метилпреднизолоном (по 1 г/сут в/в в течение 3 последовательных дней) с последующим переходом на преднизолон 1 мг/кг внутрь ежедневно до наступления клинического эффекта (в среднем — на 1 мес). Затем дозу постепенно уменьшают до поддерживающей (10 мг/сут), а затем полной отмены (общая продолжительность лечения 12–24 мес и могут быть короче, если ГК применяют в комбинации с иммунодепрессантами. • Циклофосфамид предпочтительнее применять в/в в индивидуально подобранном режиме по 0,5–2,5 г 1 р/нед или 1 р/мес (например, по 0,6 г/м2 ежемесячно в течение года). При выборе дозы ориентируются на состояние почечной функции и состоятельность костного мозга. Развитие побочных эффектов циклофосфамида (рак мочевого пузыря, геморрагический цистит, бесплодие, подавление функций костного мозга) коррелирует с суммарной дозой. На фоне лечения циклофосфамидом, особенно в сочетании с ГК, высока вероятность развития вторичных инфекций. • Для случаев HBV-зависимого УП предложено применение преднизолона в дозе 1 мг/кг/сут в течение 1 нед, быстрой отмены его в течение второй недели и последующей антивирусной терапии •• рекомбинантный ИФН — курсами по 12 нед или непрерывно в течение года • НПВС — при суставном синдроме. • Ингибиторы АПФ, например каптоприл 75–150 мг/сут, эналаприл 20–40 мг/сут — при наличии артериальной гипертензии при условии отсутствия стеноза почечных артерий. Немедикаментозная терапия. Плазмаферез показан при рефрактерном течении УП, HBV-зависимом УП и пациентам, находящимся на гемодиализе. Хирургическое лечение показано при развитии почечной недостаточности (нефрэктомия, трансплантация донорской почки) и тромбозе брыжеечных артерий. Прогноз. Неблагоприятные прогностические факторы • уровень креатинина сыворотки крови >140 мкмоль/л • протеинурия >1 г/л • вовлечение в патологический процесс ЖКТ • поражение сердца • симптомы со стороны ЦНС. Наибольшую опасность представляют перфорация кишечника и злокачественная артериальная гипертензия. Синонимы • Болезнь Куссмауля–Майера • Панартериит нодозный • Периартериит нодозный • Периартериит узелковый • Полиартериит нодозный. Сокращение. УП — узелковый периартериит.
МКБ-10 • M30 Узелковый полиартериит и родственные состояния
2.Причины
Этиология и патогенез болезни Куссмауля-Майера остаются неясными по сей день – несмотря на более чем полуторавековую историю исследований. Наиболее вероятной причиной сегодня считают неадекватный иммунный отклик (или аутоиммунную атаку на собственные сосудистые стенки) в связи с присутствием вирусов – в частности, вирусов гепатита В и С, вируса краснухи, герпесвируса, цитомегаловируса и т.д. Рассматривается также гипотеза о возможной роли наследственной предрасположенности.
К доказанным факторам риска относятся интоксикации, прием медикаментов и вакцин, переохлаждение и пребывание под интенсивным солнечным излучением, инфекции, – в целом, любые условия, могущие спровоцировать всплеск чувствительности и бурный (ауто)иммунный отклик.
Посетите нашу страницу Дерматология
Этиология
Однозначной причины заболевания нет. В настоящее время выявлено два основных фактора:
- непереносимость лекарств;
- персистирование вируса гепатита B.
Насчитывается уже около сотни медицинских препаратов, которые удалось связать с возникновением узелкового периартериита.
У 30-40 % больных в крови был обнаружен поверхностный антиген гепатита B (HBsAg) или иммунные комплексы включающие его, а также другие антигены гепатита B (HBeAg) и антитела к антигену HBcAg, образующиеся при репликации вируса. Известно, что во Франции частота HBV-ассоциированного узелкового полиартериита снизилась с 36 % в начале 1980-х годов до менее 5 % в 2000-х годах, что обусловлено массовой вакцинацией против гепатита B.
Также у 5-12 % больных обнаруживается вирус гепатита C, однако его роль возникновении заболевания пока не доказана. Рассматриваются и другие вирусы: ВИЧ, цитомегаловирус, вирус Эпштейна-Барр, краснухи, парвовирус В 19, человеческий Т-лимфотропный вирус 1 типа, но их роль пока не доказана.
Также опубликованы отдельные наблюдения о возникновении симптомов узелкового полиартериита после введения вакцины против гепатита B, гриппа.
Ещё один предполагаемый этиологический фактор — наследственная предрасположенность, но установить связь с определённым HLA-антигеном пока не удалось.
3.Симптомы
Выделяют несколько клинических вариантов узелкового периартериита, отличающихся друг от друга достаточно сильно (кожный, астматический и т.д.). Так, кожная форма с образованием специфических узелков-гранулем, – которые и дали название болезни, – встречается лишь в 20-25% случаев и отличается значительным разнообразием проявлений (мраморная бледность, пигментация, сыпь того или иного характера, цвета и распространенности). Однако дальнейшее развитие клинической картины определяется тем, какие внутренние органы в наибольшей степени страдают вследствие нарушений кровоснабжения, – обусловленных, в свою очередь, некротизирующим фиброзом, тромбозом, аневризмами. Типичным является формирование суставно-мышечного, сердечнососудистого, почечного, легочного синдромов, часто в сочетании с тяжелой артериальной гипертензией, поражением ЦНС и ЖКТ, органов зрения, желез внутренней секреции. Во многих случаях наблюдается лихорадочное состояние, практически не купируемое антибиотиками или противовоспалительными средствами.
Течение заболевания также широко варьирует в разных случаях – от доброкачественного и медленно прогрессирующего до молниеносного, с летальным исходом через несколько месяцев после манифестации.
К закономерным следствиям некротизирующего фиброза артериол относятся ишемия и инфаркты внутренних органов, геморрагии при разрыве аневризм, прободные язвы, тяжелые поражения мозговых оболочек – в результате чего рано или поздно наступает инвалидность.
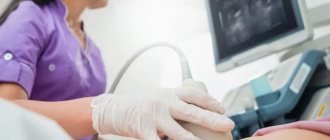
Симптоматически узелковый периартериит может имитировать множество заболеваний, поэтому доказательная диагностика требует их исключения. Дифференциальная диагностика проводится на основании клинических и лабораторных критериев (наиболее информативным считается микроскопический анализ кожных образцов). Из инструментальных методов обычно назначается допплерография, ангиография, рентген органов грудной клетки.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Клиническая картина
Заболевание обычно начинается с общих синдромов: постоянная лихорадка, прогрессирующее похудение, мышечно-суставные боли.
Лихорадка встречается у 95-100 % больных, обычно неправильного типа, не реагирующая на антибиотики, но исчезающая при кортикостероидах. Как правило исчезает в дальнейшем, при появлении органной патологии.
Похудение при узелковом периартериите патогномично. В некоторых случаях масса тела уменьшается на 30-40 кг за несколько месяцев, а степень кахексии выше, чем при онкологических заболеваниях.
Миалгии и, реже, артралгии встречаются в начале заболевания. Проявляются характерными болями в икроножных мышцах и крупных суставах.
При развитии узелкового периартериита наиболее часто встречаются органные патологии пяти типов. Они и определяют специфическую клиническую картину болезни.
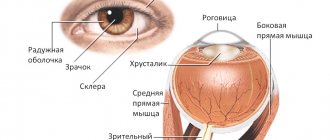
Поражение сосудов почек встречаются у 75-90 % больных. Появление симптомов свидетельствует о глубокой стадии течения заболевания. Обычно развивается артериальная гипертензия, стабильная, упорного течения, приводящая к тяжёлой ретинопатии и даже потере зрения. В моче наблюдается протеинурия (1—3 г в сутки), микрогематурия, изредка макрогематурия.
У некоторых больных происходит разрыв аневризматически расширенного сосуда с образованием околопочечной гематомы.
Поражение почек при хроническом узелковом периартериите обычно приводит к развитию почечной недостаточности в течение 1-3 лет.
При поражении сосудов органов и тканей брюшной полости симптомы нередко проявляются уже на ранних стадиях заболевания. Характерны боли в животе, разлитого характера, упорные, нарастающие по интенсивности. Также характерны диспептические явления: обычно диарея с частотой стула до 6-10 раз в сутки с примесью крови. Встречаются анорексия, тошнота, рвота.
Вследствие перфорации язвы или гангрены кишечника нередко развивается перитонит. Возможны желудочно-кишечные кровотечения.
У 50-70 % происходит поражение венечных сосудов сердца, хотя и обычно не сопровождающееся ангинозными болями. Развиваются инфаркты миокарда, в основном мелкоочаговые. Быстро прогрессирует кардиосклероз, что приводит к нарушениям ритма, проводимости, сердечной недостаточности.
Поражение лёгких встречается примерно у трети больных узелковым периартериитом. Проявляется бронхоспазмами, гиперэозинофилией, эозинофильными лёгочными инфильтратами.
Типично развитие сосудистой пневмонии, характеризующейся кашлем со скудным количеством мокроты, изредка кровохарканием, нарастающими признаками дыхательной недостаточности.
Рентгенографическое исследование показывает резкое усиление сосудистого рисунка, напоминающее застойное лёгкое, инфильтрацию лёгочной ткани, преимущественно в прикорневых зонах.
Поражение периферической нервной системы встречается примерно у половины заболевших. Проявляется развитием асимметричного моно- или полиневрита. Наблюдаются резкие боли, парестезии, иногда парезы. В основном поражаются нижние конечности. Иногда развивается картина полимиелорадикулоневрита с парезом кистей и стоп.
У некоторых больных (15-30 %) можно выявить узелковые образования (и давшие название болезни) по ходу сосудистых стволов. Иногда встречаются язвенно-некротические изменения кожи.
Иногда поражение периферических сосудов при узелковом периартериите может привести к некрозу мягких тканей и развитию гангрены.
4.Лечение
Препаратом выбора являются кортикостероидные гормоны, отмена которых приводит, впрочем, к рецидиву заболевания. Кожные симптомы также купируют гормонсодержащими мазями; нередко в лечебную схему приходится добавлять антибиотики, – для подавления присоединившейся гнойной бактериальной инфекции.
Как правило, больные нуждаются в постоянном наблюдении и терапевтическом сопровождении в течение многих лет, или же принимают лечение пожизненно. Полностью излечимыми считаются легкие формы заболевания, при условии своевременной диагностики и начала адекватной терапии.
Прочие варианты относятся к тяжелым заболеваниям с неблагоприятным прогнозом (при полном отсутствии лечения пятилетняя выживаемость составляет лишь около 10%). Примерно у половины больных удается добиться, в лучшем случае, качественной ремиссии.
Патогенез
Патогенез заключается в гипераллергической реакции организма в ответ на этиологические факторы, аутоиммунной реакции антиген-антитело (в том числе к сосудистой стенке), формировании иммунных комплексов.
Так как клетки эндотелия имеют рецепторы для Fc-фрагмента IgG и первой фракции комплемента Clq, это облегчает взаимодействие иммунных комплексов с сосудистой стенкой. Иммунные комплексы откладываются в сосудистой стенке, что приводит к развитию в ней иммунного воспаления.
Сформировавшиеся иммунные комплексы активируют комплемент, из-за чего происходит повреждение сосудов, а также образование хемотаксических веществ, которые привлекают в очаг поражения нейтрофилы. Они фагоцитируют иммунные комплексы, однако при этом происходит выделение лизосомальных протеолитических ферментов, повреждающих структуры сосудистой стенки. Также нейтрофилы способны прилипать к эндотелию и выделять в присутствии комплемента активированные кислородные радикалы, усугубляющие повреждения сосудов.
Также усиливается выделение эндотелием факторов, способствующих свёртыванию крови и тромбообразованию в воспалённом сосуде.
Лечение узелкового полиартериита и прогноз
В основе рекомендаций при узелковом полиартериите – применение кортикостероидных препаратов. Для купирования осложнений рекомендуют назначать цитостатические препараты.
Прогноз крайне сложный, если не назначено адекватное лечение. Заболевание развивается очень быстро, практически молниеносно. Летальный исход может наступить из-за:
- почечной недостаточности;
- омертвения и прободения кишечной стенки;
- критического поражения сердечно-сосудистой системы.
Если лечение кортикостероидами не назначено, то на протяжении 5 лет с момента развития болезни выживает 13% пациентов, если назначено – 40%, но у таких больных наступает стойкая инвалидизация.
Более подробно про лечение узелкового полиартериита можно прочитать на нашем сайте https://www.dobrobut.com/.
Как развивается узелковый периартериит
С помощью гистологических и гистохимических исследований было установлено, что морфологические изменения в сосудах при периартериите протекают в определенной последовательности.
Сначала возникает слизистая дистрофия стенок сосудов. Из-за разделения на части белково-полисахаридных комплексов соединительной ткани повышается сосудистая проницаемость. Дальше возникает фиброзный некроз, характеризующийся выпадением в стенки артерий масс фибрина. На этом фоне развивается воспалительная реакция клеток, при которой стенки сосудов лимфоцитами, лейкоцитами. Также в инфильтрате выявляются фибробласты, плазмоциты, которые очень быстро становятся преобладающими, что приводит к склерозу стенок артерий.
Заболевание развивается сразу или последовательно во многих органах. Но наиболее часто поражаются при узелковом периартериите почки, сосуды сердца, мозга, кишечника. В пораженных артериитом тканях и органах возникают местные изменения:
- Геморрагии – кровоизлияния различной тяжести.
- Нарушение клеточного обмена паренхимы.
- Образование язв и некрозов в пораженных очагах.
- Инфаркты с образованием рубцов.
- Нарушение эластичности сосудов.
- Цирротические изменения.
Распространенность воспаления сосудов и тяжесть, обусловленная процессом вторичных изменений, весьма разнообразны, что говорит о заболевании как о полиморфном.
Немедикаментозные методы терапии
При лечении узелкового периартериита клинические рекомендации заключаются в следующем:
- Терапевтические мероприятия должны осуществляться под постоянным наблюдением медицинского персонала и лечащего доктора. И взрослые, и дети в острые периоды патологии должны находиться в стационаре.
- В период обострения ограничивается двигательный режим пациента. Следует сохранять правильную осанку при ходьбе или когда пациент сидит. Спать необходимо на жестком матрасе и небольшой тонкой подушке.
- Исключить психические и эмоциональные нагрузки.
- Показаны ежедневные непродолжительные пешие прогулки в вечернее время. Пребывание на солнце следует исключить.
- Ввиду иммунопатологического механизма заболевания все пациенты обязаны соблюдать гипоаллергенную диету. При значительном прогрессирующем снижении веса показана белковая диета. При почечном синдроме потребление жидкости пациентом находится под контролем.
- Для профилактики остеопороза рекомендовано потреблять пищу с высоким содержанием кальция и холекальциферола (витамин D).
- Лечебную физкультуру проводят в зависимости от состояний больного и его индивидуальных возможностей.
К хирургическим методам прибегают крайне редко. Основными способами оперативного лечения являются протезирование, шунтирование (в основном операцию проводят на сердце, реже на желудке), трансплантация почек.
Узелковый полиартериит: диагностика
Диагноз ставят на основании очень разных жалоб пациентов, с учетом наличия или отсутствия лекарственной аллергии, а также данных дополнительных методов исследования.
Легко ли выявляется узелковый полиартериит? Диагностика зависит от умения врача связать проявления со стороны различных органов и систем с этим видом поражения.
Значение в диагностике имеют:
- потеря веса больше чем на 4 кг, которая не зависит от питания;
- повышение диастолического давления больше 90 мм рт. ст.;
- выявление антител к вирусу гепатита B;
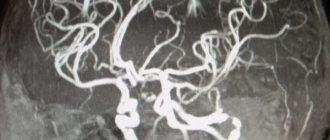
- нарушения, выявленные при артериографии;
- данные биопсии – забора тканей сосудистой стенки с последующим изучением под микроскопом.