Статья проверена врачами Euromed Clinic✅
По мере накопления данных о возможных последствиях перенесенного COVID-19 ученые обратили внимание, что так называемый постковидный синдром нередко протекает тяжелее, чем сама вирусная инфекция.
Помимо поражения нервной и дыхательной систем, почек, печени и других органов, врачи отмечают частые осложнения после короновируса на сердце и сосуды, которые могут существенно ограничить повседневную и профессиональную жизнь человека, а также стать причиной отложенной летальности (смерти).
Существует достаточное количество исследований, доказывающих, что коронавирус дает осложнение на сердце и сосуды человека, причем подобные осложнения затрагивают и пациентов, которые ранее не страдали заболеваниями сердечно-сосудистой системы.
Даже спустя полгода после перенесенного COVID-19 врачи фиксируют у пациентов воспаление тканей сердца — в том числе у тех, кто перенес заболевание бессимптомно.
Как распознать надвигающийся инфаркт
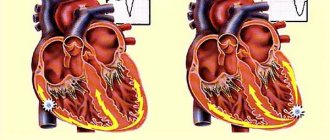
Под инфарктом доктора понимают поражение сердечной мышцы, спровоцированное закупоркой сердечной артерии и ухудшением или полным прекращением кровоснабжения органа. В такой ситуации, если не купировать приступ и не восстановить нормальный кровоток, ткани миокарда начнут отмирать спустя 30 минут после первых признаков инфаркта.
Помимо тромбоза артерии, приступ протекает на фоне ее спазма, расслоения и проникновения в полость капилляра инородного тела (например, частицы опухолевого новообразования). Вызывают инфаркт разные причины, но есть основные из них – это ожирение, гипертония, наследственность, курение и алкоголизм, сахарный диабет, частые стрессы, отсутствие физических нагрузок.
Выше риск развития приступа у людей с повышенными показателями холестерина в крови, заболеваниями сердечно-сосудистой системы, а также по достижении 65–70-летнего возраста. Специфическими признаками инфаркта выступают выраженная боль в левой части груди, длительные признаки стенокардии, панические атаки, выделение холодного липкого пота и нехватка воздуха. Боль носит жгучий характер, а приступ стенокардии не купируется приемом Нитроглицерина.
Приступ может продолжаться часа два или затянуться на сутки, поэтому при первых симптомах нужно обратиться за врачебной помощью.
Выделяют несколько разновидностей инфаркта:
- типичный – его симптоматика уже описана, он встречается в большинстве случаев;
- гастралгический – преобладают боли в животе, затмевающие остальные симптомы;
- астматический – проявляется резким удушьем;
- аритмический – для него характерно стойкое изменение ритма сердечных сокращений, что опасно для жизни;
- церебральный – напоминает инсульт, зачастую протекает на фоне кардиогенного шока;
- бессимптомный – после перенесения такого типа инфаркта пострадавший может узнать о нем лишь во время прохождения ЭКГ при плановом осмотре кардиолога.
Распознать нетипичный инфаркт самостоятельно, наверное, будет трудно или невозможно – четверть пациентов вообще не предъявляет жалоб на сжимающие и жгучие боли за грудиной, что осложняет своевременную диагностику. Главная проблема астматического приступа в том, что дискомфорт в сердце маскируется под приступ астмы, из-за чего врачам тяжело сразу заподозрить инфаркт. При нажиме на грудину и развитии резкой боли диагностика может ускориться.
Инфаркт и инсульт: признаки, неотложная помощь, профилактика
Инфаркт миокарда – заболевание, при котором из-за закупорки коронарной артерии полноценное кровоснабжение участка сердечной мышцы (миокарда) внезапно и резко прекращается, что ведет к выраженному недостатку кислорода (ишемии), питательных веществ и гибели клеток миокарда. Этот участок уже не может принимать участия в сердечных сокращениях, поэтому сердце не может обеспечить кровоток в организме. Кислородное голодание начинают испытывать все органы и ткани, что ведет к нарушению их функции. Основная причина инфаркта – повышенный уровень холестерина и некоторых липидов в крови.
Типичные проявления инфаркта миокарда – ощущение сильного сдавления или боли за грудиной либо несколько левее или правее от нее. Боль чаще всего сжимающая, давящая, раздирающая (чувство кола в груди), иногда жгучая. Характерна иррадиация боли в левое надплечье, плечо, руку, реже в шею и нижнюю челюсть, иногда в правую половину плечевого пояса. Изредка боль локализуется в эпигастральной области. В отличие от стенокардии боль при инфаркте миокарда продолжается более получаса, обычно несколько часов. Принятый нитроглицерин приносит лишь незначительное и кратковременное облегчение. Часто отмечается резкая слабость и холодный пот. Нередко в острой стадии инфаркта миокарда у больных наблюдается тошнота, рвота, икота, вздутие живота, имеющие рефлекторный характер. В некоторых случаях инфаркт миокарда протекает практически бессимптомно.
Лицо больного в период боли имеет страдальческий вид, кожа обычно бледная, иногда с цианотичным оттенком. Дыхание учащенное. Артериальное давление в момент возникновения боли может повышаться, но вскоре падает до необычно низкого для больного уровня. Пульс частый, сердечные тоны ослаблены. У большинства больных можно выявить различные аритмии сердца.
Если у Вас или кого-либо внезапно появились вышеуказанные характерные признаки сердечного приступа даже при слабой или умеренной их интенсивности, которые держатся более 5 мин — не задумывайтесь, сразу вызывайте бригаду скорой медицинской помощи. Не выжидайте более 10 минут — в такой ситуации это опасно для жизни.
Восстановительный период после перенесенного инфаркта миокарда длится 4-6 недель. Протекает он у различных больных по-разному. Чаще всего в этот период больные сохраняют работоспособность, но у них иногда случаются приступы стенокардии. В редких случаях течение постинфарктного периода прерывается наступлением повторного инфаркта.
Результаты крупномасштабных международных исследований, в частности, исследования INTERHEART, показали, что определяющее влияние на риск развития инфаркта миокарда оказывают следующие факторы: дислипидемия, курение, АГ, абдоминальное ожирение, психосоциальные факторы (стресс, социальная изоляция, депрессия), сахарный диабет, понижают риск: употребление в достаточном количестве овощей и фруктов, регулярная физическая активность.
Неотложные меры самопомощи и взаимопомощи при сердечном приступе (инфаркте миокарда).
В нашей стране до 80 % смертей происходит вне медицинских организаций — дома, на работе, на даче, в общественных и других местах. Большая часть из них происходит скоропостижно или по механизму внезапной смерти. Однако, при владении несложными приемами оказания первой доврачебной помощи со стороны людей, окружающих человека, оказавшегося в таком критическом состоянии, а также знание каждого о мерах первой самопомощи может в большинстве случаев спасти жизнь больного.
Характерные признаки (симптомы) сердечного приступа (инфаркта миокарда)
• внезапно (приступообразно) возникающие давящие, сжимающие, жгущие, ломящие боли в грудной клетке (за грудиной) продолжающиеся более 5 минут;
• аналогичные боли часто наблюдаются в области левого плеча (предплечья), левой лопатки, левой половины шеи и нижней челюсти, обоих плеч, обеих рук, нижней части грудины вместе с верхней частью живота;
• нехватка воздуха, одышка, резкая слабость, холодный пот, тошнота часто возникают вместе иногда следуют за или предшествуют дискомфорту/болям в грудной клетке
• нередко указанные проявления болезни развиваются на фоне физической или психоэмоциональной нагрузки, но чаще с некоторым интервалом после них.
Алгоритм неотложных действий:
• Вызвать бригаду скорой медицинской помощи.
• Сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем, принять 0,25 г ацетилсалициловой кислоты (аспирина) (таблетку разжевать, проглотить) и 0,5 мг нитроглицерина (таблетку/капсулу положить под язык, капсулу предварительно раскусить, не глотать); освободить шею и обеспечить поступление свежего воздуха (открыть форточки или окно).
• Если через 5-7 мин. после приема ацетилсалициловой кислоты (аспирина) и нитроглицерина боли сохраняются необходимо второй раз принять нитроглицерин.
• Если через 10 мин после приема второй дозы нитроглицерина боли сохраняются, необходимо в третий раз принять нитроглицерин.
• Если после первого или последующих приемов нитроглицерина появилась резкая слабость, потливость, одышка, необходимо лечь, поднять ноги (на валик и т.п.), выпить 1 стакан воды и далее, как и при сильной головной боли, нитроглицерин не принимать.
• Если больной ранее принимая лекарственные препараты снижающие уровень холестерина в крови дайте больному его обычную дневную дозу и возьмите препарат с собой в больницу.
Внимание! Больному с сердечным приступом категорически запрещается вставать, ходить, курить и принимать пищу до особого разрешения врача;
нельзя принимать аспирин (ацетилсалициловую кислоту) при непереносимости его (аллергические реакции), а также при явном и обострении язвенной болезни желудка и двенадцатиперстной кишки;
нельзя принимать нитроглицерин при резкой слабости, потливости, а также при выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
Профилактика инфаркта миокарда.
Что касается профилактики атеросклероза, тот каждый, кто ознакомился с факторами, способствующими его возникновению, знает, что делать. Правильно поступит тот, кто резко сократит потребление животных жиров, выработает рациональное отношение к питанию. Следует употреблять нежирный творог, обезжиренный кефир. Больше надо включать в меню богатых клетчаткой овощей – капусту сырую и квашеную, свеклу, морковь (не менее 500 г в сутки). Клетчатка помогает выводить из организма излишки холестерина. При выявлении первых случаев повышения давления, для чего нужно регулярно, хотя бы раз в один — два месяца, измерять АД и, обратившись к врачу, принять необходимые меры, приостановить развитие гипертонии вполне реально (АД не должно быть выше 140/90 мм рт. ст.). Если определяется повышенный уровень холестерина, то прибегнув к диетическому и медикаментозному лечению, можно задержать и прогрессирование атеросклероза (максимально допустимый уровень холестерина в крови 5 ммоль/л). Важнейшим профилактическим мероприятием является прекращение курения. Вредные вещества, находящиеся в дыме сигарет, способствуют развитию и прогрессированию атеросклероза, вызывают колебания артериального давления, сгущают кровь и провоцируют тромбозы. Опасность представляет так называемое пассивное курение, поэтому важно не только бросить курить, но и не находиться в помещениях, где разрешено курить, и в компании курящих лиц. Курение значительно снижает эффект от физических тренировок, поэтому желание достичь максимального эффекта от упражнений и вести активный образ жизни – еще один повод прекратить курить.
С целью своевременного выявления начальных нарушений в деятельности сердечно-сосудистой системы и при необходимости назначения оптимального медикаментозного лечения, способного предотвратить развитие инфаркта миокарда, специалисты настоятельно советуют регулярно проходить диспансеризацию или профилактический медицинский осмотр в поликлинике по месту жительства.
И наконец, важно помнить, что лечение инфаркта назначает только врач, а пациент и его родственники строго выполняют предписания. Самолечение инфаркта, как бы легко он ни протекал, недопустимо!
Инсульт: причины, симптомы, профилактика.
В современном мире от такого заболевания как «инсульт» страдают чаще, чем от «инфаркта миокарда». Больше всего этому заболеванию подвержены жители крупных городов, где жизнь полна стрессов и переживаний, а так же складывается неблагоприятная экологическая обстановка. Инсульт обусловливает около 6 миллионов смертей в год во всем мире, и как причина смерти уступает лишь ишемической болезни сердца.
Инсульт это страшный удар, который нередко делит не только жизнь заболевшего, но и жизнь его семьи как бы на две части: «До» и «После». В одночасье может измениться все: и активный, деятельный человек стать беспомощным инвалидом, нуждающимся в постоянной посторонней помощи, уход за которым тяжелым бременем ложится на его близких, создает немалые трудности социально-экономического характера для общества. А какую жизнь вынуждены вести люди, перенесшие тяжелый инсульт? Это настоящая подлинная трагедия и невидимые миру слезы, поскольку для многих из них даже выход за пределы квартиры – неразрешимая проблема, а не так уж редко болезнь приковывает к постели, делая больного полностью зависимым от окружающих.
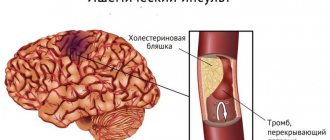
Инсульт – это острое нарушение мозгового кровообращения, приводящее к повреждению вещества мозга и расстройству его функций. Существует два вида этого заболевания: ишемический инсульт и геморрагический инсульт. Ишемический инсульт возникает, если просвет сосуда перекрывается тромбом или эмболом. Причина геморрагического инсульта – разрыв стенки сосуда и попадание крови в вещество головного мозга.
Многие факторы риска инсульта являются общими и для других сердечно-сосудистых заболеваний. Они подразделяются на две большие группы: внутренние — повышенное артериальное давление, возраст, отягощенная наследственность (инсульт, инфаркт миокарда, гипертоническая болезнь у ближайших родственников), повышенное содержание холестерина в крови, ожирение; внешние – эмоциональный стресс, малоподвижный образ жизни, вредные привычки, особенности экологии. Кроме того, инсульт имеет свойственные только ему факторы риска: начальные проявления недостаточности кровоснабжения мозга, дисциркуляторная энцефалопатия, преходящие нарушения мозгового кровообращения, перенесенные ранее инсульты.
Начало инсульта может быть разным. Геморрагический инсульт возникает внезапно. Впоследствии больные даже могут указать, с какого часа и даже минуты у них появились симптомы болезни: сильнейшая головная боль, рвота, головокружение, слабость, недомогание. Может наблюдаться ухудшение ориентации человека в окружающем пространстве, затруднение речи, потеря сознания, развитие паралича. При ишемическом инсульте начало может протекать медленно. Часто больные отмечают нарастающие ощущения слабости в одной половине тела, постепенное ухудшение речи, глотания, перекос лица, шаткую походку.
При появлении первых подобных признаков самое правильное – сразу же вызвать «скорую помощь» и госпитализировать больного в неврологическое отделение. Если инсульт у человека развился остро, с потерей сознания и признаками паралича, до приезда скорой медицинской помощи больного нужно повернуть набок, положить ему под голову подушку (если это случилось дома); свернутую в валик одежду или сумку (если это произошло вне дома). Для облегчения дыхания – расстегнуть воротник и, придерживая голову руками, постоянно вытирать пену платком, чтобы она не попала в дыхательные пути. Чтобы больной не прикусил язык, между зубами можно вставить расческу или палочку, обернутые платком. Нельзя с силой удерживать руки и ноги, пытаясь разжать сведенные судорогой пальцы, а тем более, наваливаться на больного всем телом. Это может привести к усилению припадка. Руки и ноги больного следует лишь слегка придерживать, чтобы он не травмировал себя и окружающих. И никакого нашатырного спирта! Он может вызвать остановку дыхания. Нельзя переносить больного во время приступа. Если у больного не прощупывается пульс, остановилось сердце, прекратилось дыхание нужно сделать непрямой массаж сердца и искусственное дыхание рот в рот. Все остальное – задача бригады «скорой помощи».
Профилактика инсульта основывается на основных принципах здорового образа жизни.
· Знайте и контролируйте свое артериальное давление – оно не должно быть больше 140/90 мм рт.ст..
· Не начинайте курить или откажитесь от курения как можно раньше.
· Добавляйте в пищу как можно меньше соли и откажитесь от консервов и полуфабрикатов, которые содержат ее в избыточном количестве.
· Контролируйте уровень холестерина в крови – максимально допустимый его уровень 5 ммоль/л.
· Соблюдайте основные принципы здорового питания – ешьте больше овощей и фруктов (не менее 500 г в день), откажитесь от добавленного сахара и насыщенного животного жира.
· Не употребляйте алкоголь. Риск развития инсульта наиболее высок в первые часы после принятия спиртного.
· Регулярно занимайтесь спортом. Даже умеренная физическая нагрузка (прогулка на свежем воздухе в течение 30 минут в день) уменьшает риск развития сердечно-сосудистых заболеваний, в том числе и инсульта.
Профилактические медицинские осмотры и консультации, которые можно пройти:
— в поликлинике по месту жительства, где можно пройти диспансеризацию или углубленное профилактическое обследование;
— в Центре здоровья (в г. Краснодаре по адресу ул. Трамвайная, 5), где Вам измерят артериальное давление, определят уровень глюкозы и холестерина в крови, рассчитают индекс массы тела. Зная Ваш риск развития сердечно-сосудистых заболеваний, можно разработать конкретный план действий по улучшению здоровья сердца.
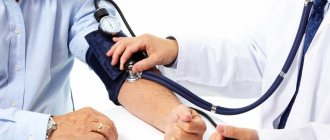
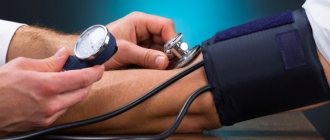
Показатели пульса и давления во время инфаркта
Какое давление будет у пострадавшего во время инфаркта миокарда – зависит от его рабочих показателей тонометра. Если человек страдает от регулярных приступов гипертонии, существует два варианта, как будут развиваться события. Когда рабочее давление у человека постоянно достигает верхних показателей 160 мм рт. ст., во время инфаркта тонометр может показать столько же. Возможно и повышение давления, но оно отмечается не во всех случаях.
Для гипотоников характерно в предынфарктном периоде повышение показателей до 130/90 мм рт. ст. при сохраненном нормальном пульсе. Нужно учитывать, что ориентироваться лишь на показатели тонометра при подозрении на инфаркт неправильно, есть вероятность, что давление останется в пределах нормы – все зависит от рабочего АД (артериального давления) человека. Почувствовать в момент приступа повышение показателей можно по резкому головокружению, учащению сердечных сокращений, одышке и приливу крови к лицу.
Пониженное давление
Свои нормы артериального давления (АД) существуют для каждого возраста. Врачи утверждают, что нормой можно считать 110/65 – 140/90 мм. рт. ст. А какое давление считается пониженным? Специалисты называют показатели менее 100/60 мм. рт. ст. Однако пониженное давление – достаточно индивидуальное понятие, так как для многих людей низкое АД – норма, не требующая лечения. Но если оно периодически доставляет человеку дискомфорт, негативно сказывается на его жизнедеятельности, то это признаки серьезных патологий. Обязательно обратитесь к врачу и пройдите диагностику.
Что такое пониженное артериальное давление?
Низкое АД само по себе заболеванием не является, однако говорит о наличии определенных болезней. Также данное состояние называют «пониженное сердечное давление» или гипотония. Оно сопровождается снижением тонуса сосудов и замедлением циркуляции крови.
Гипотония может иметь временный характер, например, при отдыхе на высокогорных или тропических курортах, где ниже само атмосферное давление, а солнечная активность выше. Если же АД периодически понижается в обычных условиях и негативно сказывается на здоровье, речь идет уже об острой или хронической патологии.
Различают гипотонию первичного и вторичного типа.
- При первичной гипотонии сосудистый тонус снижается из-за сбоя в центральной нервной системе, которая по различным причинам перестает нормально его регулировать. Поэтому данное состояние называют вегетососудистой дистонией по гипотоническому типу. Она может свидетельствовать о болезнях почек, надпочечников, из-за чего данные органы перестают нормально вырабатывать гормоны. А также о нейро-циркуляторной дистонии, инфаркте миокарда, анафилактическом шоке, нехватке определенных минералов в организме.
- Вторичную гипотонию вызывает ряд заболеваний: патологии щитовидной железы, различные опухоли, анемии, язва желудка, воспалительные процессы в печени. Также она может стать следствием приема некоторых лекарств.
В ряде случаев гипотония может свидетельствовать о начале кардиологического, эндокринного заболевания. Пройти полный спектр диагностики вы можете в клинике CBCP. Здесь вам предложат новейшие методы исследований (включая суточное мониторирование АД), дающие объективную и детальную информацию о состоянии вашего здоровья.
Какие симптомы при пониженном давлении?
Существуют общие симптомы и признаки пониженного давления. Они должны насторожить вас, став поводом для обращения к специалисту.
- Вы часто ощущаете слабость в теле.
- Быстро утомляетесь при обычных занятиях.
- Неожиданно появляется головокружение.
- Часто мучают беспричинные головные боли.
- Вы стали замечать боли в сердце.
- Днем вам докучает сонливость, а ночью – бессонница.
- Временами полностью отсутствует аппетит.
- Бывают проблемы с пищеварением.
- Иногда вы чувствуете, что вот-вот упадете в обморок.
- Остро ощущаете перемену погоды, атмосферного давления.
- С утра температура тела может опускаться ниже 36 оС.
Все это – признаки пониженного артериального давления. У отдельных больных АД резко понижается при подъеме с постели после сна, иногда даже возможны обмороки.
Два варианта гипотонии
Существует сердечная и мозговая гипотония.
- При сердечном варианте концентрация тупой, ноющей боли происходит в груди. Многие пациенты путают ее с болью при ишемической болезни сердца и принимают нитроглицерин. Однако при гипотонии он не снимает болевых ощущений. Они могут внезапно появиться и пропасть после нескольких простых физических упражнений.
- При мозговом варианте у пациентов часто болит голова. Боль беспокоит после физического или умственного перенапряжения, приема пищи, при смене погоды. К симптомам пониженного артериального давления добавляются тошнота, головокружение, нетерпимость душных помещений, чувствительность к свету, громким звукам.
Симптомы пониженного давления у женщин
Типичным признаком пониженного давления у женщин является проблемы с циклом менструаций. Часто диагностируют пониженное давление при беременности на ранних сроках. Состояние сопровождает рвота, тошнота, которые женщины принимают за признаки токсикоза.
Симптомы гипотонии у мужчин
Перечисленные общие симптомы у мужчин нередко сопровождают нарушения половой функции, выражающиеся в снижении потенции и сексуального влечения.
Факторы риска
- Малоподвижный образ жизни.
- Работа во вредных условиях.
- Стрессы, депрессивные состояния.
- Занятия профессиональным спортом.
- Посещение высокогорных курортов.
- Злоупотребление алкоголем.
Причины пониженного артериального давления
Причинами пониженного сердечного давления врачи называют:
- нарушения в нервной системе;
- патологии сердца, сосудов;
- эндокринные патологии;
- врожденную склонность к низкому АД;
- недостаточную физическую активность;
- постоянные стрессы, высокие нагрузки;
- острые, хронические инфекционные заболевания;
- патологии почек, надпочечников;
- низкий уровень натрия, высокий – калия;
- язвенную болезнь желудка;
- анемию;
- опухоли;
- заболевания печени;
- шейно-грудной остеохондроз.
Причины пониженного давления у мужчин зачастую кроются в необходимости работать под землей, в условиях повышенной температуры и влажности.
Причины пониженного давления у женщин
Женщины более подвержены снижению давления, так как их нервная система более подвижна. Наиболее частой причиной является беременность на ранней стадии, когда на сердце приходится высокая нагрузка. Причины пониженного давления у женщин в 30 и более лет связаны с появлением проблем выработки отдельных гормонов.
Пониженное давление и беременность
Наиболее часто при беременности происходит повышение давления. Однако в ряде случаев оно понижается. Это происходит при ранних токсикозах. Плоду может угрожать выкидыш, наблюдается маточное кровотечение.
Если у матери до вынашивания плода было стабильно пониженное АД, то особой угрозы оно не несет. Однако у плода скорость кровотока тоже может замедляться, а это чревато недостатком снабжения тканей кислородом.
Что делать при пониженном давлении, пониженном пульсе?
Лучшие рекомендации относительно того, что делать с пониженным сердечным давлением, вам даст только специалист после индивидуального осмотра и диагностики. Однако существуют общие правила, как повысить низкое давление в домашних условиях и стабилизировать его.
- Здоровый сон 8-9 часов.
- Правильное питание (белки, витамины С, B).
- После пробуждения вставать медленно, плавно.
- Больше физических упражнений, закаливаний.
- Однако многие люди испытывают состояния, когда давление сильно пониженное. Что делать при резком снижении АД? Как повысить пониженное артериальное давление в домашних условиях срочно и быстро?
- Дать больному крепкого свежезаваренного черного чая, кофе.
- Уложить больного в положение, чтобы голова находилась ниже тела.
- Помассировать шею там, где находятся сонные артерии.
- Прикладывать на лоб холод.
- Предложить стакан виноградного сока с 30-ю каплями настойки корня жень-шеня.
Что делать с пониженным давлением при беременности?
Женщинам, носящим ребенка, следует знать, как повысить пониженное давление при беременности, особенно если и до нее АД было низким.
- После сна поднимайтесь с постели медленно.
- Если возникла тошнота, лягте, подняв ноги вверх.
- Практикуйте умеренные физические нагрузки.
- Пейте больше фруктовых соков.
Лечение пониженного артериального давления
Определить, насколько понижено у вас АД, может только специалист. К примеру, какое давление считается пониженным в 40 лет? Врач определит вашу индивидуальную норму, исходя из вашего веса, нагрузок, наличия вредных привычек.
Лечение пониженного давления должно проходить исключительно под контролем врача. Не рекомендуется самостоятельно проводить лечение пониженного давления в домашних условиях.
Также применяют тонизирующие фитопрепараты – адаптогены, лекарства, повышающие АД, содержащие кофеин. Пациенту назначают гипокситерапию, массаж, рефлексотерапию, физиотерапевтические процедуры.
Какие продукты понижают артериальное давление у человека?
Людям с пониженным АД следует знать список продуктов, понижающих давление, и употреблять их с осторожностью:
- апельсины;
- шпинат;
- брокколи;
- сельдерей;
- миндаль;
- куркума;
- чеснок.
Вместо этого следует обратить внимание на выпечку, орехи, картофель, манную крупу, субпродукты, мясные, рыбные блюда с высоким содержанием жиров и специями.
К каким врачам обратиться при пониженном АД?
Так как основные причины понижения АД связаны с сердечно-сосудистыми, эндокринными заболеваниями, обращаться следует к терапевту, кардиологу, эндокринологу.
Любая задержка с обращением к врачу может обернуться опасными осложнениями. Запишитесь на прием к квалифицированным специалистам в клинику CBCP. Здесь вас ждут новейшие методы диагностики и профессиональные консультации. Прямо сейчас воспользуйтесь онлайн-формой, закажите обратный звонок на сайте или позвоните сами.
Может ли давление снизиться
Может ли быть инфаркт при низком давлении? Да, поскольку на фоне приступа развивается болевой шок, который сопровождается коллапсом (это состояние характеризуется патологическим сужением сосудов, в том числе головного мозга и недостатком поступления кислорода). В такой ситуации человек теряет сознание, а артериальное давление резко снижается.
Низкие показатели давления при учащенном пульсе сигнализируют о повышении шокового индекса Альговера – это усугубляет картину приступа и нередко приводит к летальному исходу из-за централизации кровоснабжения. Изначально сердцебиение просто учащается, но потом тахикардия со снижением сердечного выброса сменяется неконтролируемым сокращением предсердий. Развивается фибрилляция желудочков, что считается угрожающим жизни состоянием.
Симптоматика приступа
Давление при инфаркте миокарда у женщин повышается или понижается, в зависимости от общего состояния здоровья пациентки, наличия лишнего веса, заболеваний сердечно-сосудистой системы, гипертонии и гипотонии. Отмечено, что инфаркт у женщин встречается реже, но в силу практически бессимптомного течения приступа растет количество летальных исходов (оно достигает 50%).
В большинстве случаев специфических признаков не проявляется, в отличие от мужчин, в результате диагностика затягивается, растет риск смертельного исхода. Чтобы не допустить подобной ситуации, нужно знать, какой клинической картиной сопровождается приступ у женщин:
Причины высокого давления и высокого пульса
- одышка;
- ощущение острой нехватки кислорода;
- боли вокруг грудины невралгического характера;
- потеря ориентации в пространстве;
- головокружение;
- болевые ощущения в верхней части живота.
Почему давление при инфаркте у мужчин и прочие специфические признаки проявляются интенсивнее? Врачи не могут дать точного ответа, но ввиду выраженности клинической симптоматики выявить инфаркт у пациента мужского пола удается почти сразу, так же как и принять срочные терапевтические меры.
Мужчины быстрее восстанавливаются после приступа, поэтому женщинам нужно внимательно относиться к перечисленной симптоматике, даже при нормальном давлении и не выраженном ухудшении самочувствия.
Инфаркт миокарда низкое давление. Низкое давление. Как быть?
Диапазон тонометрических показателей. От 110/70 до 90/60 мм рт. ст.
Интернисты — без внимания. Сфокусированы на массированной фармакотерапии артериальной гипертензии.
Диагностические ярлыки. Кардиологи — НЦД, неврологи — ВСД, астенический синдром, психотерапевты — неврастения, тревожное(психосоматическое) расстройство.
Вопрос непростой. Выходит за рамки медицины. Верхушка айсберга биопсихосоциальных нарушений. Первопричина — врожденная органическая и функциональная слабость организма.
Биологический аспект. Нервная система. Повышенно возбудимая — раздражительность и истощаемость.
Чувствительность. Чрезмерная. К погодным изменениям, шуму, духоте, жаре, холоду. Болезненные менструации. Подъем давления до 130–140 мм рт. ст. — караул!
Темперамент. Ближе к меланхолическому.
Телосложение. Астеническое или инфантильное. Мышцы — дряблые.
Иммунитет. Дефективный. Прилипают инфекции — ОРЗ, ангина, гайморит.
Вегетативный дисбаланс. Тахикардия, мало воздуха, потливость, укачивание, тошнота.
Тонус артерий. Неадекватный. Бледность кожи, холодные кисти и стопы, несистемные головокружения, обмороки, мигрень, синдром Меньера.
Регулярная головная боль. Барометр переутомления. Патофизиологическая основа — расслабленность артерий мозга и переполнение кровью черепа.
Соматоформные расстройства. Привычные спутники. Кардиалгии, экстрасистолия, синдром раздраженного кишечника, многократное мочеиспускание, боли в разных частях тела.
Алкоголь. Плохая переносимость.
Климакс. Тягостный. Бесконечные приливы.
Психика. Неустойчивая. Срывы. Постоянный накал и беспокойство. Охваченность переживаниями. Боязливость, мнительность, депрессивность.
Эмоции. Лабильные. Аффекты. Плаксивость. Выгорание.
Самочувствие. Стабильный дискомфорт — напряженность, подавленность, упадок сил, апатия.
Сон. Поверхностный. Трудно заснуть; пробуждения; утром — вялость.
Сексуальность. Неполноценная. У мужчин — импотенция, ускоренная эякуляция, у женщин — вагинизм, отсутствие оргазма, фригидность.
Трудоспособность. При умственной работе — быстрая усталость, рассеянность, забывчивость. Мышечные усилия — одышка, сердцебиение. Наклонить туловище и голову — темно в глазах.
Жизненная активность. Пессимизм. Пониженное настроение. Периоды равнодушия.
Что делать? Главное — щадящий образ жизни. Чтобы физические и психические нагрузки соответствовали малым ресурсам здоровья.
Отношение окружающих. Поддерживающее.
Выбор профессии. Требования специальности обязаны быть впору возможностям.
Режим труда и отдыха — базовый принцип. Избегать перегрузок.
Ежедневные прогулки. В выходные — на природу. В отпуск — каждый год. Если на юг, то осенью.
Ложиться спать и вставать в одно и то же время. Подушка обязательна. Если лицом вниз — будут отеки под глазами.
Питание. Сбалансированное. Частота — 5 раз в день. Длительные перерывы между едой нежелательны. Полезна йодированная соль. Гипогликемия проявляется предобмороком.
Кофеин — источник бодрости. На завтрак — крепкий чай или кофе.
Двигаться. Ходьба, бег трусцой, гимнастика. Однако увлечение огородом не пойдет впрок.
Семейная атмосфера. Взаимная любовь — целебное действие. Пьющий муж–нервы на пределе–декомпенсация.
В коллективе. Быть руководителем — непосильно. Исполнителем — подходяще.
Избегать конфликтов — с родственниками, коллегами, соседями.
Самоубеждение. Борьба с негативными переживаниями. Больше оптимизма и уверенности. Изменить отношение к психотравмирующей ситуации на положительное.
Баня — острый стресс. Ухудшит состояние.
Спиртное — редко. Чуть-чуть белого сухого вина.
Табак. Легко возникает зависимость.
Для курации таких больных нужен широкий врачебный кругозор, жизненный опыт и авторитет. Целостное восприятие человека. И не в таблетках дело.
Лучший вариант — доктор общей практики. Частые контакты, долговременное наблюдение и разносторонняя помощь.
Правильный диагноз — конституциональная артериальная гипотензия. Шире ставить. Для консультации привлекать психотерапевта.
Фарма. Анальгетики, седатики, анксиолитики, антидепрессанты, адаптогены, ноотропы, поливитамины. Ситуационное или курсовое использование.
Обезболивающие таблетки — в кармане. Действенны комбинированные препараты с кофеином.
Нетрадиционные способы. Иголки, гомеопатия, эффект плацебо.
Cанаторно-курортное лечение. Массаж, контрастный душ.
Таким образом, помощь должна быть многовекторной и непрерывной. Результат во многом зависит от стараний самого гипотоника.
Первая помощь при инфаркте
Что делать, если развились признаки инфаркта, а давление пониженное или, наоборот, показатели резко повысились? Лечение производится строго в стационарных условиях, поэтому необходимо сразу вызвать бригаду скорой помощи. Чем помочь больному до приезда врачей?
Здесь нужно придерживаться определенного алгоритма:
- Обеспечить приток свежего воздуха в помещение (ведь при инфаркте возникают одышка и затруднение процесса дыхания). Для этого открывают окна на улицу, укладывают пациента горизонтально, ослабляют одежду, ремень, галстук, расстегивают пуговицы.
- Успокоить человека, поскольку во время приступа инфаркта на фоне повышенного давления и сердечных болей у пациента начинаются приступы панической атаки, усугубляющей ситуацию.
- Дать больному рассосать под языком таблетку Нитроглицерина – не рекомендуется ее жевать или проглатывать целиком, она должна раствориться самостоятельно. Спустя 10–15 минут нужно рассосать еще одну таблетку. Врачи утверждают, что прием Нитроглицерина неспособен купировать приступ стенокардии, но состояние пациента заметно стабилизируется.
- В качестве дополнительной меры можно дать пострадавшему половину дозы Аспирина.
- Для успокоения человека и купирования приступа паники ему дают 25–30 капель Валокордина, Корвалола или спиртовой настойки валерианового корня. Сильную боль можно заглушить таблеткой Анальгина, но больше никаких препаратов до приезда врачей давать не следует. Такие меры помогут снять острую боль и успокоить больного.
Если человеку во время приступа были даны медикаментозные препараты, необходимо записать на листе бумаги в каком количестве и какие именно средства принял пациент. Также во время ожидания врачебной бригады необходимо измерять давление и пульс больного после приема препаратов. Показатели измерений передаются доктору.