Лейкоз – это злокачественное заболевание, которое часто называют раком крови, что не является верным. Оно имеет другое название – лейкемия, что в переводе с греческого означает «белые клетки», отсюда – белокровие. Сам костный мозг отвечает за выработку кровяных клеток: эритроцитов, тромбоцитов и лейкоцитов.
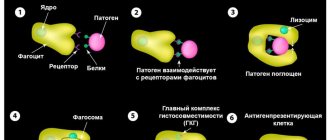
При поражении опухолью в кровь начинают вырабатываться незрелые мутированные лейкоциты, которые постоянно делятся и полностью заполняют пространство, мешая здоровым клеткам. Также мутированные лейкоциты не выполняют свою защитную функцию.
Лейкемия лечится или нет
Первый вопрос, возникающий у людей, которые столкнулись с подозрением на рак крови, лейкемия лечится или нет.
Всем известно, что это тяжёлое и серьёзное заболевание, но, пока оно не коснётся определённого человека, мало кто вникает во все тонкости. Это вполне свойственно человеческой натуре.
Но на самом деле информацией по этой теме не стоит пренебрегать, так как этот недуг приобретает масштабное распространение и, к сожалению, часто ему подвергаются маленькие дети.
Существуют проверенные медикаментозные методы, используя которые, можно контролировать болезнь и добиваться ремиссии
Лечение
Метод лечения выбирается в зависимости от многих факторов: вида лейкоза, его стадии, возраста пациента и особенностей его состояния здоровья.
Заниматься самолечением при лейкемии — это безвозвратно упускать время, нужное для спасения жизни.
Практически всегда на первом этапе используется химиотерапия. Смысл лечения — в уничтожении опухолевых клеток. Назначается либо один химиотерапевтический препарат, либо несколько одновременно. Используются как таблетированные, так и инъекционные формы.
Для каждого пациента лечащий врач составляет индивидуальную схему терапии, учитывающую все особенности конкретного клинического случая.
На практике программа химиотерапии состоит из 2-х этапов:
- Достижение ремиссии — в ходе лечения уничтожается как можно большее число опухолевых клеток. Этот этап проходит в стационарных условиях, используются максимальные дозировки, включается сестринский уход при лейкозах.
- Поддерживающее лечение для предупреждения рецидива — на этом этапе пациент живет дома, периодически является для врачебного осмотра и коррекции терапии.
В нашей стране используются мировые достижения в этой области, применяются новые методики:
- одномоментное введение высоких доз химиопрепаратов с последующей трансплантацией стволовых клеток — позволяет достичь ремиссии в кратчайшие сроки;
- переливание свежих лимфоцитов от донора;
- трансплантация стволовых клеток.
Применение находят новые лекарственные средства:
- нуклеозидные аналоги или вещества, блокирующие размножение вирусов — используются при формах лейкоза, устойчивых к традиционному лечению;
- дифференцирующие средства типа АРТРА — хорошо лечит промиелобластный лейкоз;
- моноклональные антитела — клетки, «родителем» которых является один клеточный клон, они определяют безошибочно и эффективно те опухолевые клетки, которые нужно уничтожить, и расправляются с ними.
Кроме лекарственных средств, используют еще лучевую терапию, применяют 2 вида:
- внешнее, для этого нужен линейный ускоритель;
- радиоиммунотерапия или внутреннее облучение — к моноклональным антителам присоединяют радиоактивную молекулу, чтобы надежно разрушить лейкозные образования.
Появляются другие оригинальные методики: так, в Америке одобрена генная терапия, когда модифицированные Т-лимфоциты сами находят и уничтожают лейкозные клетки.
Ученые из Калифорнии обнаружили, что вакцина против бактериального менингита, а именно от гемофильной инфекции В типа, снижает риск острого лимфобластного лейкоза у детей.
Причины заболевания
Возможными причинами заболевания являются:
- нарушения в хромосомном аппарате и структуре клетки;
- воздействие повышенного уровня радиации на протяжении длительного периода времени;
- взаимодействие с токсичными препаратами и химическими веществами;
- вредные привычки, в том числе курение;
- после проведенной химиотерапии;
- генетическая предрасположенность.
Лейкоз у детей
Лимфобластный лейкоз — самая частая форма у детей, заболевание протекает остро, хотя может иметь не лимфобластную форму. Болеют малыши от 2 до 5-ти лет, мальчики несколько чаще. Острый лейкоз ─ самое частое онкологическое заболевание у детей. Больше других подвержены риску малыши с болезнью Дауна, врожденными анемиями и иммунодефицитом.
Опасность в том, что болезнь развивается не сразу, когда первыми проявлениями бывают кровотечения и кровоизлияния в разные органы. Страдает сердце, лейкозные клетки пропитывают ткани головного или спинного мозга, развивается иммунодефицит.
Детей лечат в отделении онкогематологии, используются комбинации химиотерапевтических средств, введение вакцин и интерферонов, переливание пуповинной крови, трансплантация стволовых клеток. Такая тактика позволяет спасти до 80% детей. Поддерживающая терапия проводится специфическими препаратами.
Виды лейкемии
Лейкозы бывают острыми и хроническими. При острой форме начинают быстро делиться незрелые белые клетки, болезнь развивается в короткие сроки.
Хроническая лейкемия прогрессирует медленнее, в течение нескольких лет, при этом лейкоциты сначала созревают, затем становятся аномальными.
Заболевание классифицируют в зависимости от того, какие клетки поражены – лимфоциты, которые не содержат гранул, или миелоциты – молодые клетки с зернистой структурой.
Таким образом, выделяют четыре вида лейкозов:
- Острый миелоидный. Подвержены заболеванию и взрослые, и дети.
- Острый лимфобластный. Чаще болеют дети, хотя встречается и у взрослых.
- Хронический лимфоцитарный. Обычно развивается у людей от 55 лет.
Миелоидная лейкемия. Характеризуется быстрым ростом миелоидных клеток, в результате они накапливаются в периферической системе.
Немного о кроветворении
Кроветворение — многостадийная дифференцировка, в результате которой образуются полноценные зрелые клетки крови, масса которых составляет 7% тела. Кровь — ткань, которая обновляется быстрее всех остальных: в течение одного часа синтезируется 109 лейкоцитов и 1011 эритроцитов.
Костный мозг, который является кроветворным органом, начинает свою работу с 6-го месяца развития плода. После рождения клетки крови образуются практически во всех костях, но по мере роста в трубчатых костях происходит замещение костного мозга жировым.
У взрослого человека кровяные клетки образуются в костном мозге таких образований:
- грудина;
- тазовые кости;
- позвонки;
- ребра;
- череп;
- проксимальные или расположенные ближе к центру концы бедренных и плечевых костей.
При заболеваниях кроветворной системы происходит обратный процесс: жировая ткань вытесняется кроветворной, а еще дополнительные клетки синтезируются в селезенке и печени.
Обратите внимание! При появлении ночного пота, колебаний температуры тела без признаков инфекции, снижении работоспособности без видимой причины обращайтесь к врачу как можно скорее — возможно, это лейкемия, и необходимо срочное лечение.
Основная клетка крови, которая впоследствии трансформируется во все остальные — стволовая кроветворная клетка (СКК). Из нее образуются 3 основных типа:
| Название | Функция |
| Эритроциты | переносчики кислорода |
| Лейкоциты | защитники от инфекций |
| Тромбоциты | основной участник свертывающей системы, прекращает кровотечение |
Раковые клетки развиваются из разных форм лейкоцитов, вытесняя все остальные.
При лейкемии мутировавшая клетка костного мозга дает начало опухолевому росту, замещая нормальные кровяные клетки. Лейкозная клетка ведет себя не так, как нормальная — практически не изнашивается и не отмирает по окончании положенного срока, а замещает собой все остальные. Состав крови изменяется, отчего страдают все органы. По мере прогрессирования болезни лейкозные инфильтраты образуются в разных органах, прежде всего в печени, лимфатических узлах и селезенке. Опухолевые клетки закупоривают сосуды, отчего развиваются инфаркты различной локализации.
Важна классификация лейкоза, от этого зависит не только лечение, но и прогноз.
Симптомы лейкоза
Симптомы лейкоза, особенно в начале, очень неспецифичны и эти признаки легко пропустить. Поэтому мы рекомендуем вам очень внимательно относиться к тому, если вы:
- чувствуете выраженную слабость;
- быстро утомляетесь;
- страдаете от головных болей;
- не хотите есть;
- чувствуете боли в костях;
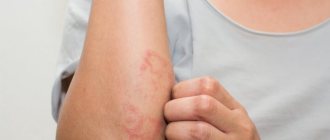
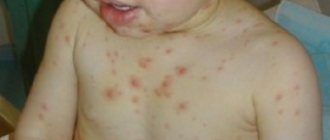
- отметили, что появилась сыпь и непонятные синяки;
- появились носовые кровотечения, кровят десна;
- теряете вес;
- часто болеете инфекционными заболеваниями.
Конечно, один-два эти симптома можно просто отнести, например, на рабочую нагрузку. Однако не упустите тяжелую болезнь, не рискуйте своей жизнью – раз заметили признаки, то приходите к нам на диагностику. Чем раньше вы начнете лечение заболеваний крови – тем больше шансов на ваше выздоровление.
3.Симптомы лейкемии
Симптомы лейкоза во многом зависят от того, какой тип лейкемии развивается у человека, но общие симптомы лейкоза включают в себя:
- Повышение температуры и усиленное потоотделение по ночам;
- Головные боли;
- Склонность к появлению синяков и кровотечениям;
- Боли в костях или боли в стуставах;
- Опухлость или боли в животе из-за увеличения селезенки;
- Увеличение лимфатических узлов в подмышечных впадинах, на шее или в паху;
- Частые инфекции и болезни;
- Чувство сильной слабости и усталости;
- Потеря веса.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Стадии
Отдельно нужно рассмотреть основные стадии лейкоза.
- Начальная. Чаще всего диагностируется у пациентов, которые страдают анемией.
- Развернутая. Тут уже проявляются все симптомы.
- Ремиссия. Может быть полная или неполная. Характеризуется повышением бластных клеток максимум на 5% именно в костном мозге (при их отсутствии в крови).
- Рецидив. Может развиваться как в костном мозге, так и иных органах. Стоит сказать о том, что каждый последующий рецидив опаснее предыдущего.
- Последняя. В таком случае у больного развиваются язвенно-некротические процессы, а также происходит угнетение кроветворения.
На заметку
Достижения отечественной онкогематологии, прежде всего детской, стали возможны благодаря вниманию государства к этой отрасли медицины.
41% средств, выделяемых на финансирование государственной программы «7 нозологий» (а это 1,16 млрд долл.), направляется на лечение пациентов с гемобластозами (злокачественные заболевания крови, к которым относятся и детские лейкозы).
В России программы неродственного донорства костного мозга только зарождаются — такие пересадки стали делать всего лет 10 назад. В масштабах страны их ничтожно мало — не более 70–80 в год. Всего в стране 13 клиник имеют лицензии на трансплантацию, и есть 70–75 сертифицированных врачей-гематологов, онкологов и трансфузиологов, которые могут проводить эту процедуру. Одно из самых крупных отделений трансплантации — открывшийся в 2011 году в Москве Научно-клинический центр детской гематологии, онкологии и иммунологии имени Дмитрия Рогачёва.
Шансы на выздоровление
В настоящее время диагноз лейкемия не является приговором, как это было раньше. Ответ на вопрос, лечится ли лейкоз, зависит от определенных факторов:
- разновидности заболевания;
- своевременной диагностики;
- характера поражения тканей и органов;
- возрастных особенностей;
- других возможных рисков.
Таким образом, важно тщательно и внимательно следить за состоянием своего здоровья. Максимальной гарантии того, что лейкемия лечится, у специалистов на данный момент нет, однако благодаря современной медицине существует немалое количество методов дают возможность продлить жизнь пациента на несколько десятков лет.
Причины
Причины, по которым возникает лейкоз, окончательно не ясны, но исследователи обнаруживают все новые факты.
Так, журнал Proceedings of the National Academy сообщает, что лейкемия появилась около 20 миллионов лет назад, первыми жертвами были летучие мыши, непосредственной причиной — дельтаретровирус.
В настоящее время доказаны такие причины:
- наследственность или семейные мутации;
- воздействие ионизирующей радиации;
- влияние химических средств;
- курение.
Лечение острых форм лейкемии
Острые лимфолейкозы у маленьких деток вылечиваются в 95%. Почти у 70% переболевших признаков заболевания нет минимум в течение пяти лет.
При лечении острой лимфобластной формы используется химиотерапия на основе трех препаратов. Если после использования химиотерапии возникает рецидив заболевания, врач советует использовать пересадку стволовых клеток при соответствующих показаниях, решение зависит от пациента.
При лечении миелоидной формы используется сильная лекарственная терапия в несколько курсов. Иногда применяется трансплантация костного мозга. Чем выше возраст пациента, тем ниже вероятность выздоровления.
Сбой в иммунной системе
Можно ли предугадать риск развития лейкоза? К сожалению, нет. «99% лейкозов — абсолютно случайные события, — рассказывает заместитель генерального директора по научной работе ФНКЦ детской гематологии, онкологии и иммунологии имени Дмитрия Рогачёва, директор Института гематологии, иммунологии и клеточных технологий (ИГИКТ), доктор медицинских наук, профессор Алексей Масчан. — У детей самая бурно развивающаяся система — иммунная, и сбой в её работе у кого-то приводит к развитию лейкоза. Каждый год на 100 тысяч детей регистрируется 4 случая острого лейкоза».
Куда обратиться Трансплантации костного мозга детям и подросткам проводятся в 13 российских медицинских центрах.Ведущие расположены в Москве – ФНКЦ ДГОИ им. Дмитрия Рогачёва, РДКБ, Онкоцентр им. Н. Н. Блохина.В Санкт-Петербурге – СПбГМУ им. академика И. П. Павлова, Институт детской гематологии и трансплантологии имени Раисы Горбачёвой. Есть центры в Екатеринбурге, Нижнем Новгороде.
Специалисты рекомендуют обращать внимание на следующие симптомы и изменения в самочувствии ребёнка:
- беспричинное появление синячков, мелкой геморрагической сыпи — не от того, что ребёнок ударился, а просто так;
- бледность, увеличение размеров живота;
- появление непонятных образований на теле, увеличение лимфоузлов;
- изменения в анализах крови;
- могут быть различные боли — головные, в животе, но это необязательный симптом.
Первый, к кому должны обратиться за консультацией родители, — участковый педиатр, он решит, нужна ли ребёнку консультация гематолога.
«Если опасения небезосновательны, ребёнок передаётся в областную детскую клиническую больницу, к гематологам. Областные больницы решают, могут ли они своими силами справиться с данным недугом: есть ли у них необходимое оборудование и кадры, — рассказывает заведующая отделением трансплантации костного мозга ФГБУ “Российская детская клиническая больница” Минздрава России, доктор медицинских наук Елена Скоробогатова. — Если на месте не справиться, регион обращается в одну из федеральных клиник, где есть отделение трансплантации костного мозга. Мой совет: если вашему ребёнку поставлен диагноз “острый лейкоз”, не обращайтесь в частные клиники, пользуйтесь государственной сетью. Не теряйте время и деньги!»
Лечение хронической лейкемии
В отличие от острой формы заболевания, хроническая не требует такого срочного вмешательства. Она развивается медленнее и способы ее лечения отличаются. Прежде всего идет период наблюдения. На ранних стадиях симптомы практически незаметны, но наблюдение врача просто обязательно.
Таким пациентам тоже назначают привычное лечение, но в случае с трансплантологией клетки могут брать из организма пациента. Также применяют биологическую терапию, помогая организму улучшить защитные функции. К пациентам применяют и привычные методы лечения.
Диагностика
Диагностика включает несколько пунктов:
- сбор сведений об образе жизни и развитии болезни;
- анализ крови на рак;
- клинический осмотр;
- анализ костного мозга;
- биопсия лимфатического узла;
- дополнительные инструментальные методы — УЗИ, МРТ, КТ, позитронно-эмиссионная томография.
Достаточно часто лейкоз обнаруживается при простом общем анализе крови, причем задолго до первых клинических проявлений.
Показатели крови при лейкозе такие:
- снижение уровня гемоглобина;
- уменьшение количества эритроцитов;
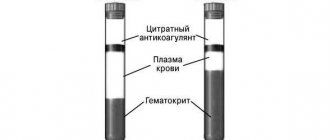
- снижение гематокрита или соотношение клеток крови к плазме;
- значительное — в 4-5 раз — падение уровня тромбоцитов;
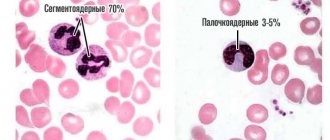
- изменение количества лимфоцитов: либо излишне повышенное, либо слишком сниженное, но никогда нормальное;
- полное отсутствие некоторых форм лимфоцитов, в частности эозинофилов и базофилов;
- лейкемический провал или самый яркий признак рака крови, который проявляется в том, что в крови много молодых клеток, но зрелых форм, способных выполнять свои функции — единицы;
- значительное повышение скорости оседания эритроцитов.
Такой анализ крови настораживает любого врача, и назначаются дополнительные исследования.
Общий анализ крови, выполненный в профилактических целях или во время планового осмотра, обнаруживает лейкоз на ранней стадии и дает возможность провести адекватное лечение вовремя.
Следующий этап диагностики — стернальная пункция или отбор пробы костного мозга из грудины. Иногда костный мозг отбирают из тазовых костей.
Манипуляция несложная, выполняется в лабораторных условиях. Перед манипуляцией нельзя употреблять пищу в течение 2-х часов и пить.
После местного обезболивания в положении лежа на спине выполняется прокол грудины иглой Кассирского — трубчатой иглой с гайкой для ограничения глубины проникновения, стержнем для закрытия просвета и рукояткой.
После прокола к игле присоединяют обычный шприц и отбирают до 0,3 мл костного мозга, который отправляют на цитологическое исследование. Место прокола закрываются лейкопластырной повязкой.
Если обнаруживается более 5% незрелых кровяных клеток или, иначе, бластов, то диагноз лейкоза подтверждается. К сожалению, этих клеток в разгар болезни оказывается куда больше, до нескольких десятков процентов.
Внимание уделяется также лимфатическим узлам — слишком увеличенные иногда приходится удалять хирургическим путем, особенно если они сдавливают нервы или сосуды. Удаленные ткани узла тоже подлежат гистологическому исследованию.
Дополнительные методы исследования, которые визуализируют скопления лейкозных клеток, используют для обследования глубоко расположенных органов: печени, селезенки, костей таза. Используют компьютерную, магнитно-резонансную или позитронно-эмиссионную томографию.
По результатам обследования назначается лечение.
Методы лечения
Способ борьбы с недугом подбирается, исходя из его стадии и формы. При хронической лейкемии используют терапию, ориентированную на приостановление развития болезни, поддержание защитных функций организма и предотвращение осложнений. Кроме того, многих пациентов интересует, лечится или нет острый лейкоз крови. Стоит сказать, что при грамотном подходе, симптомы этой формы недуга также можно устранить. Для этого используют:
Химиотерапию. Она уничтожает раковые клетки.
Лучевую терапию. Она разрушает пораженные клетки посредством рентгеновского излучения.
Пересадку стволовых клеток. С помощью этого метода восстанавливается образование здоровых клеток.
Прежде чем приступить к оперативному вмешательству, проводят химиотерапию. Она необходима для того, чтобы освободить место для новых, здоровых клеток костного мозга.
4.Диагностика и лечение
Чтобы узнать, есть ли у пациента лейкоз, врач задаст вопросы о симптомах заболевания и имеющихся проблемах со здоровьем. Кроме того, проводится и общий физический осмотр – врач посмотрит, не увеличены ли лимфатические узлы, печень или селезенка. В любом случае, при подозрении на лейкоз необходим анализ крови. Анализ крови при лейкемии покажет выской уровень лейкоцитов и низкий уровень других клеток крови.
Если результаты анализа крови отклоняются от нормы, врач может сделать биопсию костного мозга. Этот тест позволит изучить клетки костного мозга. Как правило, биопсия костного мозга дает возможность точно диагностировать лейкоз и его тип, и подобрать оптимальное лечение лейкоза.
Профилактические меры
Чтобы избежать патологии необходимо:
- выбирать место проживания с насколько возможно более благополучной экологией,
- пациенты, у которых родственники болели раком, должны раз в полгода сдавать кровь на обследование;
- такая же рекомендация касается людей, у которых есть генные поломки, превышающие нормы.
Лейкоз является злокачественным заболеванием, которое часто называют раком крови. При заболевании красный костный мозг вырабатывает лейкозные клетки – патологические кровяные тельца. Почему это происходит в организме человека, ученые до настоящего времени так и не установили.
Похожие записи:
- Шансы выжить при раке желудка Онкология желудка возникает в тканях слизистой оболочки этого пищеварительного органа….
- Опухоли в полости рта Новообразования могут возникать в любом типе ткани в ротовой полости…
- Химиотерапия при раке: может такое лечение повлиять на психику? Состояние онкологического больного после перенесённого курса химиотерапии является достаточно тяжёлым…
- 6 суперпродуктов уменьшающих риск развития рака Человеческий организм состоит из множества различных типов клеток. Обычно они…
2.Причины лейкемии
Точные причины лейкемии до сих пор не известны. Но установлено, что некоторые вещи увеличивают риск развития некоторых видов лейкемии. Факторами риска являются:
- Воздействие большого количества излучения;
- Воздействие определенных химических веществ (например, на работе), таких как бензол;
- Перенесенный курс некоторых типов химиотерапии для лечения других видов рака;
- Синдром Дауна и другие генетические проблемы;
- Курение.
Впрочем, эти факторы риска довольно условны. Большинство людей, которые входят в потенциальную группу риска, не заболевают лейкемией. И большинство людей, у которых есть лейкемия, не входят в группу риска ни по одному из известных факторов.
Посетите нашу страницу Онкология
Что происходит после лечения острых лейкозов?
После завершения лечения по поводу острого лейкоза необходимо динамическое наблюдение в поликлинике. Такое наблюдение очень важно, так как позволяет врачу наблюдать за возможным рецидивом (возвратом) болезни, а также за побочными эффектами терапии. Важно немедленно сообщить врачу о появившихся симптомах.
Обычно рецидив острого лейкоза, если он бывает, возникает во время лечения или вскоре после его окончания. Рецидив развивается очень редко после ремиссии, продолжительность которой превышает пять лет.
Что вызывает острые лейкозы и можно ли их предотвратить?
Фактор риска — это то, что повышает вероятность заболевания. От некоторых факторов риска, например, курения, можно избавиться. Другие факторы, например, возраст, изменить нельзя.
Курение является доказанным фактором риска при остром миелоидном лейкозе (ОМЛ). Хотя многие люди знают, что курение вызывает рак легкого, лишь некоторые понимают, что курение может влиять на клетки, напрямую не контактирующие с дымом.
Вещества, вызывающие рак, и содержащиеся в табачном дыму, проникают в кровоток и распространяются по организму. Одна пятая случаев ОМЛ вызывается курением. Курящие люди должны предпринять попытку прекращения курения.
Существуют некоторые факторы окружающей среды, которые связывают с развитием острого лейкоза. Например, длительный контакт с бензином является фактором риска для ОМЛ, а воздействие высоких доз радиации (взрыв атомной бомбы или инцидент с ядерным реактором) повышает риск ОМЛ и острого лимфобластного лейкоза (ОЛЛ).
У людей, страдавших другими злокачественными опухолями и получавших некоторые противоопухолевые препараты, риск возникновения ОМЛ повышен. Большинство таких случаев ОМЛ возникает в течение 9 лет после лечения болезни Ходжкина (лимфогранулематоза), неходжкинских лимфом (лимфосарком), ОЛЛ или других злокачественных опухолей, например, рака молочной железы и яичников.
Существует определенная озабоченность относительно высоковольтных линий передач как фактора риска лейкоза. По некоторым данным, в этих ситуациях риск лейкоза не повышен или повышен незначительно. Ясно одно, что большинство случаев лейкоза не связано с высоковольтными линиями передач.
У небольшого числа людей, страдающих очень редкими заболеваниями или вирусом HTLV-1, риск возникновения острого лейкоза повышен.
Однако у большинства людей с лейкозом не было выявлено факторов риска. Причина их заболевания остается неизвестной до настоящего времени. В связи с тем, что причина лейкоза неясна, то и не существует способов профилактики, за исключением двух важных моментов: избегайте курения и контакта с веществами, вызывающими рак, например, бензина.
Кровеносная и лимфатическая системы
Для понимания различных типов лейкоза полезно иметь основную информацию о кровеносной и лимфатической системах.
Костный мозг — это мягкая, губчатая, внутренняя часть костей. Все клетки крови вырабатываются в костном мозге. У младенцев костный мозг обнаруживается почти во всех костях тела. К подростковому возрасту костный мозг сохраняется преимущественно в плоских костях черепа, лопаток, ребер, таза.
Костный мозг содержит кровеобразующие клетки, жировые клетки и ткани, помогающие росту клеток крови. Ранние (примитивные) клетки крови называют стволовыми клетками. Эти стволовые клетки растут (созревают) в определенном порядке и вырабатывают красные кровяные тельца (эритроциты), белые кровяные тельца (лейкоциты) и тромбоциты.
Эритроциты крови переносят кислород из легких в другие ткани тела. Они также выводят углекислый газ, отработанный продукт деятельности клеток. Уменьшение количества эритроцитов крови (анемия, малокровие) вызывает слабость, одышку и повышенную утомляемость.
Лейкоциты крови помогают защищать организм от микробов, бактерий и вирусов. Выделяют три основные типа лейкоцитов: гранулоциты, моноциты и лимфоциты. Каждый тип играет особую роль в защите организма против инфекции.
Тромбоциты предотвращают кровотечение при порезах и ушибах.
Лимфатическая система состоит из лимфатических сосудов, лимфатических узлов и лимфы.
Лимфатические сосуды напоминают вены, но несут не кровь, а прозрачную жидкость -лимфу. Лимфа состоит из избыточной тканевой жидкости, продуктов жизнедеятельности и клеток иммунной системы
Лимфатические узлы (иногда называются лимфатическими железами) — бобовидные органы, расположенные вдоль лимфатических сосудов. Лимфатические узлы содержат клетки иммунной системы. Они могут увеличиваться в размерах чаще при воспалении, особенно у детей, однако иногда их увеличение может быть признаком лейкоза, когда опухолевый процесс вышел за пределы костного мозга.
Наверх
Как диагностируется острый лейкоз?
Лейкоз может сопровождаться многими признаками и симптомами, некоторые из которых неспецифичны. Обратите внимание на то, что нижеприведенные симптомы чаще всего бывают при других заболеваниях, а не при раке.
Общие симптомы при лейкозе могут включать повышенную утомляемость, слабость, похудение, повышенную температуру (лихорадку) и потерю аппетита.
Большинство симптомов острого лейкоза вызвано уменьшением количества эритроцитов в результате замещения нормального костного мозга, вырабатывающего клетки крови, лейкозными клетками. Как результат этого процесса, у больного снижается количество нормально функционирующих эритроцитов, лейкоцитов и тромбоцитов.
Анемия (малокровие) — это результат уменьшения количества эритроцитов. Анемия приводит к одышке, утомляемости и бледности кожи.
Снижение количества лейкоцитов повышает риск развития инфекционных заболеваний. Хотя у больных лейкозом количество лейкоцитов может быть очень высоким, эти клетки не являются нормальными и не защищают организм от инфекции.
Низкое количество тромбоцитов может вызывать кровоподтеки, кровотечение из носа и десен.
Распространение лейкоза за пределы костного мозга в другие органы или центральную нервную систему может вызывать различные симптомы, такие как головная боль, слабость, судороги, рвота, нарушение походки и зрения.
Некоторые больные могут жаловаться на боли в костях и суставах за счет их поражения лейкозными клетками.
Лейкоз может приводить к увеличению размеров печени и селезенки. При поражении лимфатических узлов они могут быть увеличены.
У больных ОМЛ поражение десен приводит к их опуханию, болезненности и кровотечению. Поражение кожи проявляется наличием мелких разноцветных пятен, напоминающих сыпь.
При Т-клеточном типе ОЛЛ нередко поражается вилочковая железа. Крупная вена (верхняя полая вена), несущая кровь от головы и верхних конечностей к сердцу, проходит рядом с вилочковой железой. Увеличенная в размерах вилочковая железа может сдавливать трахею, вызывая кашель, одышку и даже удушение.
При сдавлении верхней полой вены возможен отек лица и верхних конечностей (синдром верхней полой вены). Это может нарушать кровоснабжение головного мозга и быть опасным для жизни. Больным с таким синдромом следует немедленно начать лечение.
Наличие некоторых вышеуказанных симптомом еще не означает, что у больного имеется лейкоз. Поэтому проводятся дополнительные исследования для уточнения диагноза, и при подтверждении лейкоза — его типа.
Исследование крови.
Изменение количества различных типов клеток крови и их вид под микроскопом может дать основание предположить лейкоз. У большинства больных острым лейкозом (ОЛЛ или ОМЛ), например, имеется слишком много лейкоцитов, мало эритроцитов и тромбоцитов. Кроме того, многие лейкоциты являются бластными клетками (тип незрелых клеток, в норме не циркулирующих в крови). Эти клетки не выполняют свою функцию.
Исследование костного мозга.
С помощью тонкой иглы забирается небольшое количество костного мозга для исследования. Этот метод применяется для подтверждения диагноза лейкоза и оценки эффективности лечения.
Биопсия лимфатического узла.
При этой процедуре удаляется лимфатический узел целиком и затем исследуется.
Спинно-мозговая пункция.
Во время выполнения этой процедуры тонкая игла вводится в области поясницы в спинномозговой канал для получения небольшого количества спинномозговой жидкости, которая изучается для выявления лейкозных клеток.
Лабораторные исследования.
Для диагностики и уточнения типа лейкоза используются различные специальные методы: цитохимия, проточная цитометрия, иммуноцитохимия, цитогенетика и молекулярно-генетические исследования. Специалисты изучают костный мозг, ткань лимфатического узла, кровь, спинномозговую жидкость под микроскопом. Они оценивают размер и форму клеток, а также и другие характеристики клеток для определения типа лейкоза, степени зрелости клеток.
Большинство незрелых клеток относятся к бластным клеткам, неспособным бороться с инфекцией, которые замещают нормальные зрелые клетки.
- Рентгеновские снимки выполняются для выявления опухолевых образований в грудной полости, поражения костей и суставов.
- Компьютерная томография (КТ) является специальным методом рентгенологического исследования, позволяющего обследовать тело под разными углами. Метод применяется для обнаружения поражения грудной и брюшной полостей.
- Магнитно-резонансная томография (МРТ) использует сильные магниты и радиоволны для получения детального изображения тела. Метод особенно оправдан для оценки состояния головного и спинного мозга.
- Ультразвуковое исследование (УЗИ) позволяет отличать опухолевые образование и кисты, а также состояние почек, печени и селезенки, лимфатических узлов.
- Сканирование лимфатической и костной систем: При данном методе радиоактивное вещество вводится внутривенно и накапливается в лимфатических узлах или костях. Позволяет дифференцировать между лейкозным и воспалительным процессами в лимфатических узлах и костях.