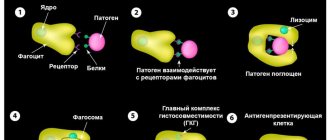
Симптомы атеросклероза сосудов головного мозга
Если у пациента поражены атеросклерозом сосуды головного мозга, симптомы и лечение могут быть достаточно разнообразными. Однако существует ряд проявлений этой болезни, общих для большинства случаев.
- Начальный этап болезни характеризуется негативными изменениями в психике. Пациент становится раздражительным, часто испытывает неврозы, депрессивные настроения, быстро утомляется, чувствует себя заторможенным. Возникают беспричинные головные боли, голова временами становится тяжелой, иногда появляется давящее чувство. А главный симптом – это нарушения памяти: сначала пациент с трудом запоминает новую информацию, а затем не может вспомнить прошлых событий.
- Затем атеросклероз церебральных сосудов проявляет себя в виде более серьезных психических нарушений. Пациенты постоянно озабочены собственным состоянием здоровья, подозревают у себя различные патологии. Часто возникают мании преследования, повышается чувствительность к внешним факторам (стрессам). Появляются новые физиологические симптомы: покалывания, жжение в разных частях тела.
- В запущенном состоянии пациент практически теряет способность обслуживать себя, развивается слабоумие. Больной не запоминает новую информацию, хотя еще может вспоминать прошлые события. Он дезориентирован во времени и пространстве, поэтому требует постоянного присмотра. Возникают транзиторные ишемические атаки с расстройствами речи, зрения, чувствительности. Нарушения кровообращения в мозгу ведут к спазмам и инсультам.
Старческий склероз
Сифилис
Энцефалит
Инсульт
Сахарный диабет
3124 04 Октября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Старческий склероз: причины появления, симптомы, диагностика и способы лечения.
Определение
Старческим склерозом называют нарушение памяти у людей пожилого возраста. На самом деле официально такого заболевания нет, а под «старческим склерозом» подразумевают деменцию позднего возраста, или сенильную деменцию – приобретенное слабоумие, для которого характерно стойкое снижение познавательной деятельности, полная или частичная утрата знаний и практических навыков, невозможность приобретения новых, распад психических функций.
Это состояние может проявляться нарушениями памяти, абстрактного мышления, суждений, речи, способности к выполнению целенаправленных действий, узнаванию объектов.
Причины появления старческого склероза
Выражение «старческий склероз», возможно, обязано своим названием церебральному атеросклерозу (атеросклерозу сосудов головного мозга) как наиболее ранней известной причине деменции пожилых.
Термин «склероз» означает замещение нормальной ткани соединительной.
В английском языке нет словосочетания, аналогичного нашему «старческий склероз», а используются выражения Alzheimer’s disease (болезнь Альцгеймера) или senile dementia (сенильная деменция).
На настоящий момент известно большое количество возможных причин деменции:
- метаболические (эндокринопатии, болезнь Вильсона);
- травматические (субдуральная гематома, гидроцефалия);
- опухолевые;
- инфекционные (абсцесс мозга, третичный мозговой сифилис, гидроцефалия, менингит и энцефалит);
- сосудистые (инфаркт мозга, множественные повторные нарушения мозгового кровообращения);
- дегенеративные (болезнь Альцгеймера, болезнь Пика);
- врожденные (Болезнь Гентингтона) и др.
Все эти патологические состояния объединяют общие признаки:
- эндогенная природа заболевания;
- медленное начало и прогрессирующее течение — от мягкой деменции к тотальному слабоумию;
- наличие неврологических нарушений;
- семейный характер заболевания;
- галлюцинации, бред.
Болезнь Альцгеймера (БА) — распространенная форма первичных дегенеративных деменций позднего возраста, характеризующаяся малозаметным началом, неуклонным прогрессированием расстройства памяти и мыслительной функции вплоть до тотального распада интеллекта и психической деятельности.
БА с ранним началом (пресенильная деменция Альцгеймеровского типа) развивается преимущественно в возрасте до 65 лет и приводит к тотальной деменции с выраженными расстройствами речи, нарушением способности выполнять последовательные комплексы осознанных действия. Ведущим фактором возникновения БА с ранним началом является генетическая отягощенность (10% от общего количества пациентов с БА). Мутации, в генах, кодирующих белки пресенилин-1, пресенилин-2 и амилоидный белок-предшественник, почти в 100% случаев связаны с риском развития болезни Альцгеймера.
При БА с поздним началом в 65-85 лет (сенильная деменция Альцгеймеровского типа) поражаются наиболее сложные формы интеллектуальной деятельности, связанные с абстрактным мышлением и критичностью.
Факторы риска развития БА:
- модифицируемые
(низкий уровень образования и низкая интеллектуальная активность, гиподинамия, курение, неконтролируемая артериальная гипертензия в среднем и пожилом возрасте, гиперлипидемия, гипергомоцистеинемия, сахарный диабет, ожирение, депрессия); - немодифицируемые
(пожилой и старческий возраст, семейный анамнез БА, носительство генетических полиморфизмов, наличие аллеля АПОЕ4, женский пол, черепно-мозговые травмы в анамнезе).
При болезни Альцгеймера присутствуют нарушения метаболизма белка-предшественника амилоида. В норме этот белок расщепляется на полипептиды, которые не являются патогенными (то есть не способны быть причиной болезни). При БА происходит агрегация (слипание) его нерастворимых фрагментов в патологический белок β-амилоид, который обладает нейротоксическими свойствами. Отложение этого белка в паренхиме головного мозга и в стенках сосудов (с формированием сенильных бляшек) приводит к повреждению и гибели нейронов.
Сенильная деменция может иметь сосудистое происхождение и развивается:
- в результате единичного инфаркта или геморрагического инсульта, который локализуется в стратегически важной для познавательной, мыслительной деятельности зоне мозга;
- в результате повторных эпизодов острого нарушения мозгового кровообращения по ишемическому типу корково-подкорковой локализации;
- в результате поражения конечных сосудов малого калибра, кровоснабжающих подкорковые базальные ганглии и глубинные отделы белого вещества головного мозга;
- в результате нарушений системной гемодинамики с резким снижением мозгового кровообращения (острой сердечной недостаточности, уменьшения объема циркулирующей крови, выраженного и длительного снижения артериального давления).
В результате сосудистых событий в головном мозге возникают постишемические или постгеморрагические кисты, изменения белого вещества, гибель нервных клеток, линейные отложения железосодержащего пигмента, образующегося при распаде крови.
Факторами риска развития деменции сосудистого происхождения могут быть:
- артериальная гипертензия, ишемическая болезнь сердца, нарушения сердечного ритма;
- высокий уровень холестерина, атеросклероз;
- сахарный диабет;
- курение;
- ожирение;
- высокий уровень гомоцистеина;
- ревматические заболевания, васкулиты;
- нарушения свертывания крови;
- амилоидная ангиопатия;
- врожденные сосудистые аномалии и др.
Классификация заболевания
По причине возникновения сенильная деменция может быть:
- сосудистой,
- атрофической (синдром Альцгеймеровского типа, деменция с тельцами Леви, слабоумие, вызванное хореей, деменция Хантингтона),
- смешанной.
По локализации:
- корковая — с преимущественным поражением коры головного мозга (болезнь Альцгеймера, лобно-височная лобарная дегенерация, алкогольная энцефалопатия);
- подкорковая — с преимущественным поражением подкорковых структур (прогрессирующий надъядерный паралич, болезнь Хантингтона, болезнь Паркинсона, мультиинфарктная деменция);
- корково-подкорковая (болезнь с тельцами Леви, кортикобазальная дегенерация, сосудистая деменция);
- мультифокальная — с множественными очаговыми поражениями (болезнь Крейтцфельдта -Якоба).
Различают легкую, умеренную и тяжелую степени деменции.
Симптомы старческого склероза
Легкая степень
: профессиональная деятельность и социальная активность возможны, но ограничены, сужен круг общения и интересов; сохраняется самостоятельность в быту, но могут требоваться напоминания, помощь при освоении новой информации и решении финансовых вопросов, психопатоподобное заострение личностных черт.
Умеренная степень
: снижение возможности пользоваться бытовыми приборами, проблемы в гигиене, одевании, приготовлении пищи, передвижении, повседневной деятельности, трудности в самостоятельном проживании. Однако пациента все еще можно на какое-то время оставлять одного.
Тяжелая степень
: больной нуждается в помощи практически во всех действиях и в постороннем уходе.
При подкорковой локализации процесса самым ранним симптомом является нарушения памяти. Пациенты демонстрируют медлительность, появляется ригидность психических процессов, трудности в переключении с одного вида деятельности на другой, ошибки при планировании деятельности и выполнении последовательных действий.
Лобно-височная деменция характеризуется изменениями личности и поведения. Человек в течение короткого промежутка времени полностью теряет способность справляться со своими делами и самостоятельно существовать.
При корково-подкорковых деменциях у пациентов преобладают симптомы коркового и подкоркового поражения.
Мультифокальные деменции характеризуются наличием множественных расстройств: речи, узнавания, памяти, пространственного восприятия, целенаправленных движений и действий. Также имеются подкорковые расстройства:
- устойчивое повторение какой-либо фразы, деятельности, эмоции, ощущения (персеверации);
- внезапные, короткие, отрывистые движения мышц конечностей, лица, туловища, не сопровождающиеся потерей сознания (миоклонус);
- пирамидные (параличи, парезы, патологические рефлексы) и экстрапирамидные нарушения (нарушения мышечного тонуса).
Эти расстройства сочетаются с патологией мозжечка (нарушения походки и координации движений). Присутствует нарастающая сонливость.
При болезни Альцгеймера сначала наблюдается снижение памяти на текущие события: забываются незначимые детали, новые имена, содержание недавно прочитанных книг. Критика к своему состоянию сохранена. Продолжительность данного этапа у лиц пожилого возраста в среднем составляет около 5 лет. В дальнейшем заболевание прогрессирует, появляются трудности в повседневной жизни: нарушается запоминание нового материала, в то время как хранение заученной информации не страдает, возникает сложность в ориентировке на малознакомой местности и во времени, появляются расстройства речи, заостряются личностные характерологические особенности.
Личностные изменения характеризуются подозрительностью и конфликтностью, бредовыми идеями, направленными против ближайшего окружения. Больные подозревают родственников в том, что они крадут их вещи, собираются оставить без помощи, сдать в дом престарелых. На более поздних стадиях болезни отмечаются агрессивность, неадекватное сексуальное поведение, неопрятность, галлюцинации, снижение критики к своему состоянию.
Клиническая картина сенильной деменции сосудистого генеза определяется объемом и локализацией изменений в головном мозге.
Течение болезни может начаться остро с частичным улучшением и ступенеобразным ухудшением. Наблюдаются следующие симптомы: спутанность сознания, выраженная апатия, ограничение повседневной активности вплоть до невыполнения правил личной гигиены, выраженные нарушения памяти на текущие события, нарушение восприятия пространственных отношений, сложности со счетом, пониманием логико-грамматических речевых конструкций. Пациенты не могут правильно организовать свою деятельность, часто оставляют начатое дело, быстро устают, не способны анализировать информацию, работать сразу с несколькими источниками информации или быстро переходить от одной задачи к другой. Появляются эмоциональные расстройства в виде снижения фона настроения, развития депрессии или гневливости.
Могут наблюдаться двигательные расстройства, нарушения походки. Появляется замедленность и пошатывание, пациент не может сделать первый шаг, топчется на месте, ноги не отрываются от пола, а скользят по нему («походка лыжника»), страдает равновесие, увеличивается риск падения в начале ходьбы, на поворотах и при остановках. Для развернутой стадии заболевания характерно учащенное мочеиспускание и периодическое недержание мочи. В дальнейшем развивается полная утрата контроля над функцией тазовых органов.
Основу клинической картины смешанной деменции составляет сочетание очаговой неврологической симптоматики и мыслительных нарушений: нарушения ходьбы, речи, глотания, мочеиспускания, внимания и памяти. Пациенты со смешанной деменцией имеют более выраженные зрительно-пространственные нарушения, снижение внимания, нарушается цикл «сон–бодрствование».
Таким образом, синдром деменции характеризуется глубоким обеднением интеллекта, использование прошлого опыта становиться невозможным. В значительной мере страдает критика к своему состоянию и окружающему. Нарушается адаптация индивидуума в обществе.
Диагностика старческого склероза
Диагноз сенильной деменции устанавливается на основании:
- жалоб и сведений, полученных от пациента и окружения больного (родственников, друзей, знакомых);
- данных о влиянии имеющихся нарушений на повседневную (базовую и инструментальную) деятельность пациента;
- имеющейся медикаментозной терапии (препараты с антихолинергическими свойствами, нейролептики, барбитураты, бензодиазепина производные, антигистаминные препараты, некоторые бета-адреноблокаторы, ГМГ-КоА-редуктазы ингибиторы (статины) с липофильными свойствами, сердечные гликозиды и другие препараты);
- данных осмотра пациента с целью обнаружения сопутствующих заболеваний, способных привести к формированию или усугублению тяжести мыслительных и познавательных нарушений (гипотиреоза, сахарного диабета, дефицита витамина В12, фолиевой кислоты, нейроинфекции (сифилиса, ВИЧ и др.), онкологических заболеваний, почечной, печеночной недостаточности и др.);
- тех или иных данных лабораторных и инструментальных методов обследования для уточнения диагноза:
•
биохимический анализ крови, включающий:
- общий белок, альбумин, белковые фракции;
Причины и факторы риска
Патология возникает из-за нарушения обмена веществ и циркуляции холестерина. Он накапливается в организме и откладывается на стенках сосудов в виде бляшек, состоящих из фибрина и других веществ.
Основные факторы риска:
- чрезмерное увлечение алкоголем и курением;
- гиперлипидемия (повышенный уровень холестерина);
- артериальная гипертензия и др. заболевания сосудов;
- ожирение и сахарный диабет;
- постоянные стрессы;
- малоподвижный образ жизни;
- гормональные сбои.
Также человек может быть предрасположен к данному заболеванию генетически (у близких родных были инсульты, инфаркты). Кроме того, существует возрастной фактор риска: мужчины после 45 и женщины после 55 лет подвержены атеросклерозу в максимальной степени.
Патогенез РС
Патогенетический механизм развития неврологической патологии состоит из нескольких последовательных этапов. Под действием комбинации триггеров запускаются аутоиммунные процессы, которые провоцируют активность Т-лимфоцитов (иммунных клеток крови), и синтез аутоагрессивных антител к белку миелина. Аутореактивные Т-лимфоциты преодолевают гематоэнцефалический барьер (ГЭБ) и проникают в нервные волокна. Далее, происходит бесконтрольный выброс специфических провоспалительных цитокинов, при котором нарушается обмен информацией и координация действий между клетками. Развивается активное воспаление, разрушающее миелиновые оболочки. Формируется склеротическая бляшка. Начинается процесс прогрессивной гибели нервных клеток – нейродегенерации.
Компенсаторный механизм миелиновых оболочек развит слабо, поэтому ремиелинизация (восстановление) не поспевает за скоростью демиелинизации.
Диагностика
Лечение сосудов головного мозга должна предварять качественная диагностика, в ходе которой врач установит локализацию бляшек, степень их развития, оценит состояние органов.
При прохождении диагностики важно соблюдать комплексный принцип, так как заболевание имеет множество проявлений, осложнений. Поэтому не удивляйтесь, если вам также предложат посетить окулиста, кардиолога, невролога, сосудистого хирурга. Старайтесь как можно детальнее рассказать врачам о замеченных вами аномалиях в работе организма.
Наиболее эффективными и современными методами являются:
- различные виды электрокардиографии с нагрузочными тестами;
- УЗИ сосудов головного мозга;
- дуплексное и триплексное сканирование с ультразвуковым обследованием сосудов;
- магнитно-резонансная томография (позволяет визуально оценить состояние сосудов и осмотреть атеросклеротические бляшки);
- ангиография, коронарография – малоинвазивные обследования, в ходе которых врач оценивает общее атеросклеротическое поражение.
Также пациент проходит ряд лабораторных исследований, цель которых – выявить нарушения обмена веществ, гормональные сбои и другие причины развития патологии.
Причины рассеянного склероза
Определяющая причина развития рассеянного склероза (РС) окончательно не выявлена. В неврологии принята теория мультифакторного возникновения болезни, где ведущая роль отводится иммунопатологическим реакциям. Дополнительными причинами поражения головного и спинного мозга считаются:
- Генетическая предрасположенность . Последние исследования канадского Университета Британской Колумбии доказывают передачу по наследству поврежденного гена NR1H3.
- Вирусные инфекции. Основными возбудителями признаны вирус герпеса 1 и 4 типа, парамиксовирус кори, вирус краснухи.
- Никотиновая зависимость. При сравнительном анализе соотношение курящих и некурящих пациентов с РС составило 2:1.
- Психогении психотического уровня в анамнезе.
- Климатические условия. Зоной риска названы страны с умеренным климатом. Научных обоснований географический фактор не имеет.
Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет
Таким образом, рассеянный склероз – это результат комбинаторного действия агрессивных аутоиммунных процессов, наследственности и негативных внешних воздействий на организм.
Лечение атеросклероза сосудов головного мозга
Если у пациента зафиксирована ранняя стадия сужения сосудов головного мозга, лечение заключается в медикаментозной терапии и изменении образа жизни (диета, отказ от алкоголя, курения, повышение физической активности). Цель – снизить уровень холестерина до нормы.
Медикаментозная терапия при лечении спазмов сосудов головного мозга направлена на укрепление стенок сосудов, стабилизации атеросклеротической бляшки. В итоге развитие атеросклероза тормозится, а липидный обмен в организме нормализуется. Для предотвращения осложнений применяют статины, фибраты, антиагреганты.
Среди хирургических методов лечения распространены стентирование и шунтирование. В частности, инсульт предотвращают путем стентирования сонных артерий.
- Операции по удалению бляшки проводят открытым способом (эндартерэктомия): организуется доступ к поврежденному сосуду, его рассекают, бляшку удаляют, затем накладывают сосудистый шов, а ткани ушивают.
- Закрытый способ предусматривает использование эндоскопа и стента. Операция проводится через небольшой (1-3 см) разрез, сквозь который обеспечивается доступ к крупному сосуду. Специальный катетер по кровеносной системе подводят к месту сужения сосуда, а затем по катетеру вводят искусственный стент, расширяющий просвет сосуда и укрепляющий его стенки.
Симптомы рассеянного склероза
Заболевание не отличается патогномоничными (специфическими) признаками. Ранняя клиническая картина свойственна целому ряду неврологических заболеваний. К типичным проявлениям относятся:
- быстрая утомляемость, головокружения;
- слабость скелетной мускулатуры;
- мышечные подергивания – фасцикуляции;
- онемение конечностей, ощущение «ползающих мурашек» по телу – парестезия;
- расстройство координации и равновесия, шаткость походки;
- признаки неврита зрительного, глазодвигательного, отводящего, тройничного, лицевого нерва;
- снижение четкости зрения (чаще всего, диплопия).
С развитием болезни неврологическая картина усиливается, что объясняется поражением черепных нервов, мозжечка и его связей. У пациентов появляются такие симптомы, как:
- тремор, переходящий в гиперкинез;
- изменение (укрупнение) почерка;
- дизартрия в форме скандированной («рваной») речи;
- нервно-психическая слабость – астения;
- колебательные движения глазных яблок – нистагм;
- волнообразные подергивания лицевой мускулатуры – миокимия;
- нейропатические и мышечные боли;
- снижение подошвенного разгибательного рефлекса;
- нарушение работы кишечника и мочевого пузыря – задержка мочеиспускания, запор;
- когнитивные расстройства – снижение памяти, внимания, проблемы с мышлением и обработкой информации;
- депрессивный синдром;
- аноргазмия у женщин, эректильная дисфункция у мужчин.
Тяжесть симптомов зависит от стадии патологического процесса, поразившего головной и спинной мозг.
Профилактика атеросклероза сосудов головного мозга
- Поддержать в тонусе сосуды поможет ежедневная физкультура: соразмерные для вашего возраста физические нагрузки должны составлять не менее 40 минут в день.
- Для нормализации уровня холестерина, следите за питанием, весом, придерживайтесь специальной диеты, откажитесь от вредных привычек.
- Больше гуляйте на свежем воздухе, чтобы насытить кровь кислородом.
- Ограничьте эмоциональные нагрузки – берегите себя от стрессов.
- Следите за артериальным давлением и уровнем глюкозы.
2.Причины
На сегодняшний день этиопатогенетический механизм атеросклероза продолжает оставаться предметом интенсивного изучения и обсуждения. Рассматривается около десяти основных гипотез (вирусная, наследственная, хламидиозная, аутоиммунная и т.д.), каждая из которых имеет право на существование и находит вполне аргументированное подтверждение. Возможно, атеросклероз относится к т.н. полиэтиологическим, или многопричинным процессам, либо на фоне указанных условий запускается каким-то общим, пока не известным триггерным фактором. Однако вполне достоверно установлены факторы риска, существенно повышающие такую вероятность:
- — табакокурение и употребление алкоголя;
- — гиподинамия в сочетании с перееданием и ожирением;
- — артериальная гипертензия;
- — ситуации хронического дистресса;
- — возрастная гормональная перестройка;
- — сахарный диабет;
- — определенные нарушения метаболизма (обмена веществ), особенно в отношении жиров и белков;
- — «вязкость» крови (повышенная свертываемость).
Посетите нашу страницу Кардиология
Атеросклероз сосудов: лечение и диагностика в CBCP
На ранней стадии заболевания чрезвычайно важно пройти качественную диагностику и начать лечение, в ходе которого можно минимизировать негативные последствия. Если вы замечаете тревожные симптомы, обратитесь в Центр патологии органов кровообращения, где вам предложат современную диагностику и эффективные методы лечения.
CBCP предоставляет широкий спектр методов, дающих объективную и детальную информацию о состоянии пациента: месторасположение патологии, сложность, возможные осложнения.
Течение РС
Характерные варианты клинического течения рассеянного склероза:
- Ремитирующее. Обострения сменяют латентные периоды с частичным восстановлением утраченных функций.
- Вторично-прогрессирующее. Волнообразное течение хронической прогрессирующей деструкции нервных волокон, с нарастающим неврологическим дефицитом;
- Первично-прогрессирующее. Последовательное усиление демиелинизации и нейродегенерации, сопровождающееся увеличением интенсивности симптомов.
Доброкачественным течение РС считается способность больного сохранять функциональные возможности не менее 15 лет с момента дебюта заболевания. Злокачественное течение отличается форсированным изменением состояния пациента, быстрой инвалидизацией и летальностью.
Шпидонов Геннадий Станиславович
Врач-невролог
Ростовский государственный медицинский университет (неврология)
Стаж 10 лет