Механизм развития синусовой аритмии
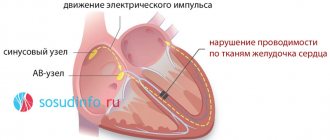
Синусовый узел – группа клеток в стенке сердца, вырабатывающих электрический импульс. Именно в синусовом узле начинает формироваться нормальный импульс сердечного сокращения. Он протекает по волокнам сердечной стенки, называемым проводящей системой. Данная система расходится на множество волокон, и самые маленькие из них оканчиваются в каждом волокне сердечной стенки. Такой механизм обеспечивает ритмичную и слаженную работу сердца (сокращения происходят через равные отрезки времени, сохраняя оптимальную частоту в пределах 60-90 в минуту).
Именно проводящая система обеспечивает корректную последовательность сокращений сердечных камер. Сбои в данной системе провоцируют развитие сердечных болезней, на фоне которых развиваются нарушения сердечного ритма.
По степени тяжести данная патология бывает двух видов — умеренная и выраженная.
Умеренная синусовая аритмия характеризуется слабовыраженными симптомами или протекает без явных признаков, чаще фиксируется в детском и подростковом возрасте.
Выраженная синусовая аритмия чаще встречается у пожилых людей, характеризуется явными клиническими проявлениями, сочетается с различными заболеваниями.
Нарушения синусового ритма
Отклонения в ритмичности, частоте и последовательности сердечных сокращений говорит о развитии в главном органе патологических процессов. Происходит миграция водителя ритма – периодическая смена центра образования импульсов. В это время активность синусового узла подавляется, а затем снова восстанавливается.
Таблица «Отклонения в синусовом сокращении»
| Нарушения | Признаки изменений | Возможные заболевания |
| Учащение чсс | Пульс возрастает до 110 и выше ударов в минуту, при этом общая кардиограмма не меняется и основные показатели на ЭКГ остаются в норме | Тахисистолия или желудочковая тахикардия |
| Замедление чсс | Ослабление активности синусового узла, вследствие чего наблюдается сниженная колебание желудочков сердца | Брадисистолия |
| Изменение количества сердечных сокращений до 45 и ниже за 60 секунд. Показатели ритмичности на ЭКГ не меняются, за исключением интервалов Р-Р (возрастают до 0,21 секунды) | Брадикардия | |
| Нерегулярный ритм | Нарушения в ритме сердца. Нестабильный пульс на ЭКГ видно по отличию в интервалах между R-R | Аритмия |
| Ригидный ритм | Ускоренное сокращение сердца, при котором нет естественных колебаний и реакций | Нарушения вегетативной регуляции |
| Поражение синусового узла |
Тахикардия и брадикардия может быть временной, представлять собой реакцию на внешние раздражители (физические нагрузки, эмоциональное напряжение, стресс). В таком случае замедленный или ускоренный пульс не считается патологий. Если же отклонения наблюдаются на постоянной основе, речь идёт о нарушениях чсс, которые требуют врачебного вмешательства.
Считается патологией и то явление, когда на кардиограмме появляется желудочковый ритм. Это говорит о том, что импульсы исходят не из синусового узла, а формируются в предсердиях или атриовентрикулярном узле (развитие блокад и нарушение основных функций главного органа).
Причины синусовой аритмии
Существует несколько групп причин, провоцирующих данную патологию. Ключевым провоцирующим фактором при развитии выраженной синусовой аритмии являются нарушения в работе сердца, в особенности ишемическая болезнь. При ишемии сердечная мышца получает недостаточно кислорода, в результате развивается гипоксия. Обычно ее сопровождает боль в области сердца.
Еще одним распространенным провоцирующим фактором является инфаркт миокарда. При данной патологии в результате гипоксии часть сердечной мышцы гибнет. Впоследствии в этой области сердца происходит рубцевание.
Сердечная недостаточность приводит к тому, что механизм перекачивания крови в сердце нарушается. Это явление тоже сопровождается сбоями сердечного ритма. Кардиомиопатия вызывает структурные изменения в мышце сердца и провоцирует аритмию.
Нарушения сердечного ритма возможны по причинам, не связанным с функционированием сердечно сосудистой системы (например, в результате бронхитов, астмы, вегетососудистой дистонии). При нарушениях функций нервной системы синусовая аритмия обычно носит умеренный характер. Также к провоцирующим факторам не кардиального характера можно отнести патологии надпочечников, сахарный диабет.
Часто обратимая синусовая аритмия развивается вследствие употребления гликозидов, диуретиков и антиаритмических препаратов. Особенность спровоцированной алкоголем или курением синусовой аритмии сердца в том, что это нарушение необратимого характера, значит, оно не пройдет, даже если больной полностью откажется от вредных привычек. Тем не менее, у лиц, прекративших курить и употреблять алкогольные напитки, данная патология носит слабовыраженный характер.
При беременности синусовая аритмия провоцируется физиологическими особенностями, лечение обычно не нужно, так как патология самостоятельно проходит после родов.
Причины синусовой аритмии у детей и подростков
У детей факторами, провоцирующими данное заболевание, обычно являются наследственность, врожденные нарушения работы сердца, приобретенные патологии сердечной деятельности, последствия перенесенных заболеваний.
Особое значение имеет фактор наследственности. Если у кого-то из родителей есть предрасположенность к сердечным заболеваниям, то велика вероятность, что ребенку передалась данная склонность. Дети, входящие в группу риска, находятся у врача под особым контролем.
Врожденные нарушения сердечного ритма часто связаны с проблемами, возникшими еще в период внутриутробного развития. Приобретенные аритмии могут развиться вследствие сильных эмоциональных потрясений.
У подростков данная патология фиксируется в период полового созревания. Причина явления – повышенная функция работы гормонопродуцирующих органов. В этом случае лечение синусовой аритмии сердца тоже не нужно, так как после окончания полового созревания она проходит самостоятельно.
Дыхательная и недыхательная синусовая аритмия у детей
Данная патология у детей может иметь дыхательный и не дыхательный характер. Особенность дыхательной синусовой аритмии сердца у детей в том, что это явление связано с дыхательными движениями: вдох сопровождается увеличением частоты сердечных сокращений, а выдох – ее уменьшением. Такие нарушения ритма часто наблюдаются у младенцев с синдромом внутричерепной гипертензии, постнатальной энцефалопатией, а также у недоношенных детей.
У слишком полных детей аритмия способна проявляться при физических нагрузках. К провоцирующим факторам относят и рахит, влияющий на возбудимость нервной системы. Синусовая аритмия у ребенка в 6-7 лет и 9-10 лет, то есть во время бурного роста, является достаточно распространенным явлением.
Синусовая дыхательная аритмия у детей на самочувствие не влияет и в лечении медикаментами не нуждается.
Аритмия не дыхательного характера встречается реже и обычно провоцируется различными заболеваниями. Данное нарушение бывает постоянным и приступообразным. Случаться приступ синусовой аритмии у ребенка может раз в 1 год или несколько раз в сутки. Обычно при таких состояниях основной водитель ритма продолжает обеспечивать сердцу правильный ритм, а изменения, приводящие к аритмии, происходят в проводящей системе сердца либо в его клетках.
Фактором развития не дыхательной синусовой аритмии может быть наследственность. Если мать или отец подвержены нарушениям сердечного ритма, то довольно велика вероятность, что ребенку передастся данный недуг.
Инфекционные заболевания, протекающие в сопровождении лихорадки, интоксикации или обезвоживания, тоже провоцируют развитие не дыхательной аритмии у детей. Связано это с изменениями водно-электролитного состава крови. Еще один провоцирующий фактор – нейроциркуляторная дистония: в данном случае нарушения ритма связаны с тем, что сосуды, питающие сердце, не способны менять свой просвет адекватно потребности тканей в кислороде.
При воспалительных процессах в сердечной мышце (бактериального или вирусного происхождения) могут проявляться синусовая аритмия, мерцание предсердий, экстрасистолическая аритмия, блокады сердца. Ревматизм поражает клапанный аппарат сердца и способен вызвать миокардит, что провоцирует у ребенка развитие аритмии. Дебют заболевания может быть связан с ангиной, сопровождается высокой температурой. Также не дыхательная аритмия у детей развивается на фоне врожденных пороков сердца.
Умеренная и выраженная синусовая аритмия у ребенка
По степени выраженности данное заболевание делят на две категории. Умеренная синусовая аритмия у ребенка проявляется слабо или протекает вообще без симптомов. Чаще всего она выявляется случайно. Выраженная синусовая аритмия у ребенка проявляется довольно явно и может сочетаться с серьезными сердечными заболеваниями.
Симптомы, которые помогут распознать синусовую аритмию у младенца: плохой сон, частый плач по ночам, отказ от еды, одышка, посинение либо бледность кожи.
У детей старшего возраста могут появиться такие признаки, как боли в груди, утомляемость, плохая переносимость физической активности, обмороки. Родителям следует насторожиться, если ребенок стал меньше играть в подвижные игры и старается избегать других физических нагрузок.
Синусовая аритмия и занятия спортом
Часто родители ребенка, у которого обнаружилась синусовая аритмия, стараются всячески оградить его от занятий физкультурой, считая, что именно они спровоцировали проблему. Однако если у ребенка нет предрасположенности к патологиям сердечного ритма, то даже занятия профессиональным спортом не приведут к развитию аритмии. В то же время при наличии предрасположенности дебют болезни может быть спровоцирован любой физической нагрузкой.
В большинстве случаев нет смысла полностью ограждать ребенка от занятий физкультурой, так как умеренная физическая активность очень важна для здоровья. Дыхательная аритмия не является противопоказанием даже для занятий в спортивных секциях. Однако ребенок должен находиться под контролем кардиолога и проходить контрольное электрокардиографическое обследование. Детям, которые занимаются профессиональным спортом, необходимо наблюдаться у спортивного врача и проходить ЭКГ каждые 3 месяца.
Если у ребенка выявлена аритмия не дыхательного характера, то занятия спортом строго ограничиваются. В такой ситуации физические нагрузки действительно опасны.
Как лечится синусовая аритмия сердца у детей? Ребенку необходимо пройти контрольное электрокардиографическое обследование и УЗИ сердца, сдать общий анализ мочи и клинический анализ крови. Если единственным выявленным нарушением будет синусовая аритмия, то ребенок будет наблюдаться у кардиолога с контрольным обследованием каждые полгода. Если аритмия носит не дыхательный характер, то нужно вылечить те кардиологические патологии, которые ее спровоцировали. Легкая синусовая аритмия у ребенка со временем проходит самостоятельно.
Тахиаритмия: когда состояние не терпит отлагательств?
Частота сердечных сокращений у здорового человека находится в норме, когда он практически не ощущает биения сердца. Воздействие ряда негативных факторов (стресс, волнение, беспокойство, переживание) приводят к сбою сердечного ритма. Развивается патологическое состояние – тахиаритмия, как разновидность аритмии, при которой сердцебиение остается нарушено, даже если для этого нет предпосылок.
Постоянное пребывание человека в подобном состоянии чревато серьезными последствиями, поэтому становится поводом для записи к кардиологу. Отсутствие при тахиаритмии лечения может привести к нарушению функций систем и органов.
Факторы риска
Тахиаритмия – не самостоятельное заболевание. Это вторичный симптом, вызванный дисбалансом щитовидной железы, проблемами с сердцем. Чаще наблюдается у пациентов после 45 лет.
Патологию рискуют заполучить люди, злоупотребляющие алкоголем и наркотиками, медикаментами. В группу риска входят больные сахарным диабетом, страдающие заболеваниями сердечнососудистой системы:
- ишемия;
- миокардит;
- артериальная гипертензия;
- инфаркт миокарда;
- перенесенный порок сердца.
8
Круглосуточно без выходных
Виды патологии
Тахиаритмия – признак надвигающейся опасности либо развития патологического процесса в организме. Заболевание имеет 6 разновидностей. Классифицируют патологию, зависимо от места развития и степени нарушения сократительной способности сердца.
- Пароксизмальная аритмия: отличается хроническим течением, внезапными резкими приступами или регулярными эпизодами сбоя сердечного ритма.
- Наджелудочковая: характеризуется внезапным повышением частоты сокращений сердца (свыше 100 уд/мин), приступами тахикардии от нескольких минут до 7 суток подряд. Патология чаще выявляется у детей и подростков.
- Желудочковая аритмия: ускорение сердцебиения до 200-240 ударов/минуту. Представляет угрозу для жизни – патология способна привести к фибрилляции желудочков сердца и летальному исходу.
- Мерцательная тахиаритмия: сопровождается ускоренным сердцебиением, частота которого может достигать 700 ударов ежеминутно. Состояние требует срочной госпитализации и проведения реанимационных действий.
- Атриовентрикулярная тахиаритмия: локализация патологического очага в предсердии проявляется приступом, длительностью до 3-х минут, хотя бывает, что нарушения сохраняются до нескольких дней.
- Синусовая форма: частотность сердечного ритма в 80-120 ударов/минуту. Это самое распространенное состояние, встречающееся даже у здоровых людей в период волнений, усиленных физических тренировок. Синусовая тахиаритмия – вариант нормы, но постепенно сердце начинает недополучать нужный объем крови, что приводит к ухудшению кровообращения в миокарде, других системах, органах. Нарушается работа щитовидной железы и вегетативной нервной системы. Пациентам стоит обратиться к эндокринологу, кардиологу, сдать анализы, пройти аппаратные исследования.
Причины
Если сердечный ритм при тахиаритмии держится в пределах 100-140 ударов/минуту – это следствие протекания патологических процессов в нижних желудочках либо верхних отделах сердечной камеры. Сердце начинает работать с перебоями: то замирает, то учащенно бьется. Состояние вызывают внутренние причины:
- сердечная недостаточность;
- кардиомиопатия;
- атеросклероз;
- дисфункция сердечных клапанов (неполное смыкание створок);
- опухолевое или инфекционное поражение сердечной мышцы;
- порок сердца;
- миокардит;
- гипертония;
- тиреотоксикоз;
- заболевания легких, щитовидной железы;
- электролитный дисбаланс;
- инфекционные заболевания: ботулизм, грипп, ОРВИ;
- анемия.
Или внешние:
- физическое, эмоциональное перенапряжение;
- чрезмерная двигательная активность;
- злоупотребление наркотиками и алкоголем, провоцирующими скачки артериального давления и учащение сердечного ритма.
Симптомы
Вариации симптомов различные. Зависят от формы патологии: острая, хроническая, рецидивирующая. При остром течении признаки – агрессивные, яркие. Хроническая стадия протекает медленно, иногда скрытно. Но предвещать приближающийся сердечный криз может даже банальная, незначительная одышка.
Основные симптомы:
- приступы удушье;
- слабость;
- предобморочное состояние;
- отек легких;
- головокружение.
Приступы со стороны вегетососудистой системы наблюдаются как:
- лихорадочное состояние;
- судороги мышц;
- учащенные позывы к мочеиспусканию;
- потеря координации движений.
8
Круглосуточно без выходных
Недостаточное насыщение кровью сердца чревато развитием ишемии, миокардита, инфаркта миокарда. При выявлении тахиаритмии требуется срочная неотложная помощь, поскольку затяжное течение, например, пароксизмальной тахикардии, может вызвать:
- сердечную недостаточность;
- формирование тромба в сердечной камере;
- скопление кровяных сгустков в предсердиях;
- неспособность крови с оттоком не попасть в головной мозг, аорту.
Последствия могут быть крайне тяжелыми.
Диагностика
Выявить любую разновидность тахиаритмии позволяет электрокардиограмма. Дополнительные методы диагностики, назначаемые лечащим врачом:
- холтеровский метод: к телу пациента прикрепляют электроды, подсоединенные к аппарату, которые позволяет мониторить скорость биения сердца в течение определенного промежутка времени;
- дуплексное сканирование аорты;
- анализ крови (общий клинический, биохимический);
- эхоКГ путем подключения УЗИ аппаратуры: позволяет проанализировать состояние внутренних органов (почки, щитовидка, печень).
Лечение на ранних стадиях
Если случаи проявления признаков тахиаритмии – единичные, то лечение не проводится. Целесообразность проведения терапевтических мер предопределяет кардиолог. Если признаки стали навязчивыми и повторяются частыми эпизодами, тогда нужно пройти обследование или неотложные процедуры по восстановлению кровообращения и сердечного ритма.
Лечение стационарное. Пациентов помещают в отделение кардиологии, где ставят капельницы, делают внутривенные уколы (глюкоза, инсулин, калия хлорид). Дополнительно проводится усиленная восстанавливающая терапия для снятия приступов аритмии:
- сердечные гликозиды (Лигоксин, Коронал, Эгилок);
- антиаритмические препараты;
- седативные средства (Панангин, Кордарон, Новокаинамид) для подавления раздраженных рецепторов – дают препараты для оказания скорой помощи при подозрении на желудочковую тахиаритмию;
- спазмолитики (Лидокаин, Новокаин).
Эффективна оксигенотерапия в сочетании с легким массажем на области сердца.
В случае выявления пароксизмальной, желудочковой аритмии по результатам ЭКГ, пациент в срочном порядке должен быть помещен в стационар для проведения интенсивной, экстренной терапии по восстановлению сердечного ритма.
Особенности лечения тахиаритмии у детей
Если выявлены единичные случаи синусовой аритмии, то лечение как таковое не проводится. Ребенок даже не ограждается от занятий физкультурой. При серьезных нарушениях сердечного ритма и сопутствующих заболеваниях (миокардит, порок сердца, опухолевидное новообразование) назначаются:
- антиаритмические препараты (Милдронат, Мексидол);
- витаминные комплексы;
- препараты в составе с цинком, магний, железом, аскорбиновой кислотой.
Улучшить работу сердечной мышцы и нормализовать кровоток помогут препараты растительного происхождения:
- валериана лекарственная;
- Кардиомагнил;
- Корвалмент;
- Корвалтаб;
- Аспаркам;
- Панангин;
- Корвалол.
На ночь рекомендуется принимать Барбовал.
Скорректировать состояние, нормализовать частоту сердечных сокращений помогает средство Эголок – часто назначаемый препарат при тахиаритмии, помощь от которого наступает уже за 2-3 минуты. Принимается совместно с соблюдением диеты, которая предполагает введение продуктов в рацион с высоким содержанием магния, калия, витамина Е.
Прогноз
Тахиаритмия – патологическое состояние сердечной мышцы, при котором давать какие-либо прогнозы врачи не берутся. На начальном этапе организм способен самостоятельно предотвратить прогресс болезни.
Большую роль играет вид патологии. При синусовой аритмии прогноз – благоприятный, поскольку течение заболевания – неосложненное. Самая опасная – желудочковая аритмия и может закончиться внезапной смертью.
В целом при своевременном выявлении патологии врачам удается купировать сердечный коллапс, добиться улучшения качества жизни.
При тахиаритмии наблюдается учащенное биение сердца, что не лучшим образом сказывается на тканях, сосудах в организме. Патологическое состояние не считается смертельно опасным, однако требует постоянного контроля со стороны врачей, периодического проведения лечебных процедур.
Если же не лечить тахиаритмию вовремя, то осложнения неизбежны:
- аритмогенный шок;
- ишемия сердца;
- инсульт;
- инфаркт миокарда;
- тромбоэмболия легочной артерии.
Прогноз благоприятный лишь при отсутствии осложнений.
Профилактика заболевания
Независимо от разновидности выявленной патологии сердца пациентам важно придерживаться ряда рекомендаций:
- отказаться от вредных привычек;
- пересмотреть рацион;
- исключить усиленные физические занятия, спортсменам – оставить профессиональную деятельность;
- соблюдать все назначения, предписания врача;
- пресекать стрессы, нервозность, умственное и физическое перенапряжение;
- сочетать режим труда и отдыха;
- нормализовать сон;
- больше гулять на свежем воздухе.
- регулярно посещать кардиолога, если поставлен диагноз – тахиаритмия.
Ускорение сердечного ритма до 140 ударов/минуту – следствие патологических процессов в нижних желудочках или верхних камерах сердца. Внезапную смерть может вызвать желудочковая форма патологии. Фатальность сердечного ритма также наблюдается при тромбоэмболии, сопровождающейся признаками – потеря сознания, спад давления, одышка, удушье, посинение покровов кожи, боль или жжение в грудной клетке.
Состояние пациентов – на грани клинической смерти и только своевременное проведение интенсивной терапии поможет сохранить жизнь. Поэтому регулярный осмотр и плановые обследования обязательны, особенно людям, имеющим предпосылки к развитию сердечных патологий.
8
Круглосуточно без выходных
Симптомы синусовой аритмии
Данная патология может иметь различные признаки. Увеличение частоты сердечных сокращений сопровождается одышкой, чувством нехватки воздуха, ощущением пульсаций в висках, болью за грудиной. На фоне урежения сердечных сокращений возникают головные боли, слабость, головокружение. При выраженной синусовой аритмии сердца кровоснабжение головного мозга нарушается, поэтому больной может терять сознание. Патология умеренного характера протекает без выраженной симптоматики.
У новорожденного ребенка синусовая аритмия может проявляться следующими признаками: изменение цвета кожных покровов (кожа становится бледной или синюшной), отказ от еды, частый плач, одышка. У детей старшего возраста отмечаются такие симптомы, как быстрая утомляемость и плохая переносимость нагрузок, в отдельных случаях – обмороки.
Как проводится диагностика данного заболевания? Диагноз ставится на основании жалоб пациента и результатов обследования. Изменение частоты сердечных сокращений выявляется при помощи электрокардиографии.
Используется прием холтеровского мониторирования: больной течение суток носит небольшой аппарат по типу ЭКГ. При этом ведутся записи, то есть фиксируются суточные действия пациента: поднятие тяжестей, прием пищи, подъем по лестнице, пробуждение и отход ко сну и т. д. После снятия аппарата и расшифровки полученных данных результаты вносятся в лист заключения.
Иногда осуществляют диагностику при помощи УЗИ. Проводится биохимический анализ крови и мочи, исследуются половые гормоны.
Аритмия у детей
Медицина рассматривает понятие дыхательной аритмии, и это, пожалуй, единственный случай аритмии сердца у ребенка, когда нет повода для переживаний. Примерно в тридцати процентах остальных случаев необходимо обратить пристальное внимание на ребенка с аритмией и как можно раньше провести комплексное обследование организма с целью выявления причины нарушения ритма.
Аритмии у детей подразделяются на приобретенные и врожденные, и в тех случаях, когда нарушение нормальной частоты либо ритмичности сокращений сердца начинается в раннем возрасте, скажем, при наличии аритмии у ребенка 7 лет, — велика вероятность того, что имеет место органическая патология. По клиническим проявлениям различают следующие виды аритмий сердца у детей:
- Тахикардия;
- Брадикардия;
- Экстрасистолия;
- Синусовая аритмия;
- Мигрирующий источник ритма;
- Пароксизмальная тахикардия;
- Мерцательная аритмия;
- Синдром слабости синусового узла.
Причины, по которым возникает аритмия у детей, варьируются от психогенных реакций до органической патологии. Сюда входят и инфекционные заболевания, и заболевания сердца, и эндокринная патология, и функциональные состояния в том числе. Каждый конкретный вид аритмии может быть спровоцирован рядом причин из числа перечисленных, различными их комбинациями, а может появляться из-за одного нарушения в гомеостазе организма. Синусовой тахикардией называют учащение сердечных сокращений более 160 ударов в минуту в покое у детей младшего возраста и 140 ударов – у детей более старшего возраста при условии, что прочие элементы электрокардиограммы расположены в нормальной последовательности. Данный вид аритмии подразумевает нормальный механизм сокращения сердечной мышцы с укорочением, но в пределах нормы, всех промежутков между элементами ЭКГ.
Синусовая тахикардия может возникать в условиях психоэмоционального стресса или физических нагрузок, выполняя при этом роль адаптивного механизма организма к изменяющимся условиям внешней среды. Однако эта аритмия у детей может возникать и на фоне органической патологии сердца различного происхождения. Также частота сердечных сокращений может увеличиваться в ответ на повышение температуры тела, снижение артериального давления, значительные кровопотери, снижение сократительной функции миокарда, которое может носить воспалительный, дистрофический, токсический или ишемический характер.
Кроме того, учащает сердцебиение наличие сопутствующих заболеваний, таких как тиреотоксикоз, вегетососудистая дисфункция или состояние шока. Некоторые медикаменты повышают ЧСС, примером таковых служат метилксантины, холинолитики, симпатомиметики, артериолярные вазодилялаторы и т.д.
Нарушение ритма, противоположное тахикардии, называется брадикардией, частота сердечных сокращений снижается менее 80 ударов в минуту у новорожденных и менее 70 ударов у детей старшего возраста. Все интервалы электрокардиограммы сохранены в пределах нормы, как и в случае с тахиаритмией, но, в отличие от последней, брадикардии присуще удлинение всех элементов цикла сокращения сердечной мышцы. Физиологическая брадикардия характерна для детей, чья сердечная мышца тренированна, так что если ваш ребенок посещает спортивные секции или увлекается другим хобби, тренирующим его организм в отношении физической выносливости, опасаться нечего.
Однако зачастую брадикардии есть другая причина, и она может заключаться в повышении влияния блуждающего нерва, что часто сопровождает язвенную болезнь; травмы головы, повышение внтуричерепного давления также приводят к урежению сердечных сокращений; гипотиреоз, гипотермия и тяжелая гипоксия могут вызывать снижение ЧСС. Среди вмешательств извне причиной брадикардии могут быть избыточное введение препаратов калия в организм, применение бета-адреноблокаторов, опиоидных анальгетиков, некоторых транквилизаторов и сердечных гликозидов. Инфекционные поражения сердечной мышцы (миокардит), синдром слабости синусового узла – также причины брадикардии.
Как лечить синусовую аритмию
Если патология имеет выраженный характер, то есть необходимость в лекарственной терапии. Используются терапевтические способы и электрокардиостимуляция. Выбор медикаментов осуществляет кардиолог с учетом индивидуальных особенностей организма пациента.
Если патология спровоцирована стрессовой ситуацией или эмоциональной нестабильностью, то лечение может назначить невролог. При такой синусовой аритмии используются успокоительные препараты и ноотропы. В отдельных случаях необходимы транквилизаторы и нейролептики. Эти препараты назначаются психиатром.
Если частота сердечных сокращений ниже 50 в минуту и фиксируются выраженные нарушения центральной гемодинамики, то показана установка кардиостимулятора. Этот миниатюрный прибор внедряется под кожу в области ключицы.
При лечении синусовой аритмии важно избегать физических перегрузок и стрессов, придерживаться диеты с ограничением сладкого, мучного и жирного.
Если данная патология фиксируется у беременной женщины, то предпринимаются следующие меры: пациентка ставится на учет к перинатологу и посещает его по определенному графику, проходит обследования, принимает поливитамины, придерживается правил сбалансированного питания.
Лечение синусовой аритмии сердца у детей обязательно подразумевает рациональную организацию труда и отдыха. Если патология носит выраженный характер, то лечиться необходимо в детской кардиологии. В рационе ребенка ограничивается количество простых углеводов, упор делается на овощи и фрукты, которые обеспечат большое количество клетчатки. Также важным условием выздоровления является использование психотерапевтических методов воздействия: необходимо восстановить нормальное эмоциональное состояние ребенка и оградить его от стрессов. Врач, поставив диагноз «синусовая аритмия» подробно расскажет, что это такое и объяснит, как вести себя, чтобы избежать осложнений.
Рацион при дыхательной аритмии
Питание должно быть сбалансированным и разнообразным, с преобладанием сырых фруктов и овощей, зелени, молочных продуктов, рыбы. Необходимо ограничить потребление сладкой, мучной и слишком жирной пищи, а также продуктов, содержащих кофеин. Также полезны прогулки, поездки на природу, занятия каким-либо хобби, которое наполнит жизнь больного положительными эмоциями и поможет избежать стрессов.
Какие продукты наиболее полезны при нарушении сердечного ритма? Арбуз и дыня выводят излишек холестерина. Репа прекрасно успокаивает учащенное сердцебиение. Виноград устраняет отеки и одышку, улучшает тонус сердечной мышцы. Яблоки уменьшают риск развития опухолей, нормализуют давление, улучшают пищеварение.
Авокадо содержит ферменты, которые помогают организму усваивать вещества, необходимые для корректной работы сердца. Картофель и капуста являются источниками калия, за счет чего нормализуют функции сердечной мышцы. Злаки эффективно препятствуют усвоению холестерина. Тыква корректирует водно-солевой баланс, способствует снижению давления.
Если человек, у которого обнаружили дыхательную аритмию, будет правильно питаться, уделять время дозированной физической активности и избегать стрессов, то никакого дискомфорта не ощутит.
Профилактика синусовой аритмии
Общие профилактические меры включают регулярные физические упражнения без чрезмерных перегрузок, прогулки на свежем воздухе, контроль массы тела.
Неотъемлемой частью профилактики синусовой аритмии является дозированная физическая активность, особенно для людей, страдающих сахарным диабетом, ожирением, патологиями щитовидной железы. Оптимальные формы физической нагрузки – пешие прогулки и плавание.
В состоянии напряжения и тревоги пятнадцатиминутная прогулка на свежем воздухе часто оказывается более эффективной, чем легкие успокоительные средства. Во время ходьбы мозг вырабатывает эндорфины, которые улучшают настроение, успокаивают и облегчают боль. Такое упражнение, как ходьба, может выполняться абсолютно любым человеком, в том числе и ребенком, не требует специального костюма или снаряжения.
С разрешения врача пешие прогулки могут быть дополнены бегом, ходьбой на лыжах или другими более активными видами спорта.
Часто источником нарушения сердечных ритмов являются неврозы, отсутствие полноценного сна, переутомление, стрессы. В связи с этим ключевой составляющей профилактики является достаточный отдых и сон не менее 8 часов в сутки. Контролировать стресс помогают аутотренинги, ароматерапия, фитотерапия (отвары и настои валерианы, пустырника, календулы, мяты, боярышника).
Во время лечения заболеваний, которые способны спровоцировать нарушения сердечного ритма, может проводиться медикаментозная профилактика аритмии.
Синусовая аритмия при беременности
Причины синусовой аритмии при беременности
Среди процессов, вызывающих развитие данной патологии, можно выделить следующие:
- появление дополнительного круга кровообращения, который соединяет плод с материнским организмом;
- повышенная эмоциональность и пониженная стрессоустойчивость будущей матери;
- высокая активность симпатической нервной системы;
- электролитические расстройства;
- анемия.
В группу риска входят будущие матери с пороками сердца. Для них риск развития аритмии при беременности очень высок даже после успешной операции. Также очень часто нарушения сердечного ритма фиксируются у женщин с врожденными заболеваниями проводящей системы сердца.
Симптомы синусовой аритмии при беременности
Самыми распространенными признаками данного нарушения сердечного ритма являются ощущения частых ударов в грудной клетке, стук в висках и головокружение, одышка и высокая утомляемость даже при минимальных нагрузках, частый и ровный ритм пульса без перебоев.
Сбои в работе сердца будущей матери могут привести к ухудшению кровоснабжения плода, а это чревато негативными последствиями для его развития. Именно поэтому при первых же признаках нарушения сердечного ритма необходимо обратиться к специалисту. Врач, поставив диагноз «синусовая аритмия» на основании ЭКГ и анализов, объяснит, что это означает и как устранить проблему.
Осложнения синусовой аритмии при беременности
К тяжелым последствиям нарушения сердечного ритма относятся:
- тромбоэмболия;
- тахикардия;
- сердечная недостаточность.
Тромбоэмболия характеризуется появлением тромбов в результате застоя крови. С целью предотвращения тромбообразования назначаются препараты, которые снижают свертываемость крови.
Тахикардия сопровождается одышкой, слабостью и резким снижением давления. Данная патология обусловлена тем, что сердце, сокращаясь слишком часто, не может прокачать необходимый объем крови.
Сердечная недостаточность развивается вследствие того, что из-за нарушений нормального кровообращения в организме задерживается излишек жидкости. В результате затрудняется дыхание, возникают нарушения газообмена в легких, гипоксия.
Лечение синусовой аритмии у беременных
Все вещества, поступающие в кровь будущей матери, передаются плоду. Прием лекарств во время беременности разрешен исключительно по строгим показаниям.
Беременной женщине необходимо контролировать свой вес: если за неделю она набирает более 300 грамм, то нужно пересмотреть рацион. Особенно важно ограничить употребление мучного, жареного и соленого. Что касается занятий спортом, то при беременности рекомендуются такие физические упражнения, как ходьба и плавание, а также легкая йога.
Синусовая аритмия во время беременности требует консультации врачей разного профиля: кардиолога, гинеколога, педиатра. Даже незначительное нарушение работы сердца будущей матери может спровоцировать кислородное голодание и задержку развития плода. В профилактических целях рекомендуется пройти обследование еще на этапе планирования беременности. При выявлении какой-либо серьезной патологии можно будет заранее провести курс эффективного лечения.
Для профилактики нарушений сердечного ритма во время беременности необходимы такие меры, как: рациональное питание, отказ от кофеиносодержащих продуктов, умеренные физические упражнения. Также следует избегать стрессовых ситуаций и нервного напряжения.
Аптеки, поиск препаратов в которых нужно осуществить, находятся на нашем сайте во вкладке «Аптека». Там можно забронировать медицинские товары онлайн и посмотреть всю необходимую информацию о них, виды существующих дозировок.
Возможные причины отклонений
Негативные процессы в работе синусового узла могут быть вызваны целым рядом внутренних и внешних факторов.
Таблица «Причины нарушения ритмичности сердца»
| Патологические | Нарушения в миокарде органического характера (инфаркт, ишемия, миокардит, кардиосклероз) |
| Врождённые аномалии в строении главного органа (недоразвитость клапанного аппарата, нарушения в АВ-узле) | |
| Болезни сердечно-сосудистой системы, вызванные инфекцией | |
| Сердечная недостаточность (острая и хроническая форма) | |
| Проблемы в эндокринной системе (гипертрофия щитовидной железы) | |
| Болезни нервной системы | |
| Гипоксия в хронической форме | |
| Анемия | |
| Физиологические | Злоупотребление алкоголем, сигаретами |
| Передозировка лекарствами | |
| Недостаточное поступление в организм витаминов и микроэлементов (нехватка кальция, магния, калия) | |
| Длительный приём сердечных гликозидов | |
| Чрезмерные физические нагрузки | |
| Постоянные стрессы, эмоциональное переутомление | |
| Неправильное питание (злоупотребление жирной, солёной, острой пищей, мучными продуктами) |
Важно! Если изменение синусовых сокращений вызвано внешними факторами, то их устранение позволит наладить сердечную деятельность. В случае патологических отклонений для нормализации работы главного органа понадобится комплексная терапия.