Что такое ортостатическая гипотензия?
Ортостатическая гипотензия – это патологический синдром, который характеризуется внезапным понижением артериального давления вследствие изменения положения тела – подъема из горизонтального (лежачего или сидячего) в вертикальное (стоячее). Непосредственно связан с понижением тонуса вен нижних конечностей.
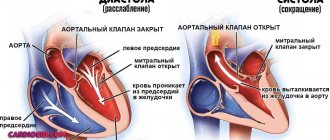
При этом кровь под влиянием гравитации накапливается в сосудах нижних конечностях. Венозный возврат к сердцу, а затем и ударный объем, уменьшаются, что и ведет к снижению давления. Благодаря подобному явлению значительно снижается мозговой кровоток, что объясняет симптомы ортостатической гипотензии:
- сильная резкая слабость;
- мелькание мушек, затуманенность и потемнение в глазах;
- головокружение;
- синкопальные состояния (обмороки);
- шум, пульсация в ушах;
- тошнота;
- учащенное сердцебиение (тахикардия).
При продолжительном обмороке, из-за кислородного голодания мозга, могут появляться судороги, нарушение функции тазовых органов. Нередко из-за падения у человека возникает черепно-мозговая травма. В этом случае даже после возвращения сознания некоторые симптомы не исчезают (головная боль, тошнота). У пациентов с ишемической болезнью сердца ортостатический коллапс может спровоцировать приступ стенокардии, что также связано с нарушением кровоснабжения миокарда.
Внешне при осмотре можно обнаружить такие признаки, как бледность кожи, повышенная потливость. Чаще всего состояние возникает утром, после сна, во время длительного стояния в душном помещении или в транспорте на жаре. Если человек потерял сознание, у него может проявиться кратковременная амнезия.
В зависимости от тяжести и частоты приступов выделяют три степени ортостатической гипотензии:
- I ст. (легкая) – редкие эпизоды с полным отсутствием обмороков;
- ІІ ст. (средней тяжести) – эпизоды более частые, могут возникать обмороки;
- III ст. (тяжелая) – практически каждый случай заканчивается потерей сознания.
Если подобное состояние быстро проходит и случается лишь эпизодично, это считается вариантом нормы. Часто такое случается в подростковом возрасте, когда разные системы органов развиваются неравномерно.
Однако если этот синдром возникает часто, проявления не исчезают через 1-2 минуты, что может служить признаком патологических нарушений в организме.
Синдром постуральной ортостатической тахикардии
Синдром постуральной ортостатической тахикардии (ПОТ) был впервые описан в 1993 году. Однако несмотря на его практически 30-летнюю историю, диагностика и лечение ПОТ все еще вызывают проблемы.
Так, во-первых, не до конца ясно, как необходимо классифицировать пациентов, имеющих синдром ПОТ в сочетании с каким-либо заболеванием. Другой проблемой является недостаточная информированность врачей о четких критериях ПОТ, подразумевающих не только избыточное увеличение частоты сердечных сокращений (ЧСС) в положении стоя, но и клинические проявления. Кроме того, специфический доказанные методы терапии ПОТ практически отсутствуют. Все эти факторы послужили основанием для разработки экспертами Канадского кардиологического общества согласительного документа, посвященного диагностике и ведению пациентов с ПОТ [1].
Существенным отличием от ранее выпущенных рекомендаций [2,3] является создание новой классификации заболеваний, связанных с развитием ортостатической непереносимости. В нее вошли: синдром ПОТ, ПОТ плюс, постуральные симптомы без тахикардии, постуральные симптомы без тахикардии плюс и постуральная тахикардия, обусловленная другой причиной.
Синдром ПОТ
– это устойчивое увеличение ЧСС >30 уд./мин у взрослых (старше 19 лет) и >40 уд./мин у детей/подростков (моложе 19 лет) при переходе из положения лежа в положение стоя, продолжающееся в течение 10 минут в отсутствие ортостатической гипотонии (снижение систолического АД >20 мм рт. ст. или диастолического АД >10 мм рт. ст.). Кроме того, обязательным является наличие таких клинических критериев, как: головокружение, ощущение сердцебиения, тремор, дискомфорт в грудной клетке и др. Гемодинамические нарушения и симптомы должны выявляться в течение более, чем 3 месяцев. Таким образом, определение полностью соответствует таковому из консенсусного документа Американского общества [2], занимающегося изучением заболеваний автономной системы.
Синдром ПОТ плюс.
В этом случае у пациента есть все гемодинамические и симптомные критерии ПОТ, однако также имеются дополнительные симптомы, не связанные с сердечно-сосудистой системой, которые нередко приносят больший дискомфорт пациенту (проблемы, связанные с опорожнением желудка, непреодолимая рвота, тяжелые запоры, нейрогенный мочевой пузырь, тяжелый хронический болевой синдром, выраженные головные боли, симптомы анафилаксии и непереносимость еды). Пациенты с синдромом ПОТ плюс могут иметь дополнительное заболевание: синдром Элерса-Данлоса, гипермобильность, целиакия, аутоиммунные заболевания, хроническая мигрень и др.
Постуральные симптомы без тахикардии.
Такой диагноз целесообразен в случае отсутствия гемодинамических критериев ПОТ, но наличия симптомов. Причем нередко к симптомам позже присоединяются и гемодинамические критерии ПОТ.
Постуральные симптомы без тахикардии плюс.
Аналогично предыдущему, у таких пациентов есть симптомы, но не гемодинамические проявления ПОТ и, кроме этого, какое-либо несердечно-сосудистое заболевание.
Постуральная тахикардия, связанная с другой причиной.
Такие пациенты имеют гемодинамические критерии ПОТ, однако, в отличие от истинного синдрома ПОТ, у них известна предполагаемая причина ортостатической тахикардии. Ею может быть: острая гиповолемия, эндокринопатия, анемия, панические атаки, побочные эффекты лекарственных средств, наркотики, продолжительное или постоянное нахождение в положении лежа.
Далее авторы документа подробно освещают диагностику и лечение ПОТ. Так, отмечается важность качественного сбора анамнеза и физикального исследования (обязательно должны выполняться ортостатические пробы, а также проводиться запись электрокардиограммы). Причем нередко для суждения о синдроме ПОТ этого бывает достаточно. При сборе анамнеза рекомендовано подробно остановиться на факторах, способствующих появлению симптомов, их тяжести, а также характере питания (особенно – потребления соли и воды). Важно и то, какие лекарственные препараты принимает пациент: так, следует о приеме альфа-адреноблокаторов, блокаторов кальциевых каналов, ингибиторов обратного захвата серотонина, трициклических антидепрессантов и фенотиазина. В качестве дополнительных инструментальных диагностических методов могут быть использованы: мониторирование электрокардиограммы, тест с физической нагрузкой и эхокардиография. Однако подчеркивается, что рутинное выполнение этих тестов не рекомендовано.
Говоря о лечении, авторы, как и прежде [2,3], отмечают, что специфические методы терапии синдрома ПОТ практически отсутствуют. При этом основной ее целью должно быть увеличение информированности пациентов о синдроме, снижение частоты и тяжести симптомов (при возможности – достижение ремиссии) и, главное, – улучшение качества жизни. Чаще всего терапия предполагает использование комбинированных нефармакологических и фармакологических стратегий. К первым относится: отмена препаратов, прием которых может быть связан с развитием ортостатической тахикардии, увеличение потребления жидкости (как минимум до 3 л в сутки) и соли (до 10 г NaCl d сутки). Кроме того, возможен сон с приподнятым изголовьем, а также использование компрессионного белья, увеличивающего венозный возврат к сердцу. Всем пациентам рекомендуются умеренные физические нагрузки. Фармакологическими средствами, использование которых возможно при синдроме ПОТ, являются: мидодрин, пиридостигмин, флудрокортизон, ивабрадин, клонидин, физиологический раствор. Отмечается, что выбор конкретного фармакологического вмешательства должен быть обусловлен ведущим патофизиологическим механизмом развития ПОТ и связанных с ней симптомов.
Таким образом, подводя итог вышесказанному, можно заключить, что в диагностике и лечении синдрома ПОТ много неясного. Представленный документ является хорошим отражением всей существующей на данный момент информации.
Источники:
1. Raj S, et al. Can J Cardiol. 2020;36(3):357-372.
2. Freeman R, et al. Clin Auton Res. 2011;21(2):69-72.
3. Sheidon R, et al. Heart Rhythm. 2015;12(6)e41-63.
Каковы причины состояния?
В физиологических условиях явление возникает из-за длительного пребывания в лежачем положении, голодания, в условиях высокогорья у альпинистов. Часто ортостатические коллапсы развиваются во время беременности, особенно на поздних сроках. После родов нормальное состояние восстанавливается.
Что же касается патологических причин ортостатической гипотензии, то они могут быть следующими:
| Кардиопатологии | Стенокардия, хроническая сердечная недостаточность, пороки клапанов и других структур, миокардиопатии, нарушения ритма |
| Сосудистые заболевания | Атеросклероз, варикозное расширение вен нижних конечностей |
| Эндокринные нарушения | Сахарный диабет, хроническая надпочечниковая недостаточность (болезнь Аддисона), гипогликемия при передозировке инсулина |
| Неврологические патологии | Вегетативные нарушения, болезнь Паркинсона, амилоидоз, травмы спинного мозга, метаболические нейропатии, синдром Шая-Дрейджера |
| Побочные реакции от приема медицинских препаратов | Бета-адреноблокаторы, виагра и ее аналоги, антидепрессанты, ингибиторы моноаминооксидазы |
| Постпрандиальная гипотония | Нарушение давления, возникающее после приема еды, особенно в пожилом возрасте. |
| Обезвоживание | Как вследствие уменьшения поступления воды, так и в результате увеличения расхода – из-за рвоты, диареи, гипергидроза (повышенного потоотделения), кровопотери; |
| Идиопатическая гипотензия | Точную причину установить не удается |
Публикации в СМИ
Ортостатическая гипотензия (гипотензия постуральная) — чрезмерное снижение АД в вертикальном положении тела. Снижение систолического АД более чем на 20 мм рт.ст. имеет клиническое значение, особенно при наличии признаков предобморочных или обморочных состояний. Ортостатическую гипотензию нельзя считать самостоятельной нозологической формой. Это нарушение регуляции АД, обусловленное различными причинами.
Этиология • ЛС •• Избыточная мочегонная терапия, передозировка ингибиторов АПФ (особенно в сочетании с ранним назначением больших доз мочегонных средств), a-адреноблокаторы, приём нитроглицерина (ортостатическая гипотензия, иногда с синкопальным эпизодом, может возникнуть даже при приёме одной дозы нитроглицерина, особенно в положении стоя), препаратов леводопы, фенотиазинов, ТАД •• Особенно необходимо учитывать возможность ортостатической гипотензии на фоне приёма антигипертензивных средств у пожилых больных при наличии у них изолированной систолической гипертензии • Инфекционные заболевания — лихорадочная фаза малярии • Снижение чувствительности барорецепторов дуги аорты и каротидных синусов — более характерно для пожилых пациентов, особенно длительно находящихся на постельном режиме • Гиповолемия и анемия вследствие различных причин. Кровотечения и гиповолемия приводят на начальных этапах к снижению АД только в вертикальном положении, что проявляется ортостатической гипотензией • Снижение венозного возврата: варикозное расширение вен, ТЭЛА и тампонада сердца • Неврологические расстройства с поражением вегетативной нервной системы — диабетическая невропатия, другие невропатии и некоторые редкие заболевания спинного мозга • Идиопатическая ортостатическая гипотензия.
Клинические проявления. Головокружение, слабость, затуманивание зрения и другие признаки, возникающие в вертикальном положении.
Диагностика • Следует помнить о необходимости измерения АД в положении стоя у больных, имеющих признаки снижения АД в вертикальном положении, а также у всех больных пожилого возраста • Ортостатическая проба: определяют ЧСС, АД и оценивают состояние больного после его пребывания в положении стоя в течение 2–3 мин •• Снижение систолического АД более чем на 20 мм рт.ст. свидетельствует о наличии ортостатической гипотензии, особенно при сочетании с признаками предобморочного состояния •• Потеря мышечного тонуса и коллапс также свидетельствуют об ортостатической гипотензии.
Лечение • Коррекция основного состояния, приведшего к ортостатической гипотензии • Следует избегать длительного постельного режима и иммобилизации, при необходимости длительного постельного режима показана лечебная гимнастика в постели • Увеличение потребления поваренной соли • Минералокортикоиды (необходимо помнить об опасности развития сердечной недостаточности): начальная доза флудрокортизона составляет 0,05–0,1 мг внутрь 1 р/сут, максимальная доза — 0,1 мг 2 р/сут. Через 1 нед терапии следует определить концентрацию в сыворотке крови ионов калия.
Примечание. Внезапно возникшая ортостатическая гипотензия позволяет предположить нераспознанный ИМ, ТЭЛА или нарушение ритма. Другие причины ортостатической гипотензии или коллапса при быстром переходе в вертикальное положение — аортальный стеноз, кардиомиопатия, констриктивный перикардит.
МКБ-10 • I95.1 Ортостатическая гипотензия
Как лечить?
Если вы стали свидетелем приступа ортостатической гипотензии, необходимо оказать пострадавшему первую помощь, которая заключается в следующем:
- Если человек потерял сознание, сбрызните его холодной водой или воспользуйтесь нашатырным спиртом (только очень аккуратно, например смочив салфетку несколькими каплями раствора, чтобы не вызвать ожог слизистой носовой полости).
- Когда пациент придет в норму, напоите его теплым чаем с сахаром.
- Если в течение одной-двух минут сознание не возвращается – вызывайте скорую помощь.
Для лечения проявлений ортостатической гипотензии используют следующие медикаментозные препараты:
- психостимуляторы (препараты кофеина);
- альфа-адреномиметик (мидодрин, этилэфрин) – гипертензивное средство, обладающее сосудосуживающим действием;
- минералокортикоид (гидрокортизон) –способствует повышению объема циркулирующей крови, сужает периферические сосуды.
- бета-блокаторы (метопролол, пропранолол) – потенцируют эффект гормонов коры надпочечников;
- растительные адаптогены (женьшень, элеутерококк, лимонник) – оказывают общее тонизирующее и укрепляющее действие на организм, повышают АД.
Также применяется специфическая терапия от конкретного заболевания, вызвавшего данный синдром.
Профилактика приступов
Важной частью борьбы с этим синдромом является профилактика, которая в немалой степени уменьшает частоту и выраженность симптоматики.
Врачи советуют следовать следующим рекомендациям:
- Избегайте резкой перемены положения тела. Утром, проснувшись, полежите некоторое время, а потом медленно поднимайтесь.
- Если вам показан постельный режим, примите меры для борьбы с гиподинамией. Делайте зарядку прямо в кровати, периодически меняйте позу.
- При наличии варикозного расширения вен рекомендуется использование компрессионных повязок на ногах или специального белья;
- Поддерживайте нормальный водный баланс — выпивайте не менее 1,5-2 литра жидкости в сутки. Также необходимо употреблять достаточное количество соли.
- Больше гуляйте на свежем воздуха, занимайтесь физическими упражнениями (в особенности, направленных на тренировку мышц ног и брюшного пресса ).
- Старайтесь не переедать – это тоже провоцирует ортостатические коллапсы.
Влияет ли наличие этого состояния на общий прогноз пациента?
Следует понимать, что синдром ортостатической гипертензии не является отдельным заболеванием, а обычно развивается на фоне той или иной патологии и всегда будет отягчающим фактором.
Данное состояние способно провоцировать развитие некоторых опасных осложнений. Наиболее частым являются черепно-мозговые травмы из-за падений. Еще одним негативным последствием может быть энцефалопатия, возникающая из-за продолжительных обмороков, которые могут вызвать необратимые изменения в коре головного мозга, вплоть до деменции (слабоумия).
При правильном лечении и исполнении профилактических рекомендаций прогноз в большинстве случаев благоприятный.
Выводы
Ортостатическая гипотензия, несмотря на кажущуюся безобидность, может приводить к развитию опасных осложнений, что, следовательно, требует к себе серьезного отношения. Если быстрая смена положения тела помимо легкого головокружения или потемнения в глазах сопровождается еще и обмороками – следует незамедлительно обратиться к врачу для проведения полного обследования.
Подобное состояние может указывать на наличие заболеваний, таких как патологии сердечно-сосудистой системы или эндокринные нарушения.
Постуральная ортостатическая тахикардия (ПОТ) — один из вариантов автономной дисфункции, критериями которой является прирост ЧСС на 30 уд/мин и более через 10 минут после смены положения тела с горизонтального на вертикальное при отсутствии явлений ортостатической гипотонии (снижение САД на 20 мм рт.ст. и более). Для верификации данного диагноза необходимо проведение тилт-теста. Наиболее распространенным механизмом данного нарушения является избыточный прирост адренэргической активности при принятии вертикального положения тела (формальный критерий гиперадренэргического варианта ПОТ — нарастание концентрации норэпинефрина более чем на 600 пг/мл). ПОТ часто сопровождается такими симптомами, как сердцебиение, головокружение, нечеткость зрения, снижение переносимости физической нагрузки, утомляемость, одышка, дискомфорт в грудной клетке, тошнота, а также ассоциируется с вазо-вагальными синкопами, нарушениями сна, мигренью, болями в животе и другими симптомами раздраженной кишки, дизурическими расстройствами. Безусловно, ПОТ приводит к снижению качества жизни. Распространенность данного нарушения достигает 1% в популяции. Достаточно часто это лица до 50 лет, чаще – женщины. Эффективных методов лечения этого состояния не разработано. Бета-блокаторы могут приводить к гипотонии и усугублению депрессии и утомляемости. Также возможно назначение альфа-агонистов, минералокортикоидов, ингибиторов обратного захвата серотонина или ингибиторов обратного захвата серотонина и норэпинефрина, а также модификация образа жизни с увеличением объема потребляемой жидкости, поваренной соли или ношение компрессионного трикотажа. Все эти методы имеют ограничения в своей эффективности и безопасности.
Ретроспективные когортные исследования, как и отдельные опубликованные клинические случаи, указывают на потенциальную эффективность ивабрадина для коррекции ПОТ.
В журнале JACC опубликованы результаты небольшого рандомизированного плацебо-контролируемого исследования с перекрестным дизайном. В исследование включались пациенты 18-65 лет с доказанной ПОТ. Группы сравнения составили по 22 человека. Не включались пациенты с ФП или другими клинически значимыми наджелудочковыми нарушениями ритма сердца. В течение 1 месяца 1-я группа принимала ивабрадин, 2-я – плацебо, неделю пациенты «отмывались» от препарата, в течение последующего месяца группы «менялись» препаратом. Было показано, что применение ивабрадина достоверно снижало прирост ЧСС при переходе в вертикальное положение тела (р=0,001), отмечалась тенденция к меньшему приросту норэпинефрина (р=0,056) в вертикальном положении, что реализовывалось в улучшение качества жизни (как переносимости нагрузки, так и социальных аспектов). Значимых побочных эффектов у принимающих ивабардин пациентов зарегистрировано не было.
ПОТ достаточно часто присутствует у пациентов после тяжелого инфекционного заболевания, например, болезни Лайма. Этот синдром характерен и для пациентов, недавно перенесших COVID-19. Авторы исследования полагают, что ивабрадин может быть использован и у пациентов с симптомной ПОТ после COVID-19. Следует помнить, однако, что прием ивабардина может увеличивать риск развития ФП, а данное нарушение ритма сердца — одно из самых частых сердечно-сосудистых проявлений COVID-19 (прим. переводчика).
По материалам:
Taub PR, Zadourian A, Lo HC, Ormiston CK, Golshan S, Hsu JC. Randomized Trial of Ivabradine in Patients With Hyperadrenergic Postural Orthostatic Tachycardia Syndrome. J Am Coll Cardiol 2021;77:861-71.
Текст: Шахматова О.О.