На консультации у кардиолога или хирурга у пациента могут диагностировать расширение яремной вены на шее, причины этого явления бывают разными. В зависимости от предрасполагающих факторов, назначают схему лечения.
Функция яремных вен — отвечать за процесс тока крови от головного мозга к шее. Благодаря этим кровеносным жилам неочищенная кровь поступает к сердечной мышце, чтобы осуществился процесс фильтрации.
Яремные вены подразделяются на несколько видов:
- Внутренняя. Располагается у основания черепа, а ее окончание — в области подключичной ямки. На этом участке жила вливает неочищенную кровь в плечеголовый сосуд.
- Наружная начинается под ушной раковиной, идет вниз к грудине и ключице, попадает во внутреннюю яремную вену, а также подключичную. У этого сосуда есть клапаны, отростки.
- Передняя берет начало с внешней части челюстно-подъязычной мышцы и протекает рядом со срединной шейной линией. Эта вена входит в подключичную и наружную, тем самым образуется соустье.
Почему это происходит
При флебэктазии нарушается функционирование клапанов и сосудов. Приостанавливается регуляция потока венозной крови. Возникают сгустки. При большом количестве таких образований развивается дисфункция всей венозной сети.
Если яремная вена расширена даже немного, это проявляется такими симптомами:
- набуханием шейных сосудов, их увеличением;
- возникновением синего мешочка на верхнем участке вены;
- отечностью шеи;
- чувством сдавленности, которое возникает при поворотах головы;
- проблемами с дыханием;
- болевым ощущением при прикосновении к шее;
- потерей голоса.
Признаки патологии зависят от стадии:
- Припухлость сосудов на шее. Больной не ощущает дискомфорта. Признак патологии выявляется в ходе визуального осмотра.
- Тянущие боли. У пациента повышается внутривенное давление, если он делает быстрые и резкие движения головой.
- Острые боли высокой интенсивности. Голос у человека осипший. Дыхание затруднено.
При расширении левой или правой внутренней яремной вены возникают нарушения в деятельности кровеносной системы.
Флебэктазия может возникнуть в любом возрасте. Вероятные причины:
- Травмы ребер слева или справа, шеи, позвоночного столба, что приводит к застою неочищенной крови.
- Сотрясение мозга в анамнезе.
- Остеохондроз у пациента.
- Патологии кардиоваскулярной системы. От флебэктазии страдают люди с сердечной недостаточностью, ишемией, гипертонической болезнью.
- Эндокринные патологии.
- Продолжительная работа за компьютером.
- Доброкачественные и злокачественные опухоли.
Для развития болезни требуется время. Даже если у человека есть предрасполагающие факторы, это не означает, что он уже болен. Необходимо следить за здоровьем более тщательно.
К предрасполагающим факторам относят:
- недостаточное развитие клеток соединительной ткани;
- гормональные перестройки в организме;
- травмы спины, в том числе переломы;
- межпозвоночную грыжу;
- долгое пребывание в некомфортной позе;
- неправильный рацион.
Гормональные причины патологии чаще встречаются у женщин. В ходе полового созревания, во время беременности есть риск того, что вены вздуются.
Среди других факторов — депрессивные состояния, стрессы. У шейных вен есть нервные окончания. Если все хорошо, эти окончания образуют венозные сосуды высокой упругости. Но когда человек находится в стрессе, увеличивается внутривенное давление, что ухудшает эластичность жил.
Среди остальных неблагоприятных факторов:
- злоупотребление алкоголем;
- курение;
- употребление в пищу продуктов с токсинами;
- повышенная нагрузка на организм — на физическом и ментальном уровнях.
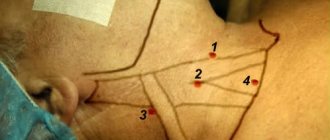
Виды и место расположения
В состав ЯВ входят 3 самостоятельных венозных канала. Соответственно их анатомия отдельна.
Вены головы и шеи, отвечающие за правильный отток крови от полости мозга, подразделяются на 3 вида. Это передняя, наружная и внутренняя яремные вены.
Внутренняя
Отличается сравнительно широким стволом, по сравнению с остальными 2. В процессе выталкивания крови легко расширяется и сужается, благодаря тонким стенкам и диаметру 20 мм. Отток крови в определенном количестве происходит при помощи работ клапанов.
При расширении просвета формируется верхняя луковица яремной вены. Происходит этот в тот момент, когда ВЯВ входит из отверстия.
Характерная схема анатомии:
- старт – область яремного отверстия;
- локализация — черепная коробка, точнее ее основание;
- далее – ее путь идет вниз, место локализации в задней мышце, место крепления — ключица и грудина;
- место пересечения с задней мышцы – район ее нижней и задней частях;
- после путь проложен по траектории сонной артерии;
- немного ниже выходит вперед и располагается перед сонной артерией;
- далее вместе с сонной артерией и блуждающим нервом направляются сквозь место расширения;
- в результате происходит создание мощнейшего пучка артерий, состав которых входят сонная артерия и все яремные вены.
Наружная
Место локализации – ткани шеи. Кровь при помощи направляются от зоны лица, головы и наружной части шейного отдела. Прекрасно просматривается визуально при кашле, крике или напряжении.
- начало — нижний угол челюсти;
- далее вниз по мышце, осуществляющей крепление грудины и ключицы;
- пересекает внешнюю часть мышцы. Место пересечения – район задней и нижней ее части.
Имеет всего 2 клапана, расположенных в начальной и средней частях шеи.
Передняя
Главная задача – осуществлять отток от области подбородка. Место локализации — отдел шеи, линия средняя.
- проходит по мышце языка и челюсти (по передней части), вниз;
- далее с двух сторон вены соединяются друг с другом, происходит образование венозной дуги.
Иногда дуга собранных вместе какналов, образовывает серединную.
Что делать
Если замечено увеличение справа или с другой стороны, есть вероятность, что это только первая стадия. Но заниматься самолечением не стоит. С таким признаком нужно обратиться к врачу, который на основании визуального осмотра поставит диагноз.
Чтобы выявить патологию, которая достигла второй или третьей стадии, проводят исследования. Если пациент приходит на прием с жалобами на боль, есть вероятность, что нарушается ток крови. Врач назначает лабораторные анализы — ОАК — и инструментальные способы исследования:
- КТГ черепа, а также шейного, грудного отделов;
- УЗИ тех же областей;
- МРТ с использованием контрастного вещества;
- пункцию для диагностических целей.
Иногда нужна совместная консультация сосудистого хирурга, терапевта, невролога, кардиолога, эндокринолога и врача, специализирующегося на онкологических патологиях.
При назначении лечения учитывают:
- локализацию болезни;
- результаты исследований;
- степень воздействия симптомов на организм.
Например, наличие венозных шейных уплотнений справа не несет существенной угрозы. А болезнь с левой стороны опаснее: есть риск нарушений лимфосистемы, если проводить тщательную диагностику.
Пациенту могут назначить курс терапии лекарствами. Прописывают препараты, способные убрать воспалительные процессы, устранить припухлости, укрепить сосудистые стенки.
Если у больного диагностирована третья стадия, показано хирургическое лечение. Проводят операции по удалению пораженных участков жил. Здоровые части вен соединяются, чтобы получился новый сосуд.
Для лечения детей используют те же методы. В ходе терапии в раннем возрасте чаще требуется оперативное вмешательство.
Что делать, чтобы не допустить возникновения болезни, — предпринимать профилактические меры. Среди них:
- избегание чрезмерных физических или умственных нагрузок;
- по возможности — отсутствие нагрузок на шейный отдел при предрасположенности к флебэктазии или первичных признаках расширения вены;
- своевременное лечение болезней, способных привести к флебэктазии;
- регулярные осмотры у специалистов — помогут выявить заболевание на ранней стадии и быстро вылечить;
- ведение здорового образа жизни;
- умеренная спортивная активность;
- сбалансированное питание.
Лечение
Помощь на догоспитальном этапе
При травматических повреждениях шею необходимо зафиксировать ватно-марлевым воротником. В остальных случаях рекомендуется обеспечить шее функциональный покой, не заниматься самолечением, поскольку опухание возникает при множестве заболеваний, требующих разных подходов к терапии. При интенсивном болевом синдроме допускается использование обезболивающих средств. Греть шею нельзя – это может усилить воспалительные и другие патологические процессы.
Консервативная терапия
Схема консервативного лечения включает охранительный режим, этиопатогенетическую и симптоматическую медикаментозную терапию, физиотерапию. Используются следующие лекарственные препараты:
- НПВС
. Применяются в форме таблеток, инъекций, местных средств. Оказывают обезболивающее и противовоспалительное действие. - Антибиотики
. Назначаются медикаменты широкого спектра действия, после получения результатов посева осуществляется замена препаратов с учетом чувствительности возбудителя. При обширных гнойных процессах рекомендованы комбинации из двух лекарств. - Антитиреоидные средства
. В качестве показания к применению медикаментов рассматривается гипертиреоз. При гипотиреозе осуществляется заместительная терапия. - Антигистаминные препараты
. Необходимы при опухании шеи, обусловленном аллергическими реакциями.
После устранения острых явлений используются УВЧ, лазеротерапия, электрофорез с новокаином, противовоспалительными препаратами. Пациентам с онкологическими болезнями проводят химиотерапию, лучевую терапию.
Хирургическое лечение
При острых болях производятся блокады с местными анестетиками. С учетом характера патологии выполняются следующие операции:
- Травматические повреждения
: трансоральная фиксация, наложение Гало-аппарата, ПХО ран шеи, трахеостомия, хордэктомия, резекция гортани, ларингопексия, удаление инородных тел гортани, реконструктивные вмешательства. - Челюстно-лицевые патологии
: паротидэктомия, вскрытие абсцессов и флегмон шеи, бужирование выводящего протока слюнной железы. - Эндокринные заболевания
: энуклеация узла, субтотальная резекция щитовидной железы, гемитиреоидэктомия. - Отоларингологические болезни
: удаление срединной или боковой кисты шеи, вскрытие заглоточного абсцесса. - Опухоли
: иссечение липом и фибром шеи, удаление щитовидной железы, радиойодтерапия при раке щитовидной железы, ларингэктомия, ларингофарингэктомия, гемиларингэктомия, установка голосового протеза, операции Крайля, Ванаха.
Чем опасно явление
Важно предупредить осложнения, для чего следует корректировать образ жизни, особенно если в роду были люди с флебэктазией.
Особенно опасно, если патология возникла у ребенка. Болезнь диагностируют сразу после рождения, иногда — в 3-5 лет. На это указывают опухолевидные новообразования, расширение сосудов, повышенная температура.
Осложнением становится тромбоз. Внутри сосуда образуется сгусток. Это указывает на наличие хронических болезней в организме. Опасность тромба — в том, что он может оторваться и перекрыть функционирование жизненно важных жил.
Тем, кто столкнулся с тромбозом, врач рекомендует антикоагулянты. Спазмолитики, венотоники, никотиновую кислоту применяют, чтобы снять воспаление, расслабить мышцы, сделать кровь более жидкой. Препараты помогают и в рассасывании тромба. При удачной терапевтической схеме не нужно проводить операцию.
Чтобы избежать осложнений, нужно при появлении признаков приходить на диагностику и предпринимать лечебные меры. Если не контролировать течение патологического процесса, возникают последствия. Например, пораженный участок может разорваться, возникнет кровоизлияние. Наиболее неблагоприятный исход — смерть больного.
Заболевания и изменения
Причины расширения дают знать о нарушении функций работы кровеносной системы. Данная ситуация требует незамедлительного решения. Следует знать, что у патологий ЯВ не существует возрастных ограничений. Ими страдают и взрослые и дети.
Флебэктазия
Необходима тщательная точная диагностика, результатом которой должно стать выявление причин появления патологии, а также назначение комплексного эффективного лечения.
Расширения возникают:
- при застое, в следствие травмирования отдела шеи, позвоночника или ребер;
- при остеохондрозе, сотрясении головного мозга;
- при ишемии, гипертонии, сердечной недостаточности;
- при эндокринных нарушениях;
- при длительном сидячем положении на работе;
- при злокачественных и доброкачественных опухолях.
Также причиной флебэктазии могут стать стресс и нервное напряжение. При нервном возбуждении давление способно повышаться, при этом происходит потеря эластичности стенок сосудов. Это может привести к дисфункции работ клапанов. Поэтому, флебэктазия нуждается в выявлении на ранних сроках.
На циркуляцию негативно могут повлиять такие факторы, как: употребление алкоголя, табакокурение, токсины, излишняя умственная и физическая нагрузки.
Тромбоз
Может возникнуть вследствие наличия хронического заболевания в организме. При наличии таковых, как правило, в сосудах происходит формирование сгустков крови. Если тромб сформировался, существует вероятность его отрыва в любое время, что влечет за собой перекрытие жизненно важных артерий.
Признаки тромбоза:
- иногда болевые ощущения возникают в руке;
- отеки лица;
- проявление на коже венозных сеточек;
- при повороте головы возникает боль в шейном отделе и шее.
Результатом тромбоза может быть разрыв яремных венозных каналов, что приводит к летальному исходу.
Флебит и тромбофлебит
Воспалительные изменение проходящие в сосцевидном отростке или среднем ухе, носят название флебит. Причиной флебита и тромбофлебита могут стать:
- ушибы, раны;
- постановка инъекций и катетеров с нарушением стерильности;
- попадание медикаментозных препаратов в ткани, находящиеся вокруг сосуда. Часто это может спровоцировать хлористый кальций, когда он вводится мимо артерии;
- попадание с кожного покрова инфекции.
Флебит может быть несложным или гнойным. Лечение 2 патологий отличаются.
Аневризма
Редкая патология — аневризма. Может возникнуть даже у детей в раннем возрасте от 2 до 7 лет. Патология не изучена до конца. Считается, что ее возникновение происходит от неправильного развития основы венозного русла, а точнее ее соединительной ткани. Формируется она во время внутриутробного развития плода. Клинически аномалия не проявляет себя. Заметить ее можно только при плаче или крике ребенка.
Яремная вена и ее заболевания
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Яремные вены относятся к системе верхней полой вены и отвечают за отток крови от головы и шеи. Другое их название – югулярные. Это три парных сосуда: внутренняя, внешняя, передняя.
Немного анатомии
Основной объем крови отводится из головы и шеи через самую крупную из яремных – внутреннюю. Ее стволы достигают в диаметре 11-21 мм. Начинается она у черепного югулярного отверстия, затем расширяется, образуя сигмовидный синус, и спускается вниз к месту, где соединяется ключица с грудиной. На нижнем конце, перед тем как соединиться с подключичной веной, образует еще одно утолщение, выше которого, в области шеи, находятся клапаны (один или два).
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
У внутренней яремной вены есть внутричерепные и внечерепные притоки. Внутричерепные – это синусы твердой оболочки мозга с впадающими в них венами мозга, глазниц, органов слуха, костей черепа. Внечерепные вены – это сосуды лица и наружной поверхности черепа, которые впадают во внутреннюю яремную по ходу ее пролегания. Внечерепные и внутричерепные вены соединены между собой связками, которые проходят через специальные черепные отверстия.
Внутренняя яремная вена – основная магистраль, отводящая от головы кровь, насыщенную углекислым газом. Эту вену, ввиду удобного ее расположения, в медицинской практике используют для постановки катетеров, чтобы ввести лекарственные препараты.
Вторая по значимости – наружная. Она проходит под подкожной клетчаткой по передней стороне шеи и собирает кровь с наружных частей шеи и головы. Находится близко к поверхности и легко прощупывается, особенно заметна при пении, кашле, крике.
Самая мелкая из яремных вен – передняя югулярная, образованная поверхностными сосудами подбородка. Она идет по шее вниз, сливаясь с наружной веной под мышцей, соединяющей сосцевидный отросток, грудину и ключицу.
Функции яремных вен
Эти сосуды выполняют очень важные функции в организме человека:
- Обеспечивают обратный ток крови после насыщения ее углекислым газом, продуктами обмена и токсинами от тканей шеи и головы.
- Отвечают за нормальную циркуляцию крови в церебральных отделах.
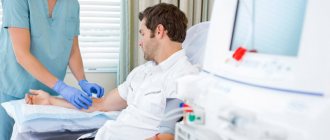
Катетеризация
Для венозного доступа в медицинской практике обычно используется правая внутренняя яремная вена или правая подключичная. При проведении процедуры на левой стороне есть риск повреждения грудного лимфатического протока, поэтому удобнее проводить манипуляции справа. Кроме того, по левой яремной магистрали осуществляется кровоотток от доминирующей части головного мозга.
По мнению медиков, предпочтительнее пункция и катетеризация именно внутренней яремной, чем подключичных вен, из-за меньшего числа осложнений, таких как кровотечения, тромбозы, пневмоторакс.
Основные показания процедуры:
- Невозможность или неэффективность введения лекарств в периферические сосуды.
- Предстоящая длительная и интенсивная инфузионная терапия.
- Необходимость диагностики и контрольных исследований.
- Проведение дезинтоксикации методом плазмофереза, гемодиализа, гемоабсорбции.
Катетеризация внутренней яремной вены противопоказана, если:
- в анамнезе есть хирургические операции в области шеи;
- нарушена свертываемость крови;
- есть гнойники, раны, инфицированные ожоги.
К внутренней яремной вене есть несколько точек доступа: центральный, задний и передний. Самый распространенный и удобный из них – центральный.
Техника пункции вены центральным доступом следующая:
- Больного укладывают на спину, голову поворачивают налево, руки вдоль туловища, стол со стороны головы опускают на 15 °.
- Определяют положение правой сонной артерии. Внутренняя яремная вена располагается ближе к поверхности параллельно сонной.
- Место пункции обрабатывают антисептиком и ограничивают стерильными салфетками, в кожу и подкожную клетчатку вводят лидокаин (1 %) и начинают поиск расположения вены внутримышечной поисковой иглой.
- Определяют ход сонной артерии левой рукой и вводят иглу латеральнее сонной артерии на 1 см под углом 45 °. Медленно продвигают иглу, пока не появится кровь. Вводят не глубже, чем на 3-4 см.
- Если удалось найти вену, поисковую иглу удаляют и вводят иглу из набора, запомнив путь, или сначала вводят иглу из набора в направлении, найденном поисковой иглой, затем удаляют последнюю.
Установка катетера обычно происходит по Сельдингеру. Техника введения следующая:
- Нужно убедиться, что кровь свободно попадает в шприц, и отсоединить его, оставив иглу.
- В иглу вводят проводник примерно на половину его длины и удаляют иглу.
- Кожу надсекают скальпелем и вводят дилататор по проводнику. Дилататор берут рукой ближе к телу, чтобы он не перегибался и не травмировал ткани. Дилататор полностью не вводят, лишь создают тоннель в подкожной клетчатке без проникновения в вену.
- Удаляют дилататор, вводят катетер и извлекают проводник. Делают пробу на аллергическую реакцию на лекарственный препарат.
- По свободному току крови можно понять, что катетер находится в просвете сосуда.