Сердечная недостаточность — симптомы и лечение
Выделяют следующие формы сердечной недостаточности:
- лево- и правостороняя;
- систолическая и диастолическая (сердечная недостаточность со сниженной и сохранной фракцией выброса);
- острая и хроническая.
Недостаточность левого желудочка сердца
Левосторонняя сердечная недостаточность бывает левожелудочковой и левопредсердной. Для неё свойственно снижение выброса левого желудочка и/или застой крови на пути к левым отделам сердца, то есть в венах малого круга кровообращения.
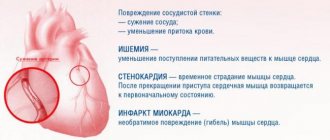
Левожелудочковая недостаточность обычно развивается при ишемической болезни сердца (ИБС), гипертензии, кардиомиопатии, врождённых пороках сердца, недостаточности сердечных клапанов, а левопредсердная — при сужении отверстия митрального клапана и в редких случаях при миксоме левого предсердия — доброкачественной опухи сердца [14].
Симптомы при левосторонней сердечной недостаточности (СН): слабость, головокружения, бледность кожи, одышка и быстрая утомляемость.
Недостаточность правого желудочка сердца
Для правожелудочковой недостаточности характерно снижение выброса правого желудочка и застой крови в венах большого круга кровообращения. Состояние обычно вызвано предшествующей недостаточностью левого желудочка или тяжёлыми заболеваниями лёгких [14].
Симптомы при правосторонней СН: периферические отёки, цианоз и скопление жидкости в брюшной полости.
Изолированная сердечная недостаточность встречается редко и кратковременно. В последующем нарушение затрагивает все камеры сердца и развиваются типичные симптомы болезни.
В некоторых источниках для описания сердечной недостаточности обоих желудочков применяют термин «глобальная сердечная недостаточность».Такая формулировка некорректна, и врачами не используется. В литературе для описания этого состояния встречается термин «тотальная сердечная недостаточность» [17].
Систолическая и дистолическая сердечная недостаточность
Нарушение насосной функции левого желудочка может быть вызвано систолической и диастолической дисфункцией. Систолическая дисфункция более распространена и связана со снижением сократимости миокарда — мышечной ткани сердца. В большинстве случаев причиной систолической хронической сердечной недостаточности становится ИБС, сочетаясь с артериальной гипертензией и сахарным диабетом.
Диастолическая дисфункция вызвана нарушением активного расслабления или повышением жёсткости миокарда. Пациенты с этой формой болезни реже страдают ИБС, чаще — от артериальной гипертонии и фибрилляции предсердий. Среди них больше пожилых людей, женщин и пациентов с ожирением[16].
Помимо привычных терминов “диастолическая сердечная недостаточность” и «систолическая сердечная недостаточность», используются названия “сердечная недостаточность с сохраненной фракцией выброса ЛЖ (СНСФВ)” и «сердечная недостаточность со сниженной фракцией выброса (СН СФВ)».
Речь идёт об одних и тех же состояниях, но применение терминов диастолической и систолической СН требует объективных доказательств, полученных с помощью эхокардиографии, магнитно-резонансной томографии и изотопного исследования сердца. В некоторых источниках эти термины используют как синонимы [14][18].
Симптомы при систолической и диастолической СН схожи [13]. Различить эти формы болезни можно только с помощью инструментальных методов диагностики. У многих пациентов наблюдаются одновременно оба вида дисфункции [17].
Острая и хроническая сердечная недостаточность
Симптомы при хронической и острой СНразличаются лишь интенсивностью и сроками развития.
Стадии развития сердечной недостаточности
Современная классификация хронической сердечной недостаточности объединяет модифицированную классификацию Российской кардиологический школы по стадиям, которые могут только ухудшаться (В. Х. Василенко, М. Д. Стражеско, 1935 г.), и международную классификацию по функциональным классам, которые определяются способностью больного переносить физическую нагрузку (тест с 6-ти минутной ходьбой) и могут ухудшаться или улучшаться (Нью-Йоркская классификация кардиологов).[2]
Классификация ХСН Российского общества специалистов по сердечной недостаточности
| ФК | ФК ХСН (могут изменяться на фоне лечения) | НК | Стадии ХСН (не меняются на фоне лечения) |
| 1ФК | Ограничений физической активности нет; повышенная нагрузка сопровождается одышкой и/или медленным восстановлением | 1 ст | Скрытая сердечная недостаточность |
| 11ФК | Незначительное ограничение физической активности: утомляемость, одышка, сердцебиение | 11а ст | Умеренно выраженные нарушения гемодинамики в одном из кругов кровообращения |
| 111ФК | Заметное ограничение физической активности: по сравнению с привычными нагрузками сопровождается симптомами | 11б ст | Выраженные нарушения гемодинамики в обоих кругах кровообращения |
| 1У ФК | Симптомы СН присутствуют в покое и усиливаются при минимальной физической активности | 111 ст | Выраженные нарушения гемодинамики и необратимые структурные изменения в органах-мишенях. Финальная стадия поражения сердца и других органов |
Классификация сердечной недостаточности Нью-Йоркской кардиологической ассоциации
Класс I. Заболевание сердца не ограничивает физическую активность. Обычная нагрузка не вызывает усталость, сердцебиение и одышку.
Класс II. Болезнь незначительно ограничивает физическую активность. В покое симптомов нет. Обычная физическая нагрузка вызывает усталость, сердцебиение или одышку.
Класс III. Физическая активность значительно ограничена. В покое симптомов нет. Небольшая физическая активность вызывает усталость, сердцебиение или одышку.
Класс IV. Выраженное ограничение любой физической активности. Симптомы сердечной недостаточности появляются в покое и усиливаются при любой активности [15].
Что такое одышка (нехватка воздуха)?
Одышка – это не самостоятельное заболевание, а свидетельство нарушений в работе сердца, дыхательных органов, эндокринной и нервной систем, наличия анемии. Далеко не всегда сильная одышка является симптомом тяжелого заболевания – ее степень не зависит от стадии или степени развития основной патологии.
Одышку, свидетельствующую о болезни, следует отличать от обычной нехватки воздуха, которая возникает у любого человека, например, при ходьбе в быстром темпе или при стрессе. Если же чувство нехватки воздуха возникает в спокойном состоянии и без всяких видимых причин – это весомая причина для скорейшего посещения врача. Сейчас вы можете пройти консультацию и комплекс подготовительных обследований при записи на курс усиленной наружной контрпульсации или ударно-волновой терапии сердца абсолютно бесплатно!
Акция
Только до конца осени пройди бесплатную консультацию и комплекс подготовительных обследований* при записи на курс усиленной наружной контрпульсации или ударно-волновой терапии сердца.**
Отправить заявку
* подробности Акции уточняйте по телефону. **Имеет противопоказания, необходима консультация врача.
Усиленная наружная контрпульсация (УНКП) Ударно-волновая терапия сердца (УВТС)
Спешите оставить заявку, период действия акции ограничен.
Какую диагностику нужно пройти?
Если пациент заметил появление тахикардии и одышки в состоянии покоя или в сопровождении других симптомов, следует как можно раньше обратиться к доктору.
Первое, что сделает врач, – тщательно соберет анамнез. Важно выяснить, при каких обстоятельствах больной отмечает симптомы (физическая нагрузка, стресс, покой), есть ли боли в сердце, кашель, общая слабость, принимает ли человек какие-то препараты. Далее доктор детально осматривает пациента, включая визуальный осмотр слизистых оболочек и кожных покровов, измеряет пульс, артериальное давление, проводит пальпацию и аускультацию.
Из лабораторных исследований делают общий анализ крови и мочи, биохимию крови; из инструментальных – ЭКГ, рентген легких. При необходимости дополнительно проводят УЗИ внутренних органов, назначают консультацию узких специалистов. Тщательно собранный анамнез и правильно подобранное обследование – главные условия постановки диагноза.
Что делать при одышке?
Различные типы и виды одышки (в том числе одышка после еды) – показатели наличия тех или иных заболеваний. При этом сама по себе нехватка воздуха заболеванием не является и отдельно не лечится. Речь идет о комплексном лечении причины одышки. Для ее выявления необходимо обратиться к квалифицированному специалисту и пройти обследование на современном оборудовании. Только после этого можно точно указать, что именно вызывает затруднение дыхания, и составить для пациента индивидуальную программу лечения.
Не затягивайте с обращением к врачу. При отдельных заболеваниях одышка может перерастать в удушье, что резко негативно влияет на работу головного мозга. Каждый раз, когда после приступа одышки вы откладываете поездку в клинику, ваше состояние только усугубляется.
Лечение сердечной одышки (нехватки воздуха) в клинике CBCP
Если имеется подозрение на кардиологическую патологию, вызывающую симптомы одышки, обратитесь в международный Центр патологии органов кровообращения. Мы предлагаем пройти качественную диагностику на оборудовании экспертного класса. Вы сможете получить объективные и детальные сведения о состоянии вашего организма.
В CBCP к вашим услугам опытные кардиологи и кардиохирурги (в том числе детские) высокого уровня, сертифицированные специалисты функциональной и УЗ-диагностики. Вам предложат безоперационное лечение сердечно-сосудистых заболеваний по современным методам, используемым в Европе, Израиле и США.
2.Медикаментозное лечение заболевания
Для лечения ХОБЛ используются и лекарственные препараты, которые могут выполнять разную функцию. Так, бронхорасширители
помогают открыть бронхи, что в свою очередь облегчает дыхание. Эти лекарства могут иметь короткое действие (чтобы быстро облегчить симптомы болезни) или длительного, чтобы помочь предотвратить их.
Противовоспалительные препараты
для лечения симптомов ХОБЛ (например, кортикостероиды) могут иметь форму таблеток или ингаляторов, которые помогают лекарству попасть прямо в легкие.
Посетите нашу страницу Пульмонология
Причины пароксизмальной тахикардии
Помимо синусовой тахикардии выделяют тахикардию пароксизмальную. Она отличается тем, что импульс, вызывающий сокращения сердца, исходит не из синусового узла, а из других, патологических водителей ритма. При таком типе тахикардии частота сердечных сокращений достигает 180 – 240 ударов в минуту. Такое состояние может возникать на фоне различных поражений сердца, поэтому обращаться лучше всего к кардиологу. Симптомы пароксизмальной тахикардии весьма специфичны:
- резкое сердцебиение,
- одышка,
- слабость,
- чувство стеснения в груди,
- бледность кожных покровов,
- пульсация шейных вен.
Одышка при ходьбе, нагрузке
У пожилых людей наиболее часто проявляется одышка при ходьбе, довольно часто сильная. Причины ее лежат в естественном старении организма. С возрастом сердечные мышцы и коронарные сосуды теряют тонус и уже не способны в прежнем объеме поддерживать циркуляцию крови. В зависимости от степени истончения сосудистых стенок, поражения миокарда человеку достаточно определенных физических нагрузок для возникновения чувства нехватки воздуха. У одних пациентов одышка появляется после подъема по лестнице на верхние этажи. Другим же для того же эффекта достаточно пройти около 100 метров.
Виды одышки
- экспираторная,
- инспираторная,
- смешанная.
Медицине известны 3 основных вида одышки:
- Инспираторная одышка вызывает затруднения при вдохе.
- Экспираторная одышка – это, напротив, проблемы с выдохом.
- Смешанный тип характеризуется дыхательной недостаточностью при вдохе и выдохе.
Исходя из причин развития, выделяют:
- сердечную;
- центральную;
- легочную;
- гематогенную одышки.
Типы одышки определяются в соответствии с тем, насколько глубоко и часто осуществляется дыхание:
- учащенное (тахипноэ);
- редкое (брадипноэ);
- редкое и поверхностное (олигопноэ);
- учащенное и глубокое (гиперпноэ и полипноэ).
Дыхательная недостаточность как причина тахикардии
Снижение функции дыхательной системы сказывается на работе сердца. Механизм тахикардии примерно такой же, как при анемии, ведь в случае ухудшения работы легких возникает нехватка кислорода. Заболеваний, которые приводят к дыхательной недостаточности, существует немало, и все они имеют свою симптоматику. Самыми частыми их признаками наряду с учащенным сердцебиением являются:
- затруднение вдоха или выдоха,
- ощущение удушья,
- необходимость напрягать дополнительную мускулатуру в процессе дыхания (мышцы живота, плечевого пояса),
- нарушение сна и памяти,
- головные боли,
- кашель.
Если учащенное сердцебиение сопровождается такими симптомами, обязательно нужно обратиться к пульмонологу, а если такой возможности нет, то к терапевту.