Один из важнейших показателей работы сердца ребенка, наряду с артериальным давлением, – это частота сердечных сокращений. ЧСС показывает, сколько раз в минуту сокращается сердечная мышца. Пульс у детей постоянно измеряют, поскольку по нему определяют, как развивается малыш и каково его общее состояние.
ЧСС – непостоянная величина, которая может изменяться под влиянием многих факторов. Пульс может изменяться при физической нагрузке, изменении погодных условий, от настроения малыша и по другим причинам. Такие колебания ЧСС говорят об адаптации организма к внутренним и внешним изменениям.
Еще одним показателем, который дает важную информацию о состоянии здоровья и всегда находится под контролем педиатров, является ЧДД – частота дыхательных движений. По этому показателю врачи определяют, какое дыхание у малыша (грудное, брюшное), оценивают дееспособность брюшной стенки и грудной клетки, ритмичность и глубину дыхания, отклонения от нормы.
Эти показатели зависят от возраста и с ростом ребенка их значения уменьшается.
Что значит тахикардия у ребенка?
Детские кардиологи считают заболеванием, когда число ударов сердца в минуту превышает норму на 20-30.
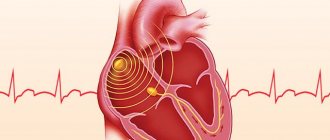
На заметку! В синусовом узле в правом предсердии зарождается импульс, который распространяется на предсердия и заставляет их сокращаться. Импульс на короткое время задерживается в атриовентрикулярном узле между желудочками и предсердиями и передается на желудочки, вызывая их сокращение. Синусовый узел самостоятельно создает импульсы внутри себя с определенной частотой. Это называется «синусовый ритм».
Тахикардия – это не самостоятельное заболевание, а признак какой-то другой патологии. Однако бывает физиологическая тахикардия, которая возникает при физической нагрузке, эмоциональном возбуждении, во время еды, при подъеме температуры тела. Это состояние совершенно неопасно и не угрожает жизни ребенка. Тахикардия может возникать даже у новорожденного ребенка, если он смеется, старается совершать новые для него движения и др.
Критические возрастные периоды
Для маленьких пациентов есть критические периоды, в которые часто наблюдается повышенная частота сердечных сокращений. Чаще всего ребенок не может объяснить, как именно ему плохо и в чем причина таких физиологических изменений. Он ощущает давление в груди, головокружение, иногда озноб и даже может потерять сознание. Не стоит доводить до таких частых реакций, и стоит посетить детского кардиолога в Саратове сразу при обнаружении первых симптомов. Маленький пациент может сам испугаться, что его организм так отреагировал на бег, просмотр любимого фильма и то, что он получил подарок, о котором так долго мечтал.
Разновидности нарушений ритма сердцебиения
Тахикардия делится на три основных типа:
- Синусовая – наиболее распространенная. При ней увеличивается ЧСС в синусовом узле. Чаще всего появляется во время физических нагрузок. Однако может быть первым признаком вегетососудистой дистонии по гипертоническому типу и других болезней сердечно-сосудистой системы.
- Пароксизмальная (эктопическая) – резкое увеличение числа сердечных сокращений в два или три раза. Проявляется одышкой, болью в животе, синюшностью кожи и слизистых оболочек. Источник: Е.Л. Бокерия Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19
- Хроническая – состояние, при котором у ребенка снижается артериальное давление, бывают судороги, удушье, боль в грудной клетке. Лечение обычно представляет собой изменение образа жизни. Родители должны оберегать ребенка от психоэмоциональных и физических нагрузок, следить за его режимом дня, обеспечить правильное питание и общее закаливание организма.
О чем может говорить пониженный пульс
Снижение пульса ниже нормы говорит о брадикардии. При таком заболевании часто наблюдаются головокружения, бледность кожи, высокая утомляемость. Вместе с низким пульсом не исключено развитие гипотонии. Здесь можно спросить: «Какое должно быть давление и пульс у ребенка?» Показатели пульса приведены в таблице выше, а давление у ребенка возраста 11 лет должно быть в пределах 70-82 мм рт. ст. — диастолическое; 110-126 мм рт. ст. — систолическое.
Отсутствие лечения может привести к сердечной недостаточности. Чтобы этого не произошло, нужно знать, какова норма пульса у детей 11 лет.
Причины заболевания
Рассмотрим отдельно причины патологии у грудных детей и дошкольников, школьников, подростков.
Грудные младенцы и дошкольники
У грудных детей выраженной тахикардией считается ЧСС более 200 в минуту. У дошкольников – в зависимости от возраста, более чем:
- полгода – 185;
- 1 год – 160;
- 2 года – 150;
- 3 года – 140;
- 4 года – 135;
- 5 лет – 120;
- 6 лет – 115.
Причинами могут быть:
- гипоксия плода во время родов;
- анемия;
- обезвоживание организма;
- лихорадка;
- перегрев;
- простудные заболевания;
- врожденные пороки сердца, которые диагностируются еще до рождения и требуют постоянного наблюдения. Источник: А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79
Часто дошкольники не хотят делать ЭКГ и вообще идти к врачу, они капризничают, беспокоятся, плачут. В таких условиях электрокардиограмма обязательно покажет, что у ребенка тахикардия. Поэтому исследование лучше проводить во время сна или после максимального успокоения.
Дети дошкольного возраста
Показатели выраженной тахикардии – следующие (более чем ударов в минуту):
- 7 лет – 110;
- 8-10 лет – 105;
- 11 лет – 104;
- 12 лет – 102.
Основные причины повышения ЧСС в этом возрасте – это эмоциональные и физические нагрузки. Однако есть ряд заболеваний, которые дают такую симптоматику в этой возрастной группе:
- миокардит;
- ревматическая лихорадка первичной формы;
- синдром длинного интервала Q-T;
- синдром Вольфа-Паркинсона-Уайта.
При двух последних синдромах тахикардия не синусовая. При синдроме Вольфа-Паркинсона-Уайта она суправентрикулярная, а ЧСС повышается до показателей более 140 ударов в минуту. При удлиненном интервале Q-T появляются пароксизмы (усиление) желудочковой тахикардии, при этом могут случаться обмороки, а ЧСС увеличивается до более чем 140 в минуту. Источник: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/ Ranjit I. Kylat and Ricardo A. Samson Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2021 Jun; 35(3): 494–498
Подростки
О выраженной тахикардии в этом возрасте говорят, когда пульс становится больше, чем (ударов в минуту):
- 13 лет – 100;
- 14-15 лет – 98.
Основные причины повышения значений ЧСС у подростка:
- быстрый рост, вызывающий железодефицитную анемию;
- увлечение диетами;
- психофизическая утомляемость;
- вредные привычки;
- плохая физическая подготовка;
- избыточная выработка гормонов щитовидной железы;
- повышенное артериальное давление;
- хронические патологии сердца и легких.
Количество воды для очищения кишечника
| Возраст | Количество воды для очистительной клизмы (мл) | Количество воды для сифонной клизмы (мл) |
| 1-2 месяца | 30-40 | — |
| 2-4 месяца | 60 | 800-1000 |
| 6-9 месяцев | 100-200 | 1000-1500 |
| 2-5 лет | 200 | 1000-1500 |
| 6-10 лет | 300 | 2000-3000 |
| Взрослые | 400-500 | 5000-8000 |
Симптомы тахикардии у детей
Симптоматика и ее интенсивность варьируются, в зависимости от вида заболевания и его продолжительности.
Основные проявления:
- неопределенный дискомфорт в области сердца;
- ощущение сердцебиения, стук сердца в ушах;
- нехватка воздуха, одышка;
- бледность или посинение кожи и слизистых (в тяжелых случаях);
- слабость, быстрая утомляемость, вялое сосание у новорожденных;
- тошнота на фоне головокружений;
- плач, беспокойство;
- эмоциональное возбуждение;
- предобморочное состояние, потеря сознания;
- потливость.
Почему физиологическая зрелость новорожденного важнее, чем богатырский вес или рождение в срок?
Самый частый критерий, по которому молодые мамы оценивают состояние своего малыша – это рост и вес. Родился 3500 граммов и 54 см – «богатырь», а если 2800 граммов – то сразу в глазах окружающих проскакивают сочувствие и слова поддержки «ничего, наберёт ещё, зато роды хорошо прошли».
Но так ли важно, сколько весит ребёнок при рождении? Как отразится его рост и вес на дальнейшем развитии, устойчивости к заболеваниям и психоэмоциональном состоянии?
Неонатологи и педиатры, годами наблюдавшие за ростом и развитием детей, пришли к выводам, что внешние признаки в виде значений веса и роста не дают большой информации о ребёнке. Намного важнее – физиологическая зрелость.
Методы диагностики
- Электрокардиография (ЭКГ) . Изучив распечатку, врач уже сможет определить тип тахикардии и увидеть, например, сердечную недостаточность.
- Суточное мониторирование по Холтеру – предназначено для выявления пароксизмальной тахикардии. К коже ребенка прикрепляют электроды, соединенные с компактным аппаратом, который круглосуточно снимает показания. Бывает, что нужно более суток.
- УЗИ сердца (Эхо-КГ) – позволяет увидеть строение сердца, нарушение структуры, визуализировать крупные сосуды и сердечные клапаны и камеры, толщину стенок органа, оценить его сократительную функцию. УЗИ позволяет увидеть пороки сердца.
- Клинический анализ крови, направленный на выявление анемии. При ней происходит компенсаторное ускорение ЧСС.
- Биохимический анализ крови на уровень глюкозы и электролитный состав.
- Анализ крови на гормоны щитовидки.
- Электроэнцефалография (ЭЭГ).
- МРТ сердца – в редких случаях.
- Электрофизиологическое исследование (ЭФИ) сердца – нужно, чтобы оценить электрическую активность и найти источник импульсов при пароксизмальном типе тахикардии.
Нервная система
У физиологически незрелых детей процесс созревания проводящих нервных путей — образование миелиновой оболочки вокруг нервов и нервных волокон, или миелинизация, — еще не закончен, поэтому нарушается проведение нервных импульсов к различным органам и тканям, что сказывается на состоятельности их функций. Периферическая нервная система недостаточно миелинизирована; пучки нервных волокон редкие, распределены неравномерно. Миелинизация в норме продолжается еще в постнатальном периоде, т.е. после рождения.
Стенки сосудов у незрелых малышей могут состоять только из одного внутреннего слоя – эндотелия и не содержать гладкой мышечной ткани, коллагена или эластина (особенно при гипоксии у мамы во время беременности и дефиците белка, железа, меди, витамина С и др.). То есть, не заканчивается формирование соединительнотканного каркаса в стенке сосудов, что снижает устойчивость к гипоксии и усиливает риск развития внутричерепных кровоизлияний.
У незрелых новорождённых отсутствует механизм ауторегуляции сосудов головного мозга в связи с незаконченным формированием волокон сосудов. Кроме того, метаболическая активность эндотелиальных клеток зависит от проводящих путей, обеспечивающих протекание процессов окисления, и поэтому существует большая вероятность повреждения их при гипоксии.
Во время родов, даже протекающих без осложнений, мозг малыша испытывает значительные нагрузки. Давление на оболочки мозга становится настолько сильным, что могут развиться явления спазма, нарушение кровообращения, кровоизлияния в мозг. Эти явления более вероятны у недоношенных и незрелых детей из-за незрелости мозговых структур. Для определения степени незрелости и поражения ЦНС описывается так называемый неврологический статус новорожденного, который определяется такими факторами как: поведенческое состояние, мышечный тонус, двигательная активность, безусловные рефлексы, реакция на внешние раздражители.
У с незрелой нервной системой снижены двигательная активность и мышечный тонус, характерны слабость и быстрое угасание физиологических рефлексов. Замедленная реакция на раздражения отличается распространенностью на весь организм, слабостью активного торможения, иррадиацией процесса возбуждения, т.е. раздражение одного центра перекидывается на другой, но в меньшем масштабе. Незрелость коры обусловливает преобладание подкорковой деятельности: движения хаотичны, могут отмечаться вздрагивания, тремор (дрожание) рук, клонус стоп (судорожные сокращения мышц в ответ на воздействие), подергивание глазных яблок, преходящее косоглазие.
Лечение заболевания
Как лечить тахикардию, будет понятно после того, как у ребенка выявят ее причину. Лечением такой патологии занимается кардиолог и другие узкопрофильные специалисты, в зависимости от результатов обследования. Например, при проблемах со щитовидной железой это будет эндокринолог.
Важно! Если вы обнаружили у ребенка тахикардию, то до консультации с врачом исключите из его рациона любые стимуляторы – чай, кофе, шоколад, максимально оградите от стрессов.
Терапия подбирается индивидуально с учетом основного заболевания, вызывавшего тахикардию. Если у ребенка нарушения функции ЦНС, то врач-невролог назначит успокоительные препараты. При патологиях сердца терапию проводит кардиолог. При этом заболеваний сердца очень много, поэтому и подходы к лечению различаются. Так, если инфекция спровоцировала миокардит, то нужно будет принимать антибиотик. При аутоиммунных заболеваниях, приведших к аритмии, назначают цитостатики и глюкокортикостероиды. Также при любом заболевании, вызвавшем тахикардию, кардиолог может в любом случае назначить препарат, который сделает сердечный ритм реже, чтобы снять нагрузку с сердца.
ЧСС во сне
В состоянии покоя во сне организм замедляет работу всех систем, тем самым снижая потребность в питательных веществах. У ребенка возрастом от года пульс может снизиться до 60-70 уд./мин. У младенцев до года ЧСС составит 80 уд./мин. Чем старше организм, тем ниже будет пульс во сне. Если человек не занимается спортом на регулярной основе и в период его сна ЧСС составляет ниже 50 уд./мин., то нужно записаться к врачу. Только у спортсменов, которые регулярно ходят на тренировки, состояние ЧСС ниже 50 уд./мин. в состоянии покоя является нормой, так как у них сердце перекачивает за минуту больше крови, чем у нетренированного организма. Выше можно было ознакомиться с нормой ЧСС пульса у детей по возрастам.
Что делать, если у ребенка приступ тахикардии, до приезда врачей?
Пока не приехала «скорая», есть несколько способов облегчить состояние ребенка:
Самое главное – успокоить ребенка, открыть окно или форточку, чтобы в помещение шел свежий воздух. Затем можно принять следующие меры:
- Обтереть лицо ребенка холодной водой, а затем положить ему на лицо ткань, смоченную в холодной воде.
- Пусть ребенок закроет глаза, после чего вы аккуратно на несколько секунд надавите ему на глазные яблоки. Это спровоцирует рефлекс, при котором снижается ЧСС.
- Проведите пробу Вальсальвы – ребенок должен плотно закрыть рот и нос и натужиться, как будто хочет сделать выдох.
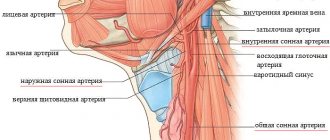
- Помассируйте каротидный синус, то есть место, в котором сонная артерия разделяется на две ветви – наружную и внутреннюю. Находится это место примерно там, где щитовидный хрящ с обеих сторон шеи. Нащупать щитовидный хрящ легко, у мужчин это называется «кадык». После этого проведите пальцами чуть вниз, и сразу под кадыком вы почувствуете каротидный синус по характерной пульсации. Надавите на него и в течение нескольких минут массируйте. Источник: Л.А. Балыкова, И.С. Назарова, А.Н. Тишина Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37
Скелетно-мышечные рефлексы
Это двигательные рефлексы, которые присущи физиологически зрелым детям. Они представляют собой реакцию малыша на раздражение различных участков его кожных покровов.
- Рефлекс Робинсона или «хватательный» рефлекс
Если в ладошку младенцу вложить палец взрослого, он хватает его настолько сильно, что на этом пальце врач может спокойно поднять ребёнка. Потому что одновременно с сокращением мышц ладони происходит усиление общего тонуса тела, всей скелетной мускулатуры.
- Подошвенный рефлекс
Врач штриховыми движениями касается кожи стопы младенца, то есть раздражает её по внутреннему краю подошвы. В ответ на воздействие младенец разгибает большой палец стопы, а все остальные пальчики сгибает. Одновременно можно отметить, что ребёнок сгибает ножки в коленных и тазобедренных суставах, усиливается сократительная активность остальных мышц его тела.
- Затруднённое разгибание ножки в колене
Если ножку ребёнка согнуть в тазобедренном суставе, то она с трудом разгибается в коленном суставе. Это объясняется тем, что у физиологически зрелого младенца тонус мышц-сгибателей всегда преобладает над тонусом мышц-разгибателей.
- «Ползание»
Если ребёнка положить на животик и приставить к его подошвам ладонь, он рефлекторно отталкивается от неё. Создается эффект ползания, хотя малыш остаётся на месте.
- Отрицательная реакция на опору
Младенец, которого вертикально поднимают над столом, держа под мышки, не опирается на него. Даже если его ножки опускать к столу. Ребёнок подгибает ножки и притягивает их к животику.
- Пяточный рефлекс, или рефлекс Аршавского
При умеренном надавливании на пяточную кость младенца, возникает обобщенная реакция организма в виде разгибательной двигательной активности, крика и гримасы плача.
- Общая двигательная активность младенца
Во время сна у физиологически зрелых младенцев отмечается спонтанная двигательная активность. Она возникает из-за периодического изменения состава крови малыша. Её проявления – это отдельное вздрагивание ручек или вздрагивание ножек, больше с тенденцией к разгибанию, чем к сгибанию.
Профилактика болезни
Чтобы не только сердце, но и весь организм был крепким и здоровым, нужно в первую очередь нормализовать рацион. Необходимо исключить все кофеинсодержащие напитки, а также шоколад, жареную пищу и уменьшить количество сахара. Самая лучшая диета – растительно-молочная. Полезны фруктовые соки, свежие овощи. Подкрепить эффект от диеты помогут витаминные комплексы. Ребенку обязательно нужно принимать магний и калий, которые нормализуют сердечный ритм. Предварительно проконсультируйтесь с врачом. И обязательно включите в дневной распорядок ребенка умеренные физические нагрузки, например утреннюю гимнастику. Она стимулирует работу сердца и повышает его стойкость к выбросу избыточного количества адреналина. В итоге снижается раздражительность, нормализуется эмоциональный фон. При этом нельзя перенапрягаться, любые занятия должны быть умеренными. Очень полезно, например, плавание.
Источники:
- Е.Л. Бокерия. Эктопическая предсердная тахикардия у детей: клиника, диагностика и лечение // Анналы аритмологии, 2006, №3, с.16-19.
- А.И. Сафина, И.Я. Лутфуллин, З.А. Гайнуллина. Нарушения ритма сердца у новорожденных // Практическая медицина, ноябрь 2010, №6(45), с.75-79.
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6595346/ Ranjit I. Kylat and Ricardo A. Samson. Permanent junctional reciprocating tachycardia in infants and Children // J Arrhythm. 2021 Jun; 35(3): 494–498.
- Л.А. Балыкова, И.С. Назарова, А.Н. Тишина. Лечение аритмий сердца у детей // Практическая медицина, сентябрь 2011, №(53), с.30-37.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Дыхательная система
В связи с незрелостью нервной системы, а также системы обмена липидов, производным которой является сурфактант – поверхностное вещество, обеспечивающий раскрытие легких во время первого вдоха и их нормальное функционирование в дальнейшем, у физиологически незрелых младенцев часто развивается синдром дыхательных расстройств, который проявляется развитием ателектазов. Ателектазы — участки спавшейся или не до конца расправленной легочной ткани, которые не участвуют в дыхании и могут стать причиной дыхательной недостаточности. Такого ребенка переводят на искусственную вентиляцию легких до тех пор, пока дыхательная система не начнет функционировать сама. На фоне синдрома дыхательных расстройств часто происходит присоединение различных инфекционных заболеваний (пневмония), что, безусловно, ухудшает состояние ребенка.
Цены
| Наименование услуги (прайс неполный) | Цена |
| Прием (осмотр, консультация) врача-кардиолога первичный, лечебно-диагностический, амбулаторный | 1750 руб. |
| Назначение схемы лечения (на срок до 1 месяца) | 1800 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций | 2250 руб. |
| Консультация кандидата медицинских наук | 2500 руб. |
| Электрокардиография (ЭКГ) | 1400 руб. |
| Эхокардиография (УЗИ сердца) | 3500 руб. |
Кровеносная система
В связи с незрелостью ростков костного мозга, а также низкой чувствительностью красного костного мозга к эритропоэтину (активный гормон почек, стимулирующий выработку эритроцитов) у незрелых детей наблюдают более низкий уровень эритроцитов и гемоглобина, что приводит к развитию ранней анемии физиологически незрелых детей, развивающейся в течение 2 первых месяцев жизни. Быстрая истощаемость белого ростка приводит к развитию нейтропении – уменьшению числа нейтрофилов в крови, особенно в условиях внутри- и внеутробного инфицирования ребёнка.
У физиологически незрелых новорожденных при рождении отмечают более низкие величины концентрации витамина К, витамин К-зависимых факторов свертывания крови и других нарушениях в системе свертывания крови. В этой ситуации кровоточивость уже с первых минут жизни может сочетаться с тромбозами из-за низкой активности фибринолиза и антикоагулянтов, что может привести к развитию ДВС-синдрома (синдром диссеминированного внутрисосудистого свёртывания крови).
Процессы метаболической адаптации у незрелых младенцев замедлены. У них чаще отмечаются гипогликемия (снижение уровня сахара в крови), гипоксемия (понижение содержания кислорода в крови), гипербилирубинемия (повышенное содержание билирубина в сыворотке крови), ранняя анемия в условиях избытка железа.
Расшифровка результатов
Нормальный пульс у подростка 17 лет можно узнать по таблице. После измерения следует сравнить значение. Если показатель немного отклоняется от нормы, нельзя со 100% гарантией говорить о том, что у ребёнка есть какое-то заболевание.
Нормальный пульс у подростка, детей и взрослых
Это может быть связано с физиологическими причинами или неправильным измерением.
Основа физиологической зрелости младенца – правильное течение беременности
Для гармоничного развития младенца и своевременного созревания всех его систем, следует уделять максимальное внимание этапам подготовки к беременности и первым неделям беременности. Это время, когда воздействие на плод лекарств, алкоголя, никотина и других веществ особенно опасно. Это время, когда любой нервный стресс мамы отражается на процессах, происходящих с малышом. Голод у мамы, даже скрытый голод в виде глубокого дефицита важнейших факторов питания (аминокислот, витаминов группы В, железа, кислорода, йода, полиненасыщенных жирных кислот класса омега-3 и др.) также может быть причиной физиологической незрелостью младенца.
Настройтесь на позитивное течение беременности. Убедитесь в отсутствии тератогенного эффекта в каждой таблетке, которую собираетесь проглотить, в каждом съеденном продукте или выпитом стакане жидкости, в креме, зубной пасте, процедуре, моющем средстве.
Беременность длится всего девять месяцев. Поэтому «жертва» виде отказа от бокала вина, косметической процедуры или длительного перелета – это ничто по сравнению со здоровым малышом, готовым к жизни в новом мире.
Мочеполовая система
Водно-минеральный обмен у физиологически незрелых новорожденных лабилен, поэтому дети в одинаковой мере предрасположены к образованию отеков и развитию обезвоживания (дегидратации).
Ранние отеки развиваются внутриутробно или в первые часы и дни после рождения. В патогенезе отеков кроме почечных факторов немалую роль играет гипопротеинемия, которая имеет значение в поддержании онкотического давления плазмы. Клинически ранние отеки выражаются в мягкой инфильтрации тканей (от общей пастозности до массивных генерализованных отеков, не имеющих определенной локализации). Они исчезают через 1—2 недели после рождения.
Поздние отеки появляются спустя 2—3 недели после рождения, характеризуются определенной локализацией: на бедрах, голенях, стопах, лобке, нижней трети живота. Они плотные на ощупь, с гладкой, блестящей, малоэластичной кожей. Появление отеков связано с характером вскармливания, с заболеваниями ребенка или с выраженной гипопротеинемией (низким уровнем белков в крови).
Пищеварительная система
Пищеварительная система незрелых детей также имеет ряд особенностей. В первую очередь это выражается в незрелости ферментной системы. Железы желудочно-кишечного тракта не вырабатывают нужное количество ферментов и желудочного сока. При заселении желудочно-кишечного тракта микроорганизмами даже небольшое количество болезнетворных бактерий, которое в норме было бы нейтрализовано при помощи защитных свойств желудочного сока и сока поджелудочной железы, у незрелых детей вызывает явления дисбиоза (неправильного соотношения тех или иных микроорганизмов в желудочно-кишечном тракте).
Также из-за незрелости нервной системы и передачи нервных импульсов страдает двигательная (моторная) функция желудочно-кишечного тракта, замедляется продвижение пищи по желудочно-кишечному тракту. Вследствие этого возникают проблемы с поступлением пищи в разные отделы желудка и кишечника и ее выведением.
Особенностью желудочного тракта у физиологически незрелых младенцев являются:
- слабое развитие сфинктера входа в желудок, что приводит к частым срыгиваниям;
- слабое развитие продольных мышечных пучков стенки желудка, что обусловливает вялость и вздутие его при перекорме и попадании воздуха
- медленная эвакуация содержимого желудка (130—140 мин);
- большая вязкость первородного кала.
Несмотря на несовершенство пищеварительной системы у физиологически незрелых младенцев в желудочном соке все же находится сычужный фермент, створаживающий молоко. Поэтому обязательным для незрелого ребенка является материнское молоко. Помимо питательной ценности, молоко оказывает неоценимую услугу для защиты организма малыша от факторов агрессии внешней среды. Поэтому даже в том случае, когда ребенок сразу после родов находится в отделении реанимации или интенсивной терапии и получает парентеральное питание (через капельницу) или настолько слаб, что не может сосать грудь, необходимо предпринимать все возможные меры для сохранения грудного молока, кормить малыша из ложки. Это один из необходимых факторов при выхаживании незрелых младенцев.
У физиологически незрелых новорожденных возможна функциональная неполноценность печени, в результате вырабатывается недостаточное количество фермента глюкурон-трансферазы, а это предрасполагает к развитию затяжной желтухи. Малый уровень протромбина вызывает повышенную кровоточивость.
Незрелые дети предрасположены к дисфункции кишечника. Кишечная стенка обладает повышенной проницаемостью, поэтому микробы и токсины, находящиеся в кишечнике, всасываются через кишечную стенку в кровь. Вследствие гипотонии кишечника и передней брюшной стенки часто отмечается метеоризм, в результате диафрагма поднимается вверх, поджимая нижние отделы легких и нарушая их нормальную вентиляцию.
Слизистая оболочка пищеварительного канала у незрелых детей нежная, тонкая, легко ранимая. Отмечаются низкая протеолитическая активность желудочного сока, недостаточная выработка панкреатических и кишечных ферментов, а также желчных кислот. Все это затрудняет процессы переваривания и всасывания, способствует развитию метеоризма и дисбактериоза. У многих незрелых детей, даже находящихся на естественном вскармливании, имеется дефицит бифидофлоры кишечника в сочетании с носительством условно-патогенной флоры.
Характер стула ребенка определяется особенностями вскармливания; как правило, в копрограмме у физиологически незрелых детей много нейтрального жира.
Функциональные нарушения желудочно-кишечного тракта представляют одну из наиболее широко распространенных проблем среди детей первых месяцев жизни. Отличительной особенностью данных состояний является появление клинических симптомов при отсутствии каких-либо органических изменений со стороны желудочно-кишечного тракта (структурных аномалий, воспалительных изменений, инфекций или опухолей) и генетических метаболических отклонений.
При функциональных нарушениях желудочно-кишечного тракта могут изменяться моторная функция, переваривание и всасывание пищевых веществ, а также состав кишечной микробиоты и активность иммунной системы. Причины функциональных расстройств часто лежат вне пораженного органа и обусловлены нарушением нервной и гуморальной регуляции деятельности пищеварительного тракта.