Гипертрофия – это патологический процесс, в основу которого ложится увеличение объема и количества клеток. В результате масса тканей увеличивается, что приводит к нарушению их функциональной активности. Если такие изменения происходят в сердечной мышце, происходят гипертрофические изменения в миокарде. Гипертрофия различных отделов сердца это – не заболевание, а лишь признак каких-то нарушений.
Вообще, тема об утолщении стенок сердечной мышцы носит довольно противоречивый характер. Одним врачи называют эти изменения приспособительным механизмом, другие же утверждают, что это опасное состояние с далеко идущими последствиями. Известно, что такое патологическое изменение желудочков связано с возникновением заболеваний, но наряду с этим есть примеры людей с этим диагнозом, которые могут даже заниматься спортом, дожить до старости и не жаловаться на какие-то проблемы с сердцем. Так как же стоит относится к изменениям на кардиограмме?
Главной работой желудочков является осуществление насосной функции. Вообще сам термин «гипертрофия» — это емкое понятие, которое включает в себя избыток ткани, увеличение органа, утолщение стенок желудочков и нарастание массы предсердий. Гиперфункция и приводит к гипертрофическим изменениям.
О наличии нарушений могут свидетельствовать жалобы пациентов: кардиалгия давящего характера, отечность нижних конечностей, одышка при ходьбе, слабость и головокружение. В группе риска находятся следующие категории людей: изнуряющие себя радикальными диетами, занимающиеся изнурительными физическими тренировками, имеющие вредные привычки, в частности, курение и злоупотребление алкоголем. Кроме того, в группу риска попадают люди, у которых близкие родственники имеют заболевания сердца.
Спортсменов, которые усиливают свою физическую нагрузку, обязательно осматривает врач. Декомпенсированные изменения могут проявиться по истечении длительного времени
Гипертрофия левого желудочка на ЭКГ
ГЛЖ может возникать по целому ряду причин, одним из провоцирующих факторов является повышенное артериальное давление, левый желудочек работать в ускоренном ритме. Сначала стенки камеры утолщаются, что в последствии приводит к потере эластичности и ухудшению функциональной активности. У ребенка глж обычно связана с врожденными пороками сердца.
Выделим основные причины, по которым на экг появляется гипертрофия левого желудочка:
- сужение аортального клапана;
- артериальная гипертензия;
- патологическое увеличение сердечной мышцы;
- изнурительные длительные силовые физические нагрузки;
- избыточная масса тела.
Рассмотрим клинические признаки гипертрофии левого желудочка на экг:
- боли в области грудной клетки;
- одышка;
- тахикардия;
- головокружение, вплоть до обмороков;
- повышенная утомляемость.
Левый желудочек – это важнейшее звено в системе кровообращения. Он ответственен за подачу крови к тканям и органам, именно поэтому гипертрофические изменения обязательно скажутся и на работе важнейших систем организма.
Во избежание развития серьезных осложнений, патологический процесс следует выявить на ранних стадиях. Для этого при появлении первых симптомов необходимо обратиться к кардиологу
ГЛЖ может привести к появлению таких осложнений, а именно:
- сердечная недостаточность;
- ИБС;
- аритмия;
- инфаркт миокарда;
- остановка сердца и летальный исход.
Если говорить о гипертрофии левого предсердия, то она возникает вследствие таких причин: ожирения, кардиомиопатии различного генеза, легочные заболевания, аортальный стеноз, гипертензия, стрессовые ситуации и др.
Изменение процессов деполяризации
Патофизиологический механизм
Происходит увеличение размера кардиомиоцита. Поэтому увеличивается потенциал действия и происходит возрастание электродвижущей силы. Вследствие этого увеличивается длина вектора гипертрофированного отдела и происходит отклонение суммарного вектора сердца в сторону гипертрофированного отдела.
ЭКГ проявления гипертрофии
- увеличение амплитуды и/или продолжительности элементов ЭКГ
- отклонение электрической оси сердца в сторону гипертрофированного отдела
- увеличение времени внутреннего отклонения
Гипертрофия правого желудочка на ЭКГ
По сравнению с вышеупомянутой патологией, ГПЖ – это довольно редкое явление. Выделяют четыре основные причины возникновения нарушения:
- повышенное давление в легочной артерии;
- врожденные пороки сердца;
- стенозирование легочного клапана;
- дефекты со стороны межжелудочковой перегородки.
Рассмотрим признаки гипертрофии правого желудочка на ЭКГ:
- нарушения дыхания;
- боли в грудине и ощущение сдавливания;
- ощущение сердцебиения;
- чувство трепетания сердца и ощущение, что как будто оно пропустило несколько ударов;
- отечность;
- сильное головокружение;
- потеря сознания.
На начальных стадиях ГПЖ может абсолютно никак клинически не проявляться
Также может возникать и изменения в правом предсердии. Причиной этому могут послужить такие факторы: заболевания легких, пороки сердца, легочная эмболия и др. У больных возникают проблемы с дыханием, утомляемость, упадок сил, а также боли в грудной клетке.
Специфика и классификация нарушения
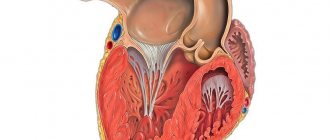
Форма, размер сердца индивидуальны и зависят от телосложения, образа жизни, пола, возраста. Это мышечный орган, который имеет четыре камеры – 2 желудочка и 2 предсердия. Стенка имеет трехслойную структуру – эндотелиальный слой, миокард, слой соединительно тканный.
Миокард – слой высокоспециализированной поперечно полосатой мышечной ткани, густо пропитанный капиллярами и нервными волокнами. Клетки сердца не способны к простому делению, они увеличиваются в объеме за счет накопления различных веществ в цитоплазме.
Строение стенки сердца
Кардиомиоциты содержат большое количество сократительных белков – тропонины, миозин, тропомиозин и другие. При нарушении их синтеза нарушается структура и расположение волокон, снижаются функции.
Существует несколько классификаций гипертрофии сердца. По форме:
- Асимметричная – неравномерное утолщение стенки одной или нескольких полостей, например, верхушки, межжелудочковой перегородки, гипертрофия передней или задней стенки одного из желудочков, гипертрофия предсердий.
- Симметричная – одинаковое утолщение мышечного слоя во всех отделах.
По времени возникновения:
- Приобретенная.
- Врожденная.
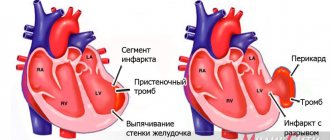
Утолщение стенки левого желудочка
Также выделяют концентрическую и эксцентрическую гипертрофию. В первом случае нарушается соотношение толщины стенок полостей сердца и их объем. При второй форме происходит более выраженное расширение сердечных камер при незначительном увеличении мышечного слоя.
В зависимости от нарушений кровотока различают обструктивную и необстуктивную формы. Также существует классификация по толщине миокарда. В норме этот показатель при эхокардиоскопии составляет не более 15 мм. При умеренной степени стенка утолщается до 20 мм, средней 20-25 мм, выраженная гипертрофия – больше 25 мм.
На основании особенностей клинического течения выделяют несколько стадий развития гипертрофии миокарда:
Компенсированная. Активных жалоб человек не предъявляет, нарушений кровотока не наблюдается.- Субкомпенсированная. Появляются жалобы при быстрой ходьбе, снижается работоспособность, давление в полости левого желудочка повышается до 36 мм рт.ст.
- Декомпенсированная. Возникает чувство одышки, нехватки воздуха, тянущие боли за грудиной при выполнении привычной работы. Давление в ЛЖ – 37-44.
- Выраженная. Состояние, угрожающее жизни, ярко выраженные симптомы даже при ходьбе. Давление в полости сердца поднимается выше 75.
Причины и симптомы поражения разных участков сердца
Гипертрофия миокарда вызвана множеством причин и проявляется разнообразными симптомами, часто имеет в себе генетическую предрасположенность или возникает вторично.
Левый желудочек
Это самая большая камера сердца, из нее выбрасывается кровь в аорту для обеспечения работы всех внутренних органов. При гипертонической болезни, стенозе четырехстворчатого клапана, ожирении, физических нагрузках возрастают затраты энергии для сокращения мышцы, так как следует преодолеть большее давление.
При недостаточности трехстворчатого клапана, расположенного между левым предсердием и желудочком, в период расслабления сердца, желудочек перегружается большим количеством крови.
Отделы сердца
Орган начинает компенсировать свою функцию за счет увеличения мышечного слоя. Так же усиленная работа данной мышцы необходима при стрессах, эмоциональной нестабильности, недостаточном отдыхе потому, что увеличивается число сердечных сокращений, соответственно и энергии затрачивается больше.
Основным симптомом выступает появление боли за грудиной во время физических и эмоциональных нагрузок, давящего или сжимающего характера. В основе этого симптома – недостаточное поступление кислорода к кардиомиоцитам, обусловленное сужением капилляров при сокращении утолщенной мышцы.
Довольно часто проявлением гипертрофии левого желудочка является аритмия. Человек ощущает замирание сердца, которое затем сменяется частым и усиленным сердцебиением.
Это состояние сопровождается головокружением, потемнением в глазах за счет недостаточного поступления крови к головному мозгу. Другими симптомами выступают одышка, повышение давления, нарушения общего состояния организма.
Левое предсердие
Гипертрофия левого предсердия может возникать как в результате прогрессирования недостаточности левого желудочка, так и быть самостоятельной патологией. Наиболее частые причины возникновения – гипертония и ожирение.
При стенозе митрального клапана необходимы большие затраты энергии для наполнения левого желудочка. При недостаточности трикуспидального клапана часть крови во время сокращения забрасывается обратно в предсердие. В предсердии задерживается остаточный объем крови, соответственно возрастает нагрузка.
Увеличение стенок левого предсердия на ЭКГ
Довольно длительное время патологический процесс может не сопровождаться клиническими симптомами, сердце использует механизмы компенсации. Одной из основных жалоб при гипертрофии ЛП является одышка.
На начальных стадиях она возникает при усиленных физических нагрузках, быстро проходит при отдыхе. Затем может осложняться кашлем, кровохарканьем, приступами удушья. Почти всегда возникает стенокардия, нарушения ритма. Все эти проявления существенно снижают качество жизни.
Правый желудочек
Гипертрофия правого желудочка всегда является патологией, очень часто возникает как проявление других нарушений сердечно-сосудистой системы. В общей популяции встречается довольно редко, чаще бывает врожденная и возникает у детей.
Наиболее распространенная причина – врожденные пороки (тетрада Фалло, дефект межжелудочковой перегородки, стеноз митрального клапана), поражения клапанного аппарата при инфекционных, аутоиммунных заболеваниях (системная красная волчанка, ревматизм).
Также увеличение правых отделов сердца наблюдается при:
гипертензии малого круга кровообращения;- хронических обструктивных бронхитах;
- бронхиальной астме;
- легочной форме муковисцидоза;
- пневмосклерозе;
- эмфиземе;
- туберкулезе.
Ярко выраженные жалобы при этом обычно отсутствуют. Возможно появление отеков нижних конечностей, одышки, кашля. Гипертрофия ПЖ чаще диагностируется случайно.
Правое предсердие
Гипертрофия правого предсердия всегда является симптомом уже существующих нарушений. Чаще всего возникает при повышенном давлении в легочных сосудах, при гипертензии, врожденных пороках сердца, хронических заболеваниях дыхательной системы. Симптомы неспецифичны.
Диагностика
Самостоятельно поставить такой диагноз невозможно. Диагностика гипертрофических изменений сердца включает в себя несколько этапов. При первичном приеме врач с помощью объективных методов исследования может предположить заболевания.
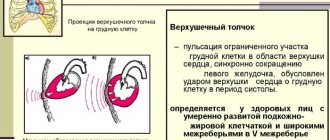
Используя перкуссию (постукивание пальцами по передней грудной стенке), он определяет форму и размер сердца, оценивает их соответствие возрасту, телосложению. При пальпации он может почувствовать усиленный сердечный толчок между ребрами. Аускультативно могут определяться различные шумы, усиление тонов сердца.
Из чего состоит лечение?
Начальным этапом лечебного процесса является электрокардиографическая диагностика, именно она и помогает идентифицировать проблему. Может также понадобиться ультразвуковое исследование.
В связи с тем, что гипертрофические изменения желудочка – это не самостоятельное заболевание, а лишь проявление какого-то нарушения, достичь максимального терапевтического эффекта можно лишь при устранении основного недуга.
Медикаментозное лечение
Во многом схема лечения зависит от стадии патологического процесса. Если проблема была выявлена на компенсированной стадии, то обычно специального лечения нарушение не требует. В этом случае достаточно выполнение определенных рекомендаций для поддержания работы сердца, а именно:
- правильный режим труда и отдыха;
- умеренные физические упражнения без перегруза;
- нормализация массы тела;
- сбалансированное питание, в которое включается большое количество витаминов и ненасыщенных жиров;
- отказ от вредных привычек, в частности, курения и злоупотребления алкоголем.
Иногда людям с гипертрофией желудочка дается группа инвалидности
Для того чтобы предотвратить дальнейшее развитие перегрузки сердечной мышцы, назначаются следующие медикаментозные средства:
- Атенолол или Метопролол. Эти препараты восстанавливают сердечный ритм, а также понижают потребность клеток в кислороде;
- Дилтиазем или Верапамил. Назначаются для поддержания нормального артериального давления в кровеносных сосудах;
- Диротон или Эналаприл. Эффективно борются с повышенным давлением и сердечной недостаточностью;
- Лозартан, Кандесартан – снижают массу гипертрофированных мышц.
Так как зачастую нарушение сопровождается нарушениями дыхания, понадобится применение средств, направленных на улучшение дыхательной функции:
- бронходилататоры – это средства, которые улучшают проходимость бронхов и увеличивают их просвет;
- противовоспалительные препараты нормализуют работу бронхов;
- препараты, снижающие повышенное давление в легочной артерии.
О результативности лечебного процесса говорить следующее:
- размеры желудочка на контрольном исследовании гораздо меньших размеров;
- проходят симптомы сердечной недостаточности;
- возникает необходимость в снятии инвалидности и восстановлении работоспособности;
- проходят гипертонические кризы, а также приступы стенокардии и аритмии;
- улучшается качество жизни.
Медикаментозная терапия хорошо справляется с симптомами, но в основном не влияет на этиологический фактор
Хирургическое лечение
Оперативное вмешательство – это крайняя мера, к которой прибегают лишь после неэффективности консервативных методик или при присоединении тяжелых пороков сердца. Обычно операция проводится в раннем возрасте. С помощью хирургического вмешательства специалист воздействует на первопричину нарушения.
Рассмотрим два основных типа оперативного вмешательства:
- протезирование аортального клапана. Проводится операция двумя способами: или вскрывается грудная клетка – это традиционная методика, или же делается прокол бедренной артерии – это малоинвазивное вмешательство;
- протезирование не только клапана, но и аортальной части. По сравнению с первым типом, данная процедура является более травматичной и требует серьезных навыков хирурга. В этом случае используются либо искусственные протезы или биологические, изготавливаемые из свиных тканей.
Иногда лечение возможно лишь после трансплантации сердца. Это довольно серьезная процедура, требующая сдачи большого количества исследований на совместимость. Кроме того, даже после самой операции требуется применение медикаментозных средств, которые будут препятствовать отторжению донорского органа.
Аллергики должны осторожно пользоваться народными рецептами
Народное лечение
Не стоит обнадеживать себя мыслями о том, что нетрадиционные рецепты избавят вас от проблемы, чудес не произойдет. Вернуть желудочки к прежним размерам и восстановить прежнюю функцию не удастся, но все же народные рецепты помогают снижать артериальное давление, укреплять сосудистую стенку и улучшать сократимость сердечной мышцы.
Лучше всего покупать лекарственные растения в аптечной сети, где вы уверены в качестве, правильном сборе и сушке продукта. Рассмотрим три популярных рецепта:
- настойка из ландыша. Цветки растения следует поместить в емкость из темного стекла и залить водкой. Средство должно настояться в течение двух недель. После того как настойка будет отфильтрована, она готова к применению. Три раза в день принимается по двадцать капель;
- чесночная настойка с добавлением меда и лимона помогает приостановить атеросклеротические изменения в сосудах;
- отвар из зверобоя. На сто грамм сухого зверобоя идет два литра кипятка. После процеживания туда можно добавить небольшое количество меда. Хранить рекомендуется в холодильнике. Не стоит принимать этот отвар людям с серьезными нарушения печени.
Итак, несмотря на то что гипертрофия желудочков – это не отдельное заболевание, с ее проявлением нужно считаться в диагностики сердечных заболеваний и последующего лечения. Патологический процесс может приводить к появлению серьезных осложнений, вплоть до остановки сердца. Именно поэтому следует регулярно проходить медицинский осмотр, а при каких-то тревожных симптомах со стороны сердца, не затягивать с походом к кардиологу.
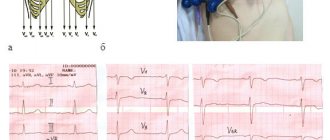
Основные особенности нормальной ЭКГ у детей
В данной статье представлены современные взгляды на ЭКГ-диагностику в педиатрии. Авторский коллектив рассмотрел некоторые наиболее характерные изменения, отличающие ЭКГ в детском возрасте.
Нормальная ЭКГ у детей отличается от ЭКГ взрослых и имеет ряд специфических особенностей в каждом возрастном периоде. Наиболее выраженные отличия отмечаются у детей раннего возраста, а после 12 лет ЭКГ ребенка приближается к кардиограмме взрослого.
Особенности сердечного ритма у детей
Для детского возраста характерна высокая частота сердечных сокращений (ЧСС), наибольшую величину ЧСС имеют новорожденные, по мере роста ребенка она уменьшается. У детей отмечается выраженная лабильность сердечного ритма, допустимые колебания составляют 15–20% от средневозрастного показателя. Часто отмечается синусовая дыхательная аритмия, степень синусовой аритмии можно определить, пользуясь таблицей 1.
Основным водителем ритма является синусовый узел, однако к допустимым вариантам возрастной нормы относится среднепредсердный ритм, а также миграция водителя ритма по предсердиям.
Особенности длительности интервалов ЭКГ в детском возрасте
Учитывая, что детям характерна более высокая ЧСС, чем у взрослых, продолжительность интервалов, зубцов и комплексов ЭКГ уменьшается.
Изменение вольтажа зубцов комплекса QRS
Амплитуда зубцов ЭКГ зависит от индивидуальных особенностей ребенка: электропроводности тканей, толщины грудной клетки, размеров сердца и др. В первые 5–10 дней жизни отмечается низкий вольтаж зубцов комплекса QRS, что свидетельствует о сниженной электрической активности миокарда. В дальнейшем амплитуда этих зубцов нарастает. Начиная с грудного возраста и до 8 лет выявляется более высокая амплитуда зубцов, особенно в грудных отведениях, это связано с меньшей толщиной грудной клетки, большими размерами сердца относительно грудной клетки и поворотами сердца вокруг осей, а также большей степенью прилегания сердца к грудной клетке. Особенности положения электрической оси сердца
У новорожденных и детей первых месяцев жизни отмечается значительное отклонение электрической оси сердца (ЭОС) вправо (от 90 до 180°, в среднем 150°). В возрасте от 3 мес. до 1 года у большинства детей ЭОС переходит в вертикальное положение (75–90°), но допускаются еще значительные колебания угла (от 30 до 120°). К 2 годам у 2/3 детей еще сохраняется вертикальное положение ЭОС, а у 1/3 – это нормальное (30–70°). У дошкольников и школьников, так же как и у взрослых, преобладает нормальное положение ЭОС, но могут отмечаться варианты в виде вертикального (чаще) и горизонтального (реже) положения.
Такие особенности положения ЭОС у детей связаны с изменением соотношения масс и электрической активности правого и левого желудочков сердца, а также с изменением положения сердца в грудной клетке (повороты вокруг осей). У детей первых месяцев жизни отмечается анатомическое и электрофизиологическое преобладание правого желудочка. С возрастом, по мере опережающего нарастания массы левого желудочка и происходящего поворота сердца с уменьшением степени прилегания правого желудочка к поверхности грудной клетки, происходит перемещение положения ЭОС от правограммы к нормограмме. О происходящих переменах можно судить по изменяющемуся на ЭКГ соотношению амплитуды зубцов R и S в стандартных и грудных отведениях, а также по смещению переходной зоны. Так, по мере роста детей в стандартных отведениях амплитуда зубца R в I отведении увеличивается, а в III уменьшается; амплитуда зубца S, наоборот, в I отведении уменьшается, а в III увеличивается. В грудных отведениях с возрастом увеличивается амплитуда зубцов R в левых грудных отведениях (V4-V6) и уменьшается в отведениях V1, V2; нарастает глубина зубцов S в правых грудных отведениях и уменьшается в левых; переходная зона постепенно смещается от V5 у новорожденных к V3, V2 после 1-го года. Все это, а также увеличение интервала внутреннего отклонения в отведении V6 отражает нарастающую с возрастом электрическую активность левого желудочка и повороты сердца вокруг осей.
У новорожденных детей выявляются большие отличия: электрические оси векторов Р и Т располагаются практически в том же секторе, что и у взрослых, но с небольшим смещением вправо: направление вектора Р в среднем 55°, вектора Т в среднем 70°, в то время как вектор QRS резко отклонен вправо (в среднем 150°). Величина смежного угла между электрическими осями Р и QRS, Т и QRS достигает максимума – 80–100°. Это отчасти объясняет отличия в величине и направлении зубцов Р, и особенно Т, а также комплекса QRS у новорожденных детей.
С возрастом величина смежного угла между электрическими осями векторов Р и QRS, Т и QRS значительно уменьшается: в первые 3 мес. жизни в среднем до 40–50°, у детей раннего возраста – до 30°, а в дошкольном возрасте достигает цифр 10–30°, как у школьников и взрослых (рис. 1).
У взрослых и детей школьного возраста положение электрических осей суммарных векторов предсердий (вектор Р) и реполяризации желудочков (вектор Т) относительно желудочкового вектора (вектор QRS) находится в одном секторе от 0 до 90°, и направление электрической оси векторов Р (в среднем 45–50°) и Т (в среднем 30–40°) нерезко отличается от ориентации ЭОС (вектор QRS в среднем 60–70°). Между электрическими осями векторов Р и QRS, Т и QRS образуется смежный угол величиной всего 10–30°. Такое положение перечисленных векторов объясняет одинаковое (положительное) направление зубцов Р и Т с зубцом R в большинстве отведений на ЭКГ. Особенности зубцов интервалов и комплексов детской ЭКГ
Предсердный комплекс (зубец Р). У детей, как и у взрослых, зубец Р небольшой величины (0,5–2,5 мм), с максимальной амплитудой в I, II стандартных отведениях. В большинстве отведений он положительный (I, II, aVF, V2-V6), в отведении aVR всегда отрицательный, в III, aVL, V1 отведениях может быть сглаженным, двухфазным или отрицательным. У детей допускается также слабоотрицательный зубец Р в отведении V2.
Наибольшие особенности зубца Р отмечаются у новорожденных детей, что объясняется повышенной электрической активностью предсердий в связи с условиями внутриутробного кровообращения и постнатальной его перестройкой. У новорожденных зубец Р в стандартных отведениях по сравнению с величиной зубца R относительно высокий (но по амплитуде не больше 2,5 мм), заостренный, иногда может иметь небольшую зазубрину на вершине как следствие неодновременного охвата возбуждением правого и левого предсердий (но не более 0,02–0,03 с). По мере роста ребенка амплитуда зубца Р несколько снижается. С возрастом также меняется соотношение величины зубцов Р и R в стандартных отведениях. У новорожденных оно составляет 1 : 3, 1 : 4; по мере нарастания амплитуды зубца R и снижения амплитуды зубца Р это соотношение к 1–2 годам уменьшается до 1 : 6, а после 2 лет становится таким же, как и у взрослых: 1 : 8; 1 : 10. Чем меньше ребенок, тем меньше продолжительность зубца Р. Она увеличивается в среднем от 0,05 с у новорожденных до 0,09 с у старших детей и взрослых.
Особенности интервала PQ у детей. Продолжительность интервала PQ зависит от ЧСС и от возраста. По мере роста детей происходит заметное увеличение продолжительности интервала PQ: в среднем от 0,10 с (не больше 0,13 с) у новорожденных до 0,14 с (не больше 0,18 с) у подростков и у взрослых 0,16 с (не больше 0,20 с).
Особенности комплекса QRS у детей. У детей время охвата возбуждением желудочков (интервал QRS) с возрастом увеличивается: в среднем от 0,045 с у новорожденных до 0,07–0,08 с у старших детей и взрослых.
У детей, как и у взрослых, зубец Q регистрируется непостоянно, чаще во II, III, aVF, левых грудных (V4-V6) отведениях, реже в I и aVL отведениях. В отведении aVR определяется глубокий и широкий зубец Q типа Qr или комплекс QS. В правых грудных отведениях зубцы Q, как правило, не регистрируются. У детей раннего возраста зубец Q в I, II стандартных отведениях нередко отсутствует или слабо выражен, а у детей первых 3 мес. – еще и в V5, V6. Таким образом, частота регистрации зубца Q в различных отведениях увеличивается с возрастом ребенка.
В III стандартном отведении во всех возрастных группах зубец Q в среднем также небольшой величины (2 мм), но может быть глубоким и доходить до 5 мм у новорожденных и грудных детей; в раннем и дошкольном возрасте – до 7–9 мм и только у школьников начинает уменьшаться, доходя максимально до 5 мм. Иногда и у здоровых взрослых регистрируется глубокий зубец Q в III стандартном отведении (до 4–7 мм). Во всех возрастных группах детей величина зубца Q в этом отведении может превышать 1/4 величины зубца R.
В отведении aVR зубец Q имеет максимальную глубину, которая увеличивается с возрастом ребенка: от 1,5–2 мм у новорожденных до 5 мм в среднем (с максимумом 7–8 мм) у грудных детей и в раннем возрасте, до 7 мм в среднем (с максимумом 11 мм) у дошкольников и до 8 мм в среднем (с максимумом 14 мм) у школьников. По продолжительности зубец Q не должен превышать 0,02–0,03 с.
У детей, так же как и у взрослых, зубцы R обычно регистрируются во всех отведениях, только в aVR они могут быть небольшой величины или отсутствовать (иногда и в отведении V1). Отмечаются значительные колебания амплитуды зубцов R в различных отведениях от 1–2 до 15 мм, но допускается максимальная величина зубцов R в стандартных отведениях до 20 мм, а в грудных – до 25 мм. Наименьшая величина зубцов R отмечается у новорожденных детей, особенно в усиленных однополюсных и грудных отведениях. Однако даже у новорожденных достаточно велика амплитуда зубца R в III стандартном отведении, т. к. электрическая ось сердца отклонена вправо. После 1-го мес. амплитуда зубца RIII уменьшается, величина зубцов R в остальных отведениях постепенно нарастает, особенно заметно во II и I стандартных и в левых (V4-V6) грудных отведениях, достигая максимума в школьном возрасте.
При нормальном положении ЭОС во всех отведениях от конечностей (кроме aVR) регистрируются высокие зубцы R с максимумом RII. В грудных отведениях амплитуда зубцов R нарастает слева направо от V1 (зубец r) к V4 с максимумом RV4, далее несколько снижается, но зубцы R в левых грудных отведениях выше, чем в правых. В норме в отведении V1 зубец R может отсутствовать, и тогда регистрируется комплекс типа QS. У детей редко допускается комплекс типа QS также в отведениях V2, V3.
У новорожденных детей допускается электрическая альтернация – колебания высоты зубцов R в одном и том же отведении. К вариантам возрастной нормы относится также дыхательная альтернация зубцов ЭКГ.
У детей часто встречается деформация комплекса QRS в виде букв «М» или «W» в III стандартном и V1 отведениях во всех возрастных группах начиная с периода новорожденности. При этом длительность комплекса QRS не превышает возрастную норму. Расщепление комплекса QRS у здоровых детей в V1 обозначают как «синдром замедленного возбуждения правого наджелудочкового гребешка» или «неполная блокада правой ножки пучка Гиса». Происхождение этого феномена связывают с возбуждением гипертрофированного правого «наджелудочкового гребешка», расположенного в области легочного конуса правого желудочка, возбуждающегося последним. Также имеет значение положение сердца в грудной клетке и меняющаяся с возрастом электрическая активность правого и левого желудочков.
Интервал внутреннего отклонения (время активации правого и левого желудочков) у детей меняется следующим образом. Время активации левого желудочка (V6) нарастает от 0,025 с у новорожденных до 0,045 с у школьников, отражая опережающее нарастание массы левого желудочка. Время активации правого желудочка (V1) с возрастом ребенка практически не изменяется, составляя 0,02–0,03 с.
У детей раннего возраста происходит изменение локализации переходной зоны в связи с изменением положения сердца в грудной клетке и изменением электрической активности правого и левого желудочков. У новорожденных детей переходная зона находится в отведении V5, что характеризует доминирование электрической активности правого желудочка. В возрасте 1 мес. происходит смещение переходной зоны в отведения V3, V4, а после 1 года она локализуется там же, где и у старших детей и взрослых, – в V3 с колебаниями V2-V4. Вместе с нарастанием амплитуды зубцов R и углублением зубцов S в соответствующих отведениях и увеличением времени активации левого желудочка это отражает повышение электрической активности левого желудочка.
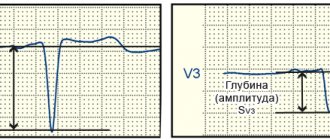
Как и у взрослых, так и у детей амплитуда зубцов S в различных отведениях колеблется в больших пределах: от отсутствия в немногих отведениях до 15–16 мм максимально в зависимости от положения ЭОС. Амплитуда зубцов S меняется с возрастом ребенка. Наименьшую глубину зубцов S имеют новорожденные дети во всех отведениях (от 0 до 3 мм), кроме I стандартного, где зубец S достаточно глубокий (в среднем 7 мм, максимально до 13 мм).
У детей старше 1 мес. глубина зубца S в I стандартном отведении уменьшается и в дальнейшем во всех отведениях от конечностей (кроме aVR) регистрируются зубцы S небольшой амплитуды (от 0 до 4 мм), так же как и у взрослых. У здоровых детей в I, II, III, aVL и aVF отведениях зубцы R обычно больше зубцов S. По мере роста ребенка отмечается углубление зубцов S в грудных отведениях V1-V4 и в отведении aVR с достижением максимальной величины в старшем школьном возрасте. В левых грудных отведениях V5-V6, наоборот, амплитуда зубцов S уменьшается, нередко они вообще не регистрируются. В грудных отведениях глубина зубцов S уменьшается слева направо от V1 к V4, имея наибольшую глубину в отведениях V1 и V2.
Иногда у здоровых детей с астеническим телосложением, с т. н. «висячим сердцем», регистрируется S-тип ЭКГ. При этом зубцы S во всех стандартных (SI, SII, SIII) и в грудных отведениях равны или превышают зубцы R со сниженной амплитудой. Высказывается мнение, что это обусловлено поворотом сердца вокруг поперечной оси верхушкой кзади и вокруг продольной оси правым желудочком вперед. При этом практически невозможно определить угол α, поэтому его и не определяют. Если зубцы S неглубокие и нет смещения переходной зоны влево, то можно предполагать, что это вариант нормы, чаще S-тип ЭКГ определяется при патологии.
Сегмент ST у детей, так же как и у взрослых, должен быть на изолинии. Допускается смещение сегмента ST вверх и вниз до 1 мм в отведениях от конечностей и до 1,5–2 мм – в грудных, особенно в правых. Эти смещения не означают патологии, если нет других изменений на ЭКГ. У новорожденных нередко сегмент ST не выражен и зубец S при выходе на изолинию сразу переходит в полого поднимающийся зубец Т.
У старших детей, как и у взрослых, в большинстве отведений зубцы Т положительные (в I, II стандартных, aVF, V4-V6). В III стандартном и aVL отведениях зубцы Т могут быть сглаженными, двухфазными или отрицательными; в правых грудных отведениях (V1-V3) чаще отрицательные или сглаженные; в отведении aVR – всегда отрицательные.
Самые большие отличия зубцов Т отмечаются у новорожденных детей. У них в стандартных отведениях зубцы Т низкоамплитудны (от 0,5 до 1,5–2 мм) или сглажены. В ряде отведений, где зубцы Т у детей других возрастных групп и взрослых в норме положительны, у новорожденных они отрицательны, и наоборот. Так, у новорожденных могут быть отрицательными зубцы Т в I, II стандартных, в усиленных однополюсных и в левых грудных отведениях; могут быть положительными в III стандартном и правых грудных отведениях. К 2–4-й нед. жизни происходит инверсия зубцов Т, т. е. в I, II стандартных, aVF и левых грудных (кроме V4) отведениях они становятся положительными, в правых грудных и V4 – отрицательными, в III стандартном и aVL могут быть сглаженными, двухфазными или отрицательными.
В последующие годы сохраняются отрицательные зубцы Т в отведении V4 до 5–11 лет, в отведении V3 – до 10–15 лет, в отведении V2 – до 12–16 лет, хотя в отведениях V1 и V2 отрицательные зубцы Т допускаются в ряде случаев и у здоровых взрослых.
После 1-го мес. жизни амплитуда зубцов Т постепенно увеличивается, составляя у детей раннего возраста от 1 до 5 мм в стандартных отведениях и от 1 до 8 мм – в грудных. У школьников величина зубцов Т доходит до уровня взрослых и колеблется от 1 до 7 мм в стандартных отведениях и от 1 до 12–15 мм – в грудных. Наибольшую величину имеет зубец Т в отведении V4, иногда в V3, а в отведениях V5, V6 его амплитуда снижается.
Интервал QТ (электрическая систола желудочков) дает возможность оценить функциональное состояние миокарда. Можно выделить следующие особенности электрической систолы у детей, отражающие меняющиеся с возрастом электрофизиологические свойства миокарда.
Увеличение продолжительности интервала QT по мере роста ребенка от 0,24–0,27 с у новорожденных до 0,33–0,4 с у старших детей и взрослых. С возрастом меняется соотношение между длительностью электрической систолы и длительностью сердечного цикла, что отражает систолический показатель (СП). У новорожденных детей длительность электрической систолы занимает более половины (СП = 55–60%) длительности сердечного цикла, а у старших детей и взрослых – 1/3 или чуть больше (37–44%), т. е. с возрастом СП уменьшается.
С возрастом изменяется соотношение продолжительности фаз электрической систолы: фазы возбуждения (от начала зубца Q до начала зубца Т) и фазы восстановления, т. е. быстрой реполяризации (продолжительность зубца Т). У новорожденных на восстановительные процессы в миокарде затрачивается времени больше, чем на фазу возбуждения. У детей раннего возраста эти фазы занимают приблизительно одинаковое время. У 2/3 дошкольников и большинства школьников, так же как и у взрослых, большее время затрачивается на фазу возбуждения.
Особенности ЭКГ в различных возрастных периодах детства
Период новорожденности (рис. 2).
1. В первые 7–10 дней жизни тенденция к тахикардии (ЧСС 100–120 уд/мин) с последующим учащением ЧСС до 120–160 уд/мин. Выраженная лабильность ЧСС с большими индивидуальными колебаниями. 2. Снижение вольтажа зубцов комплекса QRS в первые 5–10 дней жизни с последующим увеличением их амплитуды. 3. Отклонение электрической оси сердца вправо (угол α 90–170°). 4. Зубец Р относительно большей величины (2,5–3 мм) в сравнении с зубцами комплекса QRS (соотношение P/R 1 : 3, 1 : 4), часто заостренный. 5. Интервал PQ не превышает 0,13 с. 6. Зубец Q непостоянный, как правило, отсутствует в I стандартном и в правых грудных (V1-V3) отведениях, может быть глубоким до 5 мм в III стандартном и aVF отведениях. 7. Зубец R в I стандартном отведении низкий, а в III стандартном – высокий, при этом RIII > RII > RI, высокие зубцы R в aVF и правых грудных отведениях. Зубец S глубокий в I, II стандартных, aVL и в левых грудных отведениях. Вышеперечисленное отражает отклонение ЭОС вправо. 8. Отмечается низкая амплитуда или сглаженность зубцов Т в отведениях от конечностей. В первые 7–14 дней зубцы Т положительные в правых грудных отведениях, а в I и в левых грудных – отрицательные. К 2–4-й нед. жизни происходит инверсия зубцов Т, т. е. в I стандартном и левых грудных они становятся положительными, а в правых грудных и V4 – отрицательными, оставаясь такими и в дальнейшем вплоть до школьного возраста.
Грудной возраст: 1 мес. – 1 год (рис. 3).
1. ЧСС несколько уменьшается (в среднем 120–130 уд/мин) при сохранении лабильности ритма. 2. Нарастает вольтаж зубцов комплекса QRS, нередко он выше, чем у старших детей и взрослых, за счет меньшей толщины грудной клетки. 3. У большинства грудных детей ЭОС переходит в вертикальное положение, часть детей имеет нормограмму, но допускаются еще значительные колебания угла α (от 30 до 120°). 4. Зубец Р отчетливо выражен в I, II стандартных отведениях, а соотношение амплитуды зубцов Р и R уменьшается до 1 : 6 за счет увеличения высоты зубца R. 5. Длительность интервала PQ не превышает 0,13 с. 6. Зубец Q регистрируется непостоянно, чаще отсутствует в правых грудных отведениях. Его глубина нарастает в III стандартном и aVF отведениях (до 7 мм). 7. Нарастает амплитуда зубцов R в I, II стандартных и в левых грудных (V4-V6) отведениях, а в III стандартном уменьшается. Глубина зубцов S уменьшается в I стандартном и в левых грудных отведениях и увеличивается в правых грудных (V1-V3). Однако в VI амплитуда зубца R, как правило, еще преобладает над величиной зубца S. Перечисленные изменения отражают смещение ЭОС от правограммы к вертикальному положению. 8. Нарастает амплитуда зубцов Т, и к концу 1-го года соотношение зубцов Т и R составляет 1 : 3, 1 : 4.
ЭКГ у детей раннего возраста: 1–3 года (рис. 4).
1. ЧСС уменьшается в среднем до 110–120 уд/мин, у части детей появляется синусовая аритмия. 2. Сохраняется высокий вольтаж зубцов комплекса QRS. 3. Положение ЭОС: 2/3 детей сохраняют вертикальное положение, а 1/3 имеет нормограмму. 4. Соотношение амплитуды зубцов Р и R в I, II стандартных отведениях уменьшается до 1 : 6, 1 : 8 за счет нарастания зубца R, а после 2 лет становится таким же, как и у взрослых (1 : 8, 1 : 10). 5. Длительность интервала PQ не превышает 0,14 с. 6. Зубцы Q чаще неглубокие, но в некоторых отведениях, особенно в III стандартном, их глубина становится еще больше (до 9 мм), чем у детей 1-го года жизни. 7. Продолжаются те же изменения амплитуды и соотношение зубцов R и S, которые отмечались у грудных детей, но они более выражены. 8. Происходит дальнейшее нарастание амплитуды зубцов Т, и их соотношение с зубцом R в I, II отведениях доходит до 1 : 3 или 1 : 4, как у старших детей и взрослых. 9. Сохраняются отрицательные зубцы Т (варианты – двухфазность, сглаженность) в III стандартном и правых грудных отведениях до V4, что нередко сопровождается смещением вниз сегмента ST (до 2 мм).
ЭКГ у дошкольников: 3–6 лет (рис. 5).
1. ЧСС уменьшается в среднем до 100 уд/мин, нередко регистрируется умеренная или выраженная синусовая аритмия. 2. Сохраняется высокий вольтаж зубцов комплекса QRS. 3. ЭОС нормальная или вертикальная, и очень редко отмечается отклонение вправо и горизонтальное положение. 4. Длительность PQ не превышает 0,15 с. 5. Зубцы Q в различных отведениях регистрируются чаще, чем в предыдущих возрастных группах. Сохраняется относительно большая глубина зубцов Q в III стандартном и aVF отведениях (до 7–9 мм) по сравнению с таковой у детей более старшего возраста и взрослых. 6. Соотношение величины зубцов R и S в стандартных отведениях меняется в сторону еще большего увеличения зубца R в I, II стандартных отведениях и уменьшения глубины зубца S. 7. Уменьшается высота зубцов R в правых грудных отведениях, а в левых грудных увеличивается. Глубина зубцов S уменьшается слева направо от V1 к V5 (V6). ЭКГ у школьников: 7–15 лет (рис. 6).
ЭКГ школьников приближается к ЭКГ взрослых людей, но еще имеются некоторые отличия:
1. ЧСС уменьшается в среднем у младших школьников до 85–90 уд/мин, у старших школьников – до 70–80 уд/мин, но отмечаются колебания ЧСС в больших пределах. Часто регистрируется умеренно выраженная и выраженная синусовая аритмия. 2. Несколько снижается вольтаж зубцов комплекса QRS, приближаясь к аналогичному у взрослых. 3. Положение ЭОС: чаще (50%) – нормальное, реже (30%) – вертикальное, редко (10%) – горизонтальное. 4. Продолжительность интервалов ЭКГ приближается к таковой у взрослых. Длительность PQ не превышает 0,17–0,18 с. 5. Характеристики зубцов Р и Т такие же, как у взрослых. Отрицательные зубцы Т сохраняются в отведении V4 до 5–11 лет, в V3 – до 10–15 лет, в V2 – до 12-–16 лет, хотя в отведениях V1 и V2 отрицательные зубцы Т допускаются и у здоровых взрослых. 6. Зубец Q регистрируется непостоянно, но чаще, чем у детей раннего возраста. Его величина становится меньше, чем у дошкольников, но в III отведении он может быть глубоким (до 5–7 мм). 7. Амплитуда и соотношение зубцов R и S в различных отведениях приближаются к таковым у взрослых. Заключение
Подводя итог, можно выделить следующие особенности детской электрокардиограммы: 1. Синусовая тахикардия, от 120–160 уд/мин в период новорожденности до 70–90 уд/мин к старшему школьному возрасту. 2. Большая вариабельность ЧСС, часто – синусовая (дыхательная) аритмия, дыхательная электрическая альтерация комплексов QRS. 3. Нормой считается средне-, нижнепредсердный ритм и миграция водителя ритма по предсердиям. 4. Низкий вольтаж QRS в первые 5–10 дней жизни (низкая электрическая активность миокарда), затем – увеличение амплитуды зубцов, особенно в грудных отведениях (вследствие тонкой грудной стенки и большого объема, занимаемого сердцем в грудной клетке). 5. Отклонение ЭОС вправо до 90–170º в период новорожденности, к возрасту 1–3 лет – переход ЭОС в вертикальное положение, к подростковому возрасту в около 50% случаев – нормальная ЭОС. 6. Малая продолжительность интервалов и зубцов комплекса PQRST с постепенным увеличением с возрастом до нормальных границ. 7. «Синдром замедленного возбуждения правого наджелудочкового гребешка» – расщепление и деформация желудочкового комплекса в виде буквы «М» без увеличения его продолжительности в отведениях III, V1. 8. Заостренный высокий (до 3 мм) зубец Р у детей первых месяцев жизни (в связи с высокой функциональной активностью правых отделов сердца во внутриутробном периоде). 9. Часто – глубокий (амплитуда до 7–9 мм, больше 1/4 зубца R) зубец Q в отведениях III, aVF у детей вплоть до подросткового возраста. 10. Низкая амплитуда зубцов Т у новорожденных, нарастание ее к 2–3-му году жизни. 11. Отрицательные, двухфазные или сглаженные зубцы Т в отведениях V1-V4, сохраняющиеся до возраста 10–15 лет. 12. Смещение переходной зоны грудных отведений вправо (у новорожденных – в V5, у детей после 1-го года жизни – в V3-V4) (рис. 2–6).
Список литературы
: 1. Болезни сердца: Руководство для врачей / под ред. Р.Г. Оганова, И.Г. Фоминой. М.: Литтерра, 2006. 1328 с. 2. Задионченко В.С., Шехян Г.Г., Щикота А.М., Ялымов А.А. Практическое руководство по электрокардиографии. М.: Анахарсис, 2013. 257 с.: ил. 3. Исаков И.И., Кушаковский М.С., Журавлева Н.Б. Клиническая электрокардиография. Л.: Медицина, 1984. 4. Кушаковский М.С. Аритмии сердца. СПб.: Гиппократ, 1992. 5. Орлов В.Н. Руководство по электрокардиографии. М.: Медицинское информационное агентство, 1999. 528 с. 6. Руководство по электрокардиографии / под ред. з. д. н. РФ, проф. В.С. Задионченко. Saarbrucken, Germany. Lap Lambert Academic Publishing GmbH&Co. KG, 2011. С. 323. 7. Fazekas T.; Liszkai G.; Rudas L.V. Electrocardiographic Osborn wave in hypothermia // Orv. Hetil. 2000. Oct. 22. Vol. 141(43). P. 2347–2351. 8. Yan G.X., Lankipalli R.S., Burke J.F. et al. Ventricular repolarization components on the electrocardiogram: Cellular basis and clinical significance // J. Am. Coll. Cardiol. 2003. №42. P. 401–409.