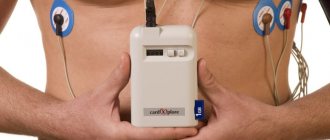
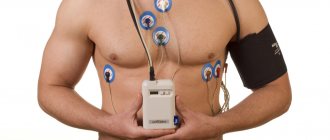
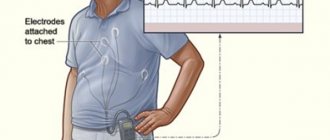
Отличие ЭКГ от холтеровского мониторирования
Обычный электрокардиограф (ЭКГ) фиксирует и оценивает работу сердца за короткий промежуток времени. ЭКГ выявляет лишь стойкие изменения в миокарде, на которые не влияет ни общее состояние здоровья, ни физические нагрузки, ни эмоциональный фон (стрессы, волнения). Даже, если накануне у человека отмечался приступ боли или нарушения сердечного ритма, кардиограф может не показать никаких патологических изменений.
При холтеровском мониторировании электрическая активность сердца регистрируется в течение 1–3 суток, что позволяет увидеть изменения работы сердца в условиях активности пациента, а также в периоде покоя и сна. Холтер-исследование более информативно, и засекает малейшие отклонения от нормы, возникающие спонтанно и нерегулярно.
Последние модели прибора оснащены дополнительными приспособлениями для записи суточного артериального давления.
Как вести себя во время мониторинга
Несколько рекомендаций на время мониторинга:
- Во время обследования пациент должен вести обычный образ жизни, не снижая до минимума физическую нагрузку;
- Регистратор и датчики на теле нельзя мочить, то есть во время ношения аппарата необходимо полностью исключить водные процедуры;
- Не допускать механических и термических повреждений холтера;
- Нежелательно во время обследования путешествовать, летать на самолете или кататься на аттракционах;
- Обычно другие электрические приборы не влияют на работу холтеровского монитора, но всё же его лучше держать подальше от микроволновых печей, магнитов, металлодетекторов и т.д.
Кроме того, пациенту необходимо вести специальный дневник и записывать все действия, совершенные за день, с указанием времени.
Например, в дневнике следует отметить следующие действия:
- Время приёма и название всех медикаментов, принятых в течение дня;
- Время приёма пищи, стрессовых ситуаций;
- Время отхода ко сну, количество пробуждений ночью, время подъема;
В качестве физической нагрузки рекомендуются подъемы по лестнице. Например, это можно делать в собственном подъезде, поднимаясь на 5-10 этаж. Нужно указать в дневнике время начала подъема и время окончания. Если во время ношения холтера вы почувствовали какие-либо недомогания, это тоже нужно указать в дневнике.
Перечень показаний к холтеровскому исследованию:
- Отсутствие патологических изменений на традиционной ЭКГ при жалобах пациента на жгучие загрудинные боли, одышку, то есть на симптомы, указывающие на ишемию сердца.
- Симптомы, свидетельствующие об аритмии: головокружение, обмороки, ускоренное сердцебиение, перебои в работе сердца.
- Анализ эффективности лечения ишемической болезни сердца и аритмий.
- Контроль функций кардиостимулятора.
- Динамическое наблюдение за людьми из группы риска по возникновению аритмий, ишемической болезни сердца.
- Артериальная гипертония в сочетании с сердечно-сосудистой недостаточностью.
- Подготовка к оперативному вмешательству у людей с патологией миокарда.
Важно! Холтеровское мониторирование для оценки состояния сердечной мышцы рекомендовано провести лицам, перенесшим химио- или радиотерапию по поводу онкологических заболеваний.
Введение
Уважаемые коллеги!
Пособие имеет чисто практическую направленность, поэтому Вы не найдете здесь обширных рассуждений о природе электрической оси сердца и прочих явлений. Желающих погрызть теорию приглашаю на страницы многочисленных книг об ЭКГ, в Интернете в свободном доступе их достаточно.
Пособию присуща иллюстративность. Главное в изложении каждого пункта оглавления — соответствующая картинка, к которой приложено минимально возможное описание. На этом сайте маленькие картинки увеличиваются и перемещаются с помощью левой кнопки мыши! Попробуйте. (Кстати, здесь изображен аппарат ЭКГ. Хотите на таком поработать?)
В условиях рыночной медицины ЭКГ вынуждена занимать свое место среди других, более информативных методик, поэтому здесь вы не найдете «шаманства» типа «ЭКГ при алкогольном поражении сердца». Я опишу только те факты об ЭКГ, в которых уверен на 100%.
Масса электрокардиографических признаков имеет «вероятностный» характер и не является 100% доказательством патологии (включая элементарную гипертрофию миокарда ЛЖ). Поэтому кардиолог, имеющий в кабинете ультразвуковой сканер с кардиологическим датчиком, не будет «шаманить» по ЭКГ относительно Р-митрале, а просто посмотрит на митральный клапан глазом и измерит потоки крови на нем посредством ЭхоКГ.
Очень часто ЭКГ патология не выявляется во время 20-секундной записи стандартной ЭКГ покоя, а проявляет себя лишь при 24-часовой записи (холтеровском мониторировании ЭКГ). Поэтому в данном руководстве большинство иллюстраций взято из холтеровских записей.
Мне посчастливилось работать с 12-канальными холтеровскими мониторами, которые по сути представляют полноценный аппарат ЭКГ с возможностью 24-часовой записи, поэтому понятия «ЭКГ» и «ХМ (холтеровское мониторирование)» для меня очень близки, отсюда название курса.
Виды
Разработаны следующие виды мониторинга по Холтеру:
- Полномасштабный мониторинг, при котором процедура длится 1-3 суток. Прибор транслирует полученные данные специалисту с целью оперативной расшифровки результатов.
- Фрагментарный способ, когда запись производится только в моменты, когда человек чувствует боль или ощущает симптомы аритмии. При ухудшении самочувствия пациент сам нажимает кнопку пуска прибора.
Зубцы и волны ЭКГ
Предлагаю придерживаться простого правила: зубцы — острые, а волны — плавные. Какие же зубцы и волны можно обнаружить на ЭКГ?
Как видите, их всего восемь (возможное расщепление R я не считаю).
Волна P отражает сокращения предсердий.
Дельта-волна в норме не наблюдается, патогномонична для WPW.
QRST — зубцы желудочкового комплекса, весьма вариабельны. R может расщепляться на 2 зубца, например, при блокаде правой ножки в пучка Гиса в V1-V2.
Эпсилон-волна обычно наблюдается при аритмогенной кардиомиопатии правого желудочка.
Волна U — непостоянное проявление реполяризации желудочков, чаще всего выявляется в V5.
Этапы подготовки и особенности
Специальной подготовки процедура не требует.
Чтобы получить достоверные результаты исследования, пациент должен быть информирован об особенностях процедуры и правилах, которые ему необходимо выполнить.
Регистратор – это сложный электронный аппарат, поэтому недопустимо, чтобы он подвергался действию следующих факторов: воды, электрических, магнитных полей, низких и высоких температур, которые могут отрицательно сказаться на его работе.
Пациенту необходимо следить за правильным расположением электродов, и в случае отсоединения их от кожи поставить на место.
Обязательно ведение дневника, в котором фиксируются периоды физической и эмоциональной активности человека, время сна, приема пищи, лекарств, указывается характер и продолжительность жалоб (боли в груди, головокружение, одышка).
Исследование не имеет противопоказаний, не нарушает привычный образ жизни пациента, не вызывает никаких неприятных ощущений и дискомфорта.
Когда назначают холтер
В кардиологии существует огромное множество показаний, при которых могут назначить суточное мониторирование ЭКГ. Причём назначить холтер могут не только при наличии каких-либо отклонений, но и в профилактических целях.
Врач может назначить данное исследование в следующих случаях:
- Внезапные обмороки, потеря сознания без видимых причин;
- Частые головокружения;
- Слишком высокий пульс, или, наоборот, низкий;
- Жалобы на сбои в работе сердца;
- Оценка эффективности противоаритмической терапии;
- Оценка ритма сердца после установки кардиостимулятора;
- Жалобы на одышку или боли в груди;
- Идиопатическая гипертрофическая кардиомиопатия;
- Наличие различных видов аритмии, в том числе мерцательной;
- Ощущение «пропущенных ударов сердца»;
- Подозрение на стенокардию;
- Неудовлетворительные показатели электрокардиограммы;
- Хроническая сердечная недостаточность;
- Профилактический осмотр спортсменов, проверка выносливости;
- Выявление степени соответствия физических возможностей человека требованиям профессии
Холтеровское мониторирование не имеет противопоказаний, кроме острых воспалительных процессов на коже в области груди (куда крепят датчики). Метод исследования по холтеру можно проводить людям всех возрастов, в том числе беременным женщинам. Ограничений на количество исследований или интервалы между ними нет. С целью мониторинга хода лечения исследование проводится многократно.
Расшифровка результатов
Полученные данные обрабатываются компьютерной программой – дешифратором. После изучения результатов врач дает заключение, в котором указывается информация о частоте сердечных сокращений, наличии экстрасистол и аритмий, об изменениях в кровоснабжении миокарда, о реакции сердечной мышцы на нагрузку и другие параметры. Все выявленные патологии подтверждаются распечатками ЭКГ за период мониторинга.
Если вас беспокоят головокружения, ноющие боли в области сердца, одышка неясного происхождения, обращайтесь к кардиологу клиники «Заботливый Доктор», который назначит вам исследование сердца с помощью холтеровского мониторирования. Эта современная методика позволит врачу обнаружить заболевания сердца на ранних стадиях, назначить правильное лечение и предотвратить тяжелые осложнения в виде инфарктов и инсультов.
Что покажет исследование
После того, как холтер сняли — врач расшифровывает данные с помощью компьютерной программы. На мониторе создается график с кардио-показателями, которые изучает специалист. Как правило, суточная ЭКГ дает исчерпывающий отчет о сердечной деятельности. Обычно процедура расшифровки занимает около 2 часов. Можно дождаться результатов или же получить их на следующий день.
С помощью холтеровского мониторирования можно зафиксировать различные нарушения сердечного ритма, тахикардии, аритмии, экстрасистолии и т.д. Обратите внимание, что заключение холтеровского исследования – это не официальный диагноз. Для постановки диагноза потребуется консультация лечащего врача, и, возможно, дополнительные методы диагностики.
Получить более подробную информацию о суточном холтеровском исследовании можно на очном приеме у врача. Будьте здоровы!
Как проводится мониторирование
Запись ЭКГ по методу Холтера не представляет сложности. Перед началом исследования кардиолог проводит внешний осмотр больного. Затем ему на грудь прикрепляются датчики компактного портативного регистратора, после чего фиксируются лейкопластырем. В наше время подобный прибор выпускается в двух видах:
- трехканальные модели;
- двенадцатиканальные модели.
Если у пациента были случаи аллергических реакций – об этом нужно предупредить врача, проводящего исследование, поскольку иногда возможна аллергия на пластырь, которым крепятся электроды.
Само фиксирующее устройство находится на поясе больного. Нужно носить его, не снимая, на протяжении суток – только так можно получить объективные точные сведения о состоянии сердечно-сосудистой системы. Во время мониторирования следует придерживаться правил:
- не принимать душ, ванну;
- не приближаться к линиям электропередач;
- оберегать прибор от перегрева или механических повреждений;
- несколько ограничить физическую активность, чтобы не вызвать чрезмерного потоотделения;
- вести дневник самоконтроля колебаний АД.
Пациенты в ряде случаев задаются вопросом – удается ли иногда обмануть прибор? Ответ врачей однозначный – нет, это невозможно.
Лодыжечно-плечевой индекс давления – ABI
Лодыжечно-плечевой индекс – это параметр, позволяющий оценить адекватность циркуляции крови в нижних конечностях. С этой целью проводится измерение артериального давления в области плеча и лодыжки. После этого данные показатели сравниваются, в результате чего врач получает лодыжечно-плечевой индекс. Обычно, давление в области плеча и лодыжки одинаковое. Однако, если давление в области лодыжек ниже, чем в области плеча, это означает, что возможно, артерии нижних конечностей сужены.
Для определения лодыжечно-плечевого индекса врач использует обычный аппарат для измерения артериального давления или УЗИ аппарат. Однако, этот параметр не позволяет определить локализацию закупорки артерии. Лодыжечно-плечевой индекс давления отражает степень стеноза или окклюзии артерий нижних конечностей при атеросклеротической облитерации. ABI < 0,9 на обеих ногах считается положительным результатом в диагностике периферического атеросклероза.
Методы диагностики преходящей ишемии миокарда у больных ИБС
Н.В.Шестакова
Кафедра кардиологии РМА последипломного образования, Москва
В.А.Шестаков
Кафедра пропедевтики внутренних болезней московского медицинского стоматологического института
Ранняя и своевременная диагностика ишемической болезни сердца (ИБС) — важная клиническая, социальная и экономическая проблема. По американской статистике, прямые и непрямые расходы на эту группу больных составляют 14 млрд долларов в год. Раннее выявление ишемии, а также обнаружение ее у больных с бессимптомным, скрытым течением ИБС может принести больному ощутимую пользу [1]. Хорошо известно, что у довольно значительного числа пациентов, страдающих ИБС, даже при углубленном опросе ее специфических субъективных признаков (приступов стенокардии) выявить не удается или они носят атипичный характер. Выявление преходящей ишемии важно и у больных с документированной ИБС.
Для диагностики ишемии миокарда могут быть использованы различные методики: регистрация ЭКГ в покое, холтеровское ЭКГ-мониторирование, различные нагрузочные тесты (тредмил-тест и велоэргометрия — ВЭМ), фармакологические пробы, стресс-ЭхоКГ, радиоизотопные методы.
Выбор методики выявления ишемии миокарда должен определяться прежде всего клинической картиной и конкретными задачами, стоящими перед врачом [2]. Кроме того, необходимо учитывать особенности каждого конкретного метода: показания и противопоказания к его применению, преимущества и недостатки, ограничения в использовании, зависящие как от характеристик самого метода, так и от состояния больного, возможности метода в оценке характера и тяжести поражения коронарного русла и миокарда, его прогностические возможности [1,2].
Очень важно учитывать стоимость исследования, а также то, является ли в каждом конкретном случае более дорогое исследование более адекватным и информативным [2]. Объективная ценность каждого теста определяется его чувствительностью и специфичностью.
Чувствительность — это процент истинно положительных результатов при наличии ИБС; специфичность — процент истинно отрицательных результатов при отсутствии ИБС. Чувствительность и специфичность любого теста могут значительно варьировать.
ЭКГ в покое бывает нормальной примерно у половины больных со стабильной стенокардией. Неспецифические изменения конечной части желудочкового комплекса (сегмента ST и зубца T), по данным Фремингемского исследования, довольно часто встречаются в общей популяции (у 8,5% мужчин и 7,7% женщин).
Причинами ложноположительных результатов могут быть гипертрофия и дилатация левого желудочка, электролитные нарушения, нарушения ритма сердца и проводимости, прием антиаритмических препаратов, гипервентиляция и др. Большее значение имеют преходящие ишемические изменения ST — T во время приступа стенокардии у больных с документированной ИБС. Однако чувствительность и специфичность этого метода в диагностике преходящей ишемии миокарда низки.
Холтеровское ЭКГ-мониторирование используется наряду с нагрузочными тестами для выявления транзиторной ишемии миокарда. Ценность этой методики заключается в возможности выявить преходящую ишемию миокарда в условиях повседневной жизни. Критерием ишемии миокарда при холтеровском ЭКГ-мониторировании является депрессия сегмента ST ишемического типа на 1 мм и более при длительности депрессии сегмента ST не менее 1 мин и времени между отдельными эпизодами не менее 1 мин. Это так называемое правило “1x1x1” [1]. Метод особенно полезен для выявления эпизодов вазоспастической или спонтанной ишемии, а также бессимптомной ишемии миокарда. Бессимптомная ишемия миокарда нередко является плохим прогностическим признаком. Учитывая, что холтеровское мониторирование ЭКГ часто дает ложноположительные результаты у больных без стенокардии, рекомендуется использовать этот метод в качестве скринингового у пациентов с большим количеством факторов риска ИБС или с семейной предрасположенностью к ИБС [1], а также для оценки индивидуального прогноза.
В связи с тем, что возможности выявления транзиторной ишемии миокарда путем регистрации ЭКГ в покое весьма ограничены, гораздо большее значение приобретают нагрузочные тесты.
Нагрузочные тесты
Нагрузочные тесты провоцируют ишемию миокарда посредством повышения потребности миокарда в кислороде (тредмил-тест, ВЭМ, добутаминовая проба) или снижения доставки кислорода к миокарду (пробы с дипиридамолом и аденозином). Нагрузочные пробы в виде тредмил-теста или ВЭМ до сих пор являются наиболее распространенными методами исследования. Это относительно простой и недорогой метод выявления преходящей ишемии миокарда у больных с подозрением на ИБС или с установленным ее диагнозом [1,3].
Тредмил-тест по сравнению с ВЭМ имеет как преимущества, так и недостатки. Преимущество заключается прежде всего в том, что нагрузка является более физиологичной и воспринимается больными как более привычная. Кроме того, при использовании стандартного протокола Bruce возможны выполнение большей нагрузки, чем при ВЭМ, и более быстрое достижение желаемого результата [4]. Тредмил-тест часто используется в США и сравнительно редко в Европе и в России. Возможными причинами этого являются более высокая стоимость тредмила, который дороже велоэргометра в 2 — 4 раза, и его большие габариты.
Нагрузка на велоэргометре. В случае положительных результатов ВЭМ-пробы вероятность диагноза ИБС возрастает. Ценность этого нагрузочного теста при способности больного выполнить адекватную физическую нагрузку тем выше, чем выше исходная вероятность ИБС. Наиболее достоверным признаком преходящей ишемии миокарда при ВЭМ-пробе является горизонтальная или косонисходящая депрессия сегмента ST на 1 мм и более. Вероятность диагноза ИБС приближается к 90%, если во время нагрузки депрессия сегмента ST ишемического типа достигает 2 мм и более и сопровождается типичным приступом стенокардии [1]. У больных с исходно высокой вероятностью ИБС выявление ишемии миокарда более важно для оценки тяжести поражения коронарного русла и прогноза.
Положительный результат ВЭМ-пробы у таких больных сочетается с достоверно более высоким риском коронарных осложнений и летального исхода (последнего — в 3,5 — 6 раз) [5]. При подъеме сегмента ST до 1 мм на III ступени нагрузки по протоколу Bruce летальность в группе таких больных составляет менее 1% в год, а при подъеме сегмента ST более чем на 1 мм на I ступени нагрузки превышает 5% в год.
К критериям высокого риска коронарных осложнений при проведении ВЭМ-теста относят:
•депрессию сегмента ST на 2 мм и более;
•раннее появление (на I ступени нагрузки) депрессии сегмента ST на 1 мм и более;
•депрессию сегмента ST в нескольких отведениях;
•сниженную толерантность к физической нагрузке;
•подъем сегмента ST в отведениях, где нет патологического зубца Q;
•длительное сохранение депрессии или подъема сегмента ST после прекращения нагрузки (более 8 мин);
• низкую максимальную частоту сердечных сокращений (ЧСС) во время нагрузки не более 120 в 1 минуту;
•появление угрожающих жизни желудочковых аритмий;
•снижение АД или отсутствие его прироста во время нагрузки.
Ввиду относительно низкой чувствительности ВЭМ-пробы при ИБС ее отрицательный результат не исключает этого диагноза. Частота ложноположительных результатов достигает 15%. В многочисленных исследованиях сообщается о меньшей чувствительности ВЭМ и большой частоте ложноположительных результатов у женщин по сравнению с мужчинами [6]. Однако если мужчины и женщины стратифицированы в соответствии с распространенностью ИБС, результаты исследования оказываются сходными [7]. Чувствительность и специфичность тредмил-теста и ВЭМ-пробы примерно одинаковы. Выполнение нагрузки на велоэргометре представляет очевидные трудности для больных, не имеющих опыта езды на велосипеде. К преимуществам ВЭМ следует отнести возможность выполнять нагрузку как сидя, так и лежа, что необходимо иногда по протоколу исследования при решении некоторых конкретных задач. Нагрузки на велоэргометре и тредмиле — доступный и распространенный тест, однако от 20 до 40% больных не могут при необходимости их выполнить из-за ортопедических и неврологических расстройств или сосудистых заболеваний конечностей [3].
Стресс-ЭхоКГ — новый метод, широко применяемый в диагностике ИБС. В качестве нагрузки используют тредмил или велоэргометр, а также фармакологические препараты. Стресс-ЭхоКГ с использованием тредмила или велоэргометра по точности и эквивалентности конкурирует с радиоизотопными методами. Этой методикой следует воспользоваться при исходно измененной ЭКГ (признаки гипертрофии миокарда левого желудочка, нарушения внутрижелудочковой проводимости, электролитные нарушения, действие лекарственных средств и др.). В этих случаях локальные нарушения сократимости, возникающие при развитии ишемии миокарда, могут быть выявлены с помощью ЭхоКГ [4]. Нормальный ответ левого желудочка на нагрузку заключается в увеличении скорости сокращения и систолического утолщения миокарда левого желудочка. При появлении ишемии эти показатели могут меняться в различной степени.
Критериями резко положительной пробы являются:
•снижение фракции выброса до 35% и менее;
• увеличение фракции выброса при нагрузке менее чем на 5%;
•появление нарушений локальной сократимости левого желудочка на низкой ступени нагрузки или при ЧСС менее 120 в 1 минуту;
•появление нарушений сократимости в нескольких сегментах левого желудочка.
Преимущества этой пробы перед радиоизотопными методами: низкая стоимость и безопасность, наличие портативного оборудования, отсутствие облучения, быстрое получение результатов, возможность выявлять другие причины жалоб больного (боль и другие ощущения в грудной клетке, одышка, слабость). Ограничения метода: необходимость наличия хорошего ультразвукового окна, трудности в оценке базальных сегментов с максимальной дискинезией на большой нагрузке. Существенным недостатком является и то, что ЭхоКГ проводится сразу после окончания, а не на высоте нагрузки в том случае, если дискинезия выявляется после нагрузки, неясно, на какой ступени нагрузки она началась. Кроме того, для проведения исследования необходим хорошо подготовленный специалист по ультразвуковой диагностике. Чувствительность и специфичность этого теста оценивались в большом количестве исследований. По данным одного многоцентрового исследования (1150 больных), чувствительность колебалась от 74 до 97%, а специфичность — от 64 до 100% [4]. В исследовании Р. Cohn и соавт. (1987, 390 больных) чувствительность в среднем составила 80%, а специфичность — 91%.
Фармакологическая стресс-ЭхоКГ проводится с целью спровоцировать и выявить ишемию миокарда, а также определить функциональное состояние миокарда и прогноз у больного ИБС.
Показаниями для проведения стресс-ЭхоКГ являются [8]:
•отсутствие возможности выполнить тредмил-тест или нагрузку на велоэргометре;
•отсутствие возможности выполнить физическую нагрузку до необходимой мощности;
•ложноположительные результаты теста с физической нагрузкой у больных без симптомов ИБС.
Наиболее часто при проведении этого теста используются добутамин, дипиридамол, аденозин и арбутамин.
Добутамин — синтетический катехоламин, преимущественно стимулирующий b-адренорецепторы, дающий сильно выраженный положительный инотропный и в малой степени — хронотропный эффект. АД значительно не изменяется. Повышение потребности миокарда в кислороде провоцирует его ишемию при значительном сужении коронарных артерий. Возникающее при этом нарушение локальной сократимости миокарда выявляется с помощью ЭхоКГ.
Введение добутамина противопоказано при клапанных стенозах, идиопатической гипертрофической обструктивной кардиомиопатии, желудочковых тахиаритмиях, тяжелой артериальной гипертонии (АГ) [3]. Количество побочных эффектов сравнительно невелико, но у 10 — 36% больных при проведении пробы появляются аритмии [11].
Дипиридамол — коронарный вазодилататор, в большей степени расширяет неизмененные коронарные артерии, вследствие чего развивается феномен межкоронарного обкрадывания, т.е. возникающая ишемия миокарда является результатом снижения доставки кислорода к миокарду. Введение дипиридамола безопасно, побочные эффекты редки и наблюдаются в 1 — 2% случаев [3]. Противопоказаниями для введения дипиридамола являются обструктивные заболевания легких, тяжелые нарушения внутрижелудочковой проводимости, тяжелая АГ.
Аденозин, как и дипиридамол, расширяет нестенозированные коронарные артерии и увеличивает перфузию снабжаемых ими сегментов. Это приводит к выраженной неоднородности кровоснабжения миокарда и провоцирует его ишемию. Вазодилатирующий эффект проявляется быстро и быстро исчезает. Несмотря на то что введение аденозина безопасно, часто возникают различные побочные реакции (приливы, одышка, головная боль, головокружение, парастезии), которые субъективно тяжело переносятся больными.
Арбутамин — новый неселективный агонист b-адренорецепторов с умеренной a1-симпатомиметической активностью, разработан специально для проведения нагрузочных тестов и хорошо переносится [3]. Как и другие b-адреностимуляторы, повышающие потребность миокарда в кислороде, увеличивает ЧСС и сократимость миокарда. Для введения арбутамина требуется специальная система (GenESA), автоматически регулирующая дозу препарата с учетом ЧСС.
Система обеспечивает постоянный контроль ЧСС, АД, ритма сердца, ЭКГ и ЭКГ-признаков ишемии миокарда, проводит их компьютерный анализ.
Добутаминовая стресс-ЭхоКГ. В многочисленных исследованиях [2] сообщается о высокой чувствительности и специфичности этого теста. В сравнении с результатами коронароангиографии при введении добутамина в дозе 40 мкг/кг в 1 минуту чувствительность теста колебалась от 72 до 86%, специфичность — от 77 до 95%, точность — от 76 до 89%. При этом отмечается, что снижение дозы добутамина сопровождалось снижением точности исследования. Во многих исследованиях указывается, что чувствительность добутаминовой стресс-ЭхоКГ выше при многососудистом поражении, чем при однососудистом, и при степени стеноза 70% и более, чем при стенозировании сосуда на 50% и менее. Однако есть и другие данные [7]. Метаанализ 7 опубликованных исследований, в которых использовались высокие дозы добутамина у 703 больных, показывает, что добутаминовая стресс-ЭхоКГ отличается более высокой чувствительностью (75% против 63%) при однососудистом поражении. У больных с ангиографически неизмененными коронарными артериями более высокой чувствительностью в сочетании с высокой специфичностью характеризуется дипиридамоловая стресс-ЭхоКГ (соответственно 91 и 83%). Чувствительность этих двух тестов при многососудистом поражении примерно одинакова и составляет 79% при использовании дипиридамола и 81% при применении добутамина.
Добавление атропина к добутамину повышает чувствительность этого теста. Чувствительность в выявлении преходящей ишемии у больных, перенесших инфаркт миокарда, ниже. Добутаминовая стресс-ЭхоКГ используется у больных после аортокоронарного шунтирования для выявления функционального состояния шунта, ее чувствительность составляет 80% и специфичность — 90%. При прямом сравнении добутаминовой стресс-ЭхоКг и стресс-ЭхоКГ с вазодилататорами у одних и тех же больных показано, что тест более чувствителен при использовании добутамина, дипиридамола (78 и 67%) и аденозина (82 и 52%).
Дипиридамоловая стресс-ЭхоКГ — самый легкий в интерпретации среди других фармакологических тестов. Точность его сравнима с точностью добутаминовой стресс-ЭхоКГ. Безопасность и прогностическая ценность показаны в больших многоцентровых исследованиях [8]. S. Severi и соавт. (1994) отмечают, что чувствительность дипиридамоловой стресс-ЭхоКГ выше при многососудистом поражении, у больных с хорошо развитыми коллатералями и у больных со сниженной региональной перфузией миокарда. Чувствительность этого теста, по данным Р. Mazeika и соавт. (1992), широко варьирует: от 0% при однососудистом поражении до 100% при использовании чреспищеводной техники даже при однососудистом поражении. По данным S. Beckmann и cоавт. [4], она составляет в среднем 57 — 75%. Специфичность колеблется от 80 до 100%. При многососудистом поражении чувствительность достигает 79%.
Аденозиновая стресс-ЭхоКГ. Чувствительность этого теста составляет в среднем 40 — 85% и является достаточно вариабельной у больных, не перенесших инфаркт миокарда, и низкой у больных с однососудистым поражением. Специфичность аденозиновой стресс-ЭхоКГ колеблется от 87 до 100%. Сравнительно невысокая чувствительность этого теста и частое появление побочных реакций, плохо переносимых больными, хотя и не опасных, препятствуют широкому использованию этого теста.
Арбутаминовая стресс-ЭхоКГ — достаточно точный и безопасный метод для выявления ишемии миокарда, диагностики ИБС и определения прогноза у этих больных. Результаты многоцентрового исследования, в котором оценивались клиническая пригодность и безопасность использования арбутамина, показали, что чувствительность теста в выявлении ишемии миокарда достигает 71%, а в диагностике ИБС — 82%; специфичность составляет соответственно 100 и 50%. В исследовании Cohen и соавт., выполненном у 143 больных, чувствительность данного теста в провокации ишемии миокарда составляет 76%, в диагностике ИБС — 84%, а его специфичность достигает 96% [9].
Кроме того, в некоторых работах было продемонстрировано, что арбутамин по своим фармакологическим свойствам, влиянию на гемодинамику и переносимость потенциально лучше, чем добутамин, дипиридамол и аденозин [7]. Однако стоимость системы, используемой для его введения и оценки результатов, значительно выше, чем стоимость других фармакологических стресс-тестов. Тем не менее в некоторых странах Европы этот новый метод высоко ценится и является практически единственным официально принятым стресс-ЭхоКГ- тестом.
Радионуклидные стресс-тесты. Перфузионная сцинтиграфия миокарда с таллием-201 или технецием-99 m позволяет выявлять дефекты их накопления в миокарде. Возможности метода существенно увеличиваются при сочетании перфузионной сцинтиграфии с физической или фармакологической нагрузкой. Необходимость в проведении этого исследования возникает, если больной не может выполнить пробу с физической нагрузкой, проба не доведена до диагностических критериев или результаты ее сомнительны, невозможно выполнить стресс-ЭхоКГ или ее проведение не дает желаемого результата (например, плохая визуализация боковой стенки левого желудочка при ЭхоКГ). Сравнивая перфузионную сцинтиграфию с таллием-201 или технецием-99 m со стресс-ЭхоКГ, следует прежде всего отметить высокую стоимость исследования, прежде всего из-за необходимости наличия специальной лаборатории и дорогого оборудования [3]. Poldermans и соавт. (1993) приводят данные о сравнительной стоимости дипиридамол-таллиевой-201 перфузионной сцинтиграфии и добутаминовой стресс-ЭхоКГ: соответственно 530 и 185 долларов США. Кроме того, исследование сопряжено с облучением и большими затратами времени. Ложноположительные результаты снижают диагностическую ценность метода. Наиболее частые их причины: ожирение, приводящее к плохому качеству изображения; большие молочные железы и высокое стояние диафрагмы, способствующие появлению артефактов наложения. Кроме того, при перфузионной сцинтиграфии хуже визуализируется задняя стенка левого желудочка. Но метод имеет и несомненные преимущества: автоматизация процесса, возможность количественной оценки полученных результатов и определение локализации поражения. При сочетании перфузионной сцинтиграфии миокарда с таллием-201 и нагрузки на велоэргометре или тредмиле появление дефекта накопления во время нагрузки свидетельствует о наличии преходящей ишемии миокарда. Сочетание перфузионной сцинтиграфии миокарда с фармакологической нагрузкой (дипиридамол или аденозин) приводит к выраженной негомогенности поглощения таллия и последующему его перераспределению, что также является признаком преходящей ишемии миокарда.
Критериями резко положительной пробы, сопряженной с высоким риском осложнений, и в том, и в другом случае считают:
•появление дефектов накопления на фоне низкой нагрузки или при ЧСС менее 120 в 1 минуту;
•множественные дефекты накопления;
•повышенное накопление таллия миокардом.
Сравнительные данные диагностической ценности стресс-ЭхоКГ и перфузионной нагрузочной сцинтиграфии миокарда с таллием-201 или технецием-99 m, основанные на результатах семи независимых исследований (390 пациентов), в которых для провокации ишемии миокарда использовались тредмил-тест или ВЭМ-проба, показывают, что чувствительность нагрузочных тестов составила в среднем соответственно 80 и 84%. При этом чувствительность нагрузочной перфузионной сцинтиграфии оказалась выше при однососудистом поражении (80 против 69%), но специфичность оказалась выше при проведении стресс-ЭхоКГ (соответственно 91 и 83%) [2].
Добутаминовая стресс-ЭхоКГ и добутаминовая перфузионная сцинтиграфия сравнивались в четырех исследованиях у 318 больных. Чувствительность этих методов в распознавании ишемии миокарда была сравнимой (76 и 81%). При этом выявлена более высокая чувствительность обоих методов при однососудистом поражении (83 и 85%), чем при многососудистом (68 и 76%). Специфичность добутаминовой ЭхоКГ (85%) была выше, чем при нагрузочной перфузионной сцинтиграфии (71%) [2].
Стресс-ЭхоКГ и перфузионная сцинтиграфия миокарда с вазодилататорами (дипиридамол или аденозин) сравнивались в пяти исследованиях у 222 больных. Показано, что перфузионная сцинтиграфия миокарда превосходит по результатам стресс-ЭхоКГ. Ее чувствительность выше, чем чувствительность стресс-ЭхоКГ и составляет соответственно 90 и 66%, а специфичность — 79 и 91%. Результаты сравнительной оценки приведены в таблице. Т. Marwick и соавт. (1993) сообщают, что чувствительность этих тестов зависит от тяжести поражения коронарного русла. По их данным, чувствительность перфузионной сцинтиграфии с вазодилататорами при однососудистом поражении выше (81%), чем чувствительность ЭхоКГ с вазодилататорами (52%). Чувствительность при многососудистом поражении возрастает и составляет соответственно 93 и 64%.
Только в двух работах (Т. Marwick и соавт., 1993; М. Takeuchi и соавт., 1993) сравниваются данные добутаминовой стресс-ЭхоКГ и перфузионной сцинтиграфии миокарда с вазодилататорами. Показано, что оба теста имеют примерно одинаковую чувствительность (85 — 86 и 85 — 89%). Однако специфичность добутаминовой стресс-ЭхоКГ выше (93 — 85 и 82 — 71%). Основываясь на этих результатах, авторы предполагают, что в будущем использование добутаминовой стресс-ЭхоКГ расширится.
Оценка степени выраженности ИБС с помощью добутаминовой стресс-ЭхоКГ и перфузионной сцинтиграфии с добутамином проводились в двух центрах. Senior и соавт. (1997) выявили признаки многососудистого поражения в 70% случаев при стресс-ЭхоКГ и в 77% — при перфузионной сцинтиграфии. Специфичность полученных результатов составила соответственно 90 и 94%. Т. Marwick и соавт. (1993) обследовали больных, перенесших острый инфаркт миокарда. Признаки многососудистого поражения с помощью стресс-ЭхоКГ были выявлены у 18% больных, а с помощью перфузионной нагрузочной сцинтиграфии миокарда — у 34% больных. Возможности каждого из тестов сравнивались с результатами коронароангиографии. Результаты стресс ЭхоКГ и перфузионной сцинтиграфии коррелировали с данными ангиографии (коэффициенты корреляции соответственно 0,45 и 0,35). Эти данные показывают, что стресс-ЭхоКГ и перфузионная сцинтиграфия достаточно точны в плане распознавания многососудистого поражения. Основываясь на полученных результатах, авторы предлагают проводить добутаминовую стресс-ЭхоКГ больным с подозрением на ИБС или с документированной ИБС в следующих случаях:
• при невозможности выполнения нагрузки;
•при наличии противопоказаний к использованию вазодилататоров;
•если другие исследования представляют повышенную опасность для больного;
•если неясна степень коронарного стеноза;
•при наличии сопутствующей гипертрофии левого желудочка или блокады левой ножки пучка Гиса;
•для оценки эффективности антиангинальной терапии.
Во всех этих случаях стресс-ЭхоКГ более специфична, чем перфузионная сцинтиграфия.
Таким образом, методы диагностики преходящей ишемии миокарда многочисленны. Определяя объективную ценность того или иного метода, необходимо ориентироваться на его чувствительность и специфичность. У разных методов они различаются. Не менее важен учет стоимости исследования. Однако низкая стоимость метода не должна быть определяющим аргументом при его выборе. С учетом конкретных особенностей методов, в том числе и их диагностической ценности, а также исходя из практической целесообразности, следует начинать обследование с более простых методов (ВЭМ, суточное ЭКГ-мониторирование). Если они не могут быть выполнены или не решают поставленных задач, необходимо проведение стресс-ЭхоКГ. И лишь в том случае, если и это исследование не решает проблему, целесообразно использовать нагрузочную перфузионную сцинтиграфию миокарда с таллием-201 или технецием-99 m.
Литература:
1. Gottlieb SO. Diagnostic procedures for myocardial ischaemia. Eur Heart J 1996;17 (suppl G):53-8.
2. Geleijnse ML, Salustri A, Marwickt TH, et al. Should the diagnosis of coronary artery disease be based on the evalution of myocardial function or perfusion? Eur Heart J 1997;18 (suppl D):68-7.
3. Elhendy A, Geleijnse ML, Roelandt JRTC, et al. Dobutamine without transient wall motion abnormalities: Less severe ischemia or less severe stress? J AM Coll Cardial 1996;27:323-9.
4. Beckmanns, Scharti M, Boksch W, et al. Diagnosis of coronary artery disease and viable myocardium by stress echocardiography. Diagnostic accuracy of different stress modalities. Eur Heart J. 1995; 16 (suppl J): 10-8.
5. Scharte M, Beckmann S, Bocksch W, et al. Stress echocardiography in special groups: in women, in left bundle branch block, in hypertension and after heart transplantation. Eur Heart J 1997;18(suppl D): 63-7.
6. Proceedings of an W.H.L.B.J. Conference: Exercise ECG testing with and without radionuclide studies. Jn Cardiovascular Health and Disease in women. Greenwich, CT, Le Jacg Communications, inc 1993: 74.
7. Picano E, Ostojic M, Sicari R et al. Dipyridamole stress echocardiography: state of the art 1996. Eur Heart J 1997;18 (suppl D):16-23.
8. Afridi J, Kleiman N S, Rainzer AE, et al. Dobutamine echocardiography in myocardial hibernation. Circulation 1995;91:663-70.
9. Ketteler T, Krahwinkel W, Wolfertz J, et al, Arbutamine stress echocardiography. Eur Heart J 1997;18 (suppl D):24-30.
Опубликовано с разрешения администрации Русского Медицинского Журнала.