В крови присутствуют клетки разных типов. Одними из них являются моноциты. Это крупные клетки, которые буквально поглощают бактерии, поврежденные структуры собственного организма и уничтожают их. Повышение уровня моноцитов – нормальная реакция организма в момент протекания инфекционной болезни, воспалительных процессов. Но нередко превышение моноцитов может говорить и о патологии. Для достоверного установления причины необходимо провести соответствующую диагностику.
Что такое моноциты и как они образуются?
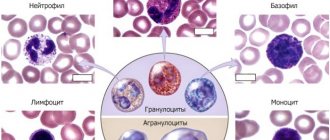
Моноциты – это разновидность агранулоцитарных лейкоцитов (белых кровяных клеток). Это самый крупный элемент периферического кровотока – его диаметр составляет 18-20 мкм. Клетка овальной формы содержит одно эксцентрично расположенное полиморфное бобовидное ядро. Интенсивная окраска ядра позволяет отличить моноцит от лимфоцита, что крайне важно при лабораторной оценке показателей крови.
В здоровом организме моноциты составляют от 3 до 11% от всех белых кровяных клеток. В большом количестве эти элементы встречаются и в других тканях:
- печень;
- селезенка;
- костный мозг;
- лимфатические узлы.
Моноциты синтезируются в костном мозге, где на их рост и развитие оказывают влияние следующие вещества:
- Глюкокортикостероиды тормозят выработку моноцитов.
- Факторы роста клеток (ГМ-КСФ и М-КСФ) активизируют развитие моноцитов.
Из костного мозга моноциты проникают в кровеносное русло, где задерживаются на 2-3 дня. Спустя указанный срок клетки или гибнут путем традиционного апоптоза (запрограммированной природой гибели клеток), или переходят на новый уровень – превращаются в макрофаги. Усовершенствованные клетки выходят из кровеносного русла и попадают в ткани, где и остаются на протяжении 1-2 месяцев.
Когда моноцитоз не опасен
Неопасное умеренное повышение моноцитов может возникнуть на фоне снижения лимфоцитов и эозинофилов. Подобные ситуации возможны при выраженной аллергической реакции, в начальной стадии детских вирусных острых инфекций (коклюш, скарлатина, ветряная оспа, корь).
Аллергическая реакция на коже сопровождается моноцитозом
Происходит значительная гибель других иммунных клеток. Поэтому организм больше вырабатывает фагоциты в компенсаторных целях, чтобы закрыть брешь в защите.
Через 2–3 дня при неосложненном течении заболевания восстанавливается необходимый уровень эозинофилов и лимфоцитов. Повышенные моноциты в период выздоровления даже рассматриваются как положительный прогностический признак.
Моноциты и макрофаги: в чем разница?
В 70-х годах прошлого века считалось, что все моноциты рано или поздно переходят в макрофаги, и иных источников «профессиональных дворников» в тканях человеческого организма нет. В 2008 году и позже были проведены новые исследования, которые показали: макрофаги неоднородны. Часть из них действительно происходит из моноцитов, тогда как другие возникают из других-клеток предшественников еще на этапе внутриутробного развития.
Превращение одних клеток в другие идет по запрограммированной схеме. Выходя из кровотока в ткани, моноциты начинают расти, в них увеличивается содержание внутренних структур – митохондрий и лизосом. Такие перестройки позволяют моноцитарным макрофагам максимально эффективно выполнять свои функции.
Биологическая роль моноцитов
Моноциты – это самые крупные фагоциты нашего тела. Они выполняют в организме следующие функции:
- Фагоцитоз. Моноциты и макрофаги обладают способностью распознавать и захватывать (поглощать, фагоцитировать) чужеродные элементы, в том числе опасные белки, вирусы, бактерии.
- Участие в формировании специфического иммунитета и защита организма от опасных бактерий, вирусов, грибов за счет выработки цитотоксинов, интерферона и других веществ.
- Участие в развитии аллергических реакций. Моноциты синтезируют некоторые элементы системы комплимента, благодаря чему осуществляется распознавание антигенов (чужеродных белков).
- Противоопухолевая защита (обеспечивается синтезом фактора некроза опухоли и иными механизмами).
- Участие в регуляции кроветворения и свертывании крови за счет выработки определенных веществ.
Моноциты наряду с нейтрофилами относятся к профессиональным фагоцитам, однако имеют отличительные признаки:
- Только моноциты и их особая форма (макрофаги) после поглощения чужеродного агента не гибнут сразу, а продолжают выполнять свою непосредственную задачу. Поражение в битве с опасными веществами происходит крайне редко.
- Моноциты живут значительно дольше, чем нейтрофилы.
- Моноциты эффективнее против вирусов, тогда как нейтрофилы занимаются в основном бактериями.
- За счет того, что моноциты не разрушаются после столкновения с чужеродными веществами, в местах их скопления не образуется гной.
- Моноциты и макрофаги способны накапливаться в очагах хронического воспаления.
Определение уровня моноцитов в крови
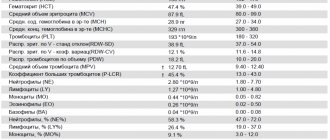
Общее количество моноцитов отображается в составе лейкоцитарной формулы и входит в общий анализ крови (ОАК). Материал для исследования берется из пальца или из вены. Подсчет клеток крови ведется вручную лаборантом или же с помощью специальных аппаратов. Результаты выдаются на бланке, где обязательно указываются нормы, принятые для конкретной лаборатории. Различные подходы к определению числа моноцитов могут приводить к разночтениям, поэтому обязательно нужно учитывать, где и как был взят анализ, а также каким способом был проведен подсчет кровяных клеток.
Вторичная нейтропения
Вторичная нейтропения чаще всего развивается вследствие:
- Приема определенных препаратов (антибиотики, антигистаминные средства, жаропонижающие, барбитураты, анальгетики);
- Развития инфекций;
- Иммунных реакций;
- Инфильтрации костного мозга.
Вторичная нейтропения провоцирует патологии:
- Печени, селезенки, почек;
- Поджелудочной железы, щитовидки;
- Апластическая анемия;
- Мегалобластная анемия;
- Миелодиспластические расстройства;
- Миелофиброз, лейкоз;
- Сепсис, ВИЧ, синдром Фелти;
- Резус-конфликтная нейтропения;
- Лимфопролиферативные заболевания и т.д.
В случае с вторичной нейтропенией лечить нужно не «анализ» крови, а пациента с конкретными симптоматическими проявлениями.
Первичную и вторичную нейтропению стоит различать, так как в первом случае понижение уровня нейтрофилов – это единственное проявление, тогда как вторичные развиваются на основе инфекций, системных аутоиммунных патологий и онко неоплазий.
Нормальное значение моноцитов у детей и взрослых
При аппаратной расшифровке моноциты обозначаются MON, при ручной их название не меняется. Норма моноцитов в зависимости от возраста человека представлена в таблице:
| Возраст | Норма моноцитов, % |
| 1-15 дней | 5-15 |
| 15 дней – 1 год | 4-10 |
| 1-2 года | 3-10 |
| 2-15 лет | 3-9 |
| Старше 15 лет | 3-11 |
Нормальное значение моноцитов у женщин и мужчин не отличается. Уровень этих кровяных клеток не зависит от пола. У женщин количество моноцитов несколько увеличивается во время беременности, но остается в пределах физиологической нормы.
В клинической практике имеет значение не только процентное, но и абсолютное содержание моноцитов в литре крови. Норма для взрослых и детей следующая:
- До 12 лет – 0,05-1,1*109/л.
- После 12 лет – 0,04-0,08*109/л.
Причины увеличения моноцитов в крови
Повышение моноцитов выше порогового значения для каждой возрастной группы носит название моноцитоз. Выделяют две формы этого состояния:
- Абсолютный моноцитоз – это явление, когда отмечается изолированный рост моноцитов в крови, и их концентрация превышает 0,8*109/л для взрослых и 1,1*109/л для детей до 12 лет. Подобное состояние регистрируется при некоторых заболеваниях, провоцирующих специфическую выработку профессиональных фагоцитов.
- Относительный моноцитоз – явление, при котором абсолютное количество моноцитов остается в пределах нормы, но повышается их процентное соотношение в кровеносном русле. Такое состояние возникает при одновременном снижении уровня других лейкоцитов.
На практике абсолютный моноцитоз является более тревожным признаком, поскольку обычно свидетельствует о серьезных неполадках в организме взрослого или ребенка. Относительное повышение моноцитов зачастую носит транзиторный характер.
О чем говорит избыток моноцитов? Прежде всего о том, что в организме запустились реакции фагоцитоза, и идет активная борьба с чужеродными захватчиками. Причиной моноцитоза могут быть такие состояния:
Физиологические причины моноцитоза
У всех здоровых людей моноциты незначительно повышаются в первые два часа после приема пищи. Именно по этой причине врачи рекомендуют сдавать кровь исключительно утром и натощак. До недавнего времени это не было строгим правилом, и общий анализ крови с определением лейкоцитарной формулы разрешалось делать в любое время суток. Действительно, повышение моноцитов после еды не столь значительно и обычно не превышает верхнего порога, однако риск неправильной трактовки результата все же остается. С внедрением в практику аппаратов для автоматической расшифровки крови, чувствительных к малейшим изменениям клеточного состава, правила сдачи анализа были пересмотрены. Сегодня врачи всех специальностей настаивают, чтобы ОАК сдавался натощак в утренние часы.
Высокие моноциты у женщин встречаются в некоторых особых ситуациях:
Менструация
В первые дни цикла у здоровых женщин отмечается некоторое увлечение концентрации моноцитов в крови и макрофагов в тканях. Объясняется это довольно просто – именно в этот период идет активное отторжение эндометрия, и «профессиональные дворники» устремляются в очаг – исполнять свои непосредственные обязанности. Рост моноцитов отмечается на пике менструации, то есть в дни максимально обильных выделений. После завершения ежемесячного кровотечения уровень клеток-фагоцитов приходит в норму.
Важно! Хотя количество моноцитов во время менструации обычно не выходит за пределы нормы, врачи не рекомендуют сдавать общий анализ крови до окончания ежемесячных выделений.
Беременность
Перестройка иммунной системы во время беременности приводит к тому, что в первом триместре отмечается низкий уровень моноцитов, но далее картина меняется. Максимальная концентрация кровяных клеток регистрируется в третьем триместре и перед родами. Количество моноцитов обычно не выходит за пределы возрастной нормы.
Патологические причины моноцитоза
Состояния, при которых моноциты повышены настолько, что определяются в общем анализе крови как выходящие за пределы нормы, считаются патологическими и требуют обязательной консультации врача.
Острые инфекционные заболевания
Рост профессиональных фагоцитов отмечается при различных инфекционных заболеваниях. В общем анализе крови относительное число моноцитов при ОРВИ незначительно превышает пороговые значения, принятые для каждого возраста. Но если при бактериальном поражении идет увеличение нейтрофилов, то в случае атаки вирусов в бой вступают моноциты. Высокая концентрация этих кровяных элементов регистрируется с первых дней болезни и сохраняется до полного выздоровления.
- После стихания всех симптомов моноциты остаются высокими еще в течение 2-4 недель.
- Если повышенное содержание моноцитов регистрируется на протяжении 6-8 недель и более, следует искать источник хронической инфекции.
При обычной респираторной инфекции (простуде) уровень моноцитов растет незначительно и обычно находится на верхней границе нормы или немного выходит за ее пределы (0,09-1,5*109/л). Резкий скачок моноцитов (до 30-50*109/л и более) наблюдается при онкогематологических заболеваниях.
Повышение моноцитов у ребенка чаще всего связывают с такими инфекционными процессами:
Инфекционный мононуклеоз
Заболевание, вызванное герпесоподобным вирусом Эпштейна-Барра, встречается преимущественно у детей дошкольного возраста. Распространенность инфекции такова, что к подростковому периоду ее переносят практически все. У взрослых почти не встречается в связи с особенностями реагирования иммунной системы.
Симптомы:
- Острое начало с повышением температуры до 38-40 °C, ознобом.
- Признаки поражения верхних дыхательных путей: насморк, заложенность носа, боль в горле.
- Практически безболезненное увеличение затылочных и подчелюстных лимфоузлов.
- Сыпь на коже.
- Увеличение печени и селезенки.
Лихорадка при инфекционном мононуклеозе сохраняется длительное время, до месяца (с периодами улучшения состояния), что отличает эту патологию от других ОРВИ. В общем анализе крове повышены и моноциты, и лимфоциты. Диагноз ставится на основании типичной клинической картины, но может быть проведен тест на определение специфических антител. Терапия направлена на снятие симптомов болезни. Прицельное противовирусное лечение не проводится.
Другие детские инфекции
Одновременный рост моноцитов и лимфоцитов отмечается при многих инфекционных заболеваниях, которые встречаются преимущественно в детском возрасте и почти не выявляются у взрослых:
- корь;
- краснуха;
- коклюш;
- эпидемический паротит и др.
При этих заболеваниях моноцитоз отмечается в случае затяжного течения патологии.
У взрослых выявляются другие причины увеличения количества моноцитов в крови:
Туберкулез
Тяжелое инфекционное заболевание, поражающее легкие, кости, мочеполовые органы, кожу. Заподозрить наличие этой патологии можно по определенным признакам:
- Длительно сохраняющаяся беспричинная лихорадка.
- Немотивированное снижение веса.
- Затяжной кашель (при туберкулезе легких).
- Вялость, апатия, повышенная утомляемость.
Выявить туберкулез легких у взрослых помогает ежегодная флюорография (у детей – реакция Манту). Подтвердить диагноз помогает рентгенография грудной клетки. Для обнаружения туберкулеза иной локализации проводятся специфические исследования. В крови, кроме повышения уровня моноцитов, отмечается снижение лейкоцитов, эритроцитов и гемоглобина.
Привести к моноцитозу у взрослых могут и другие инфекции:
- бруцеллез;
- сифилис;
- саркоидоз;
- цитомегаловирусная инфекция;
- брюшной тиф и др.
Рост моноцитов наблюдается при затяжном течении болезни.
Паразитарная инвазия
Активизация моноцитов в периферической крови отмечается при заражении гельминтами. Это могут быть как привычные для умеренного климата описторхи, бычий или свиной цепень, острицы и аскариды, так и экзотические паразиты. При поражении кишечника возникают такие симптомы:
- Боль в животе различной локализации.
- Срыв стула (чаще по типу диареи).
- Немотивированное снижение веса на фоне усиленного аппетита.
- Кожная аллергическая реакция по типу крапивницы.
Вместе с моноцитами в крови зараженного гельминтами человека регистрируется повышение эозинофилов – гранулоцитарных лейкоцитов, отвечающих за аллергическую реакцию. Для выявления паразитов берется кал на анализ, делаются бактериологические посевы, проводятся иммунологические тесты. Лечение включает прием противопаразитарных препаратов в зависимости от обнаруженного источника проблемы.
Хронические инфекционно-воспалительные процессы
Практически любая вялотекущая инфекция, длительное время существующая в организме человека, приводит к повышению уровня моноцитов в крови и скоплению макрофагов в тканях. Специфические симптомы в этой ситуации выделить сложно, поскольку они будут зависеть от формы патологии и локализации очага.
Это может быть инфекция легких или горла, сердечной мышцы или костной ткани, почек и желчного пузыря, органов таза. Такая патология проявляется постоянной или периодически возникающей болью в проекции пораженного органа, повышенной утомляемостью, вялостью. Лихорадка не характерна. После выявления причины подбирается оптимальная терапия, и со стиханием патологического процесса уровень моноцитов приходит в норму.
Аутоиммунные заболевания
Под этим термином понимают такие состояния, при которых иммунная система человека воспринимает собственные ткани как чужие и начинает уничтожать их. В этот момент в дело вступают моноциты и макрофаги – профессиональные фагоциты, хорошо обученные солдаты и дворники, задача которых – избавиться от подозрительного очага. Вот только при аутоиммунной патологии этим очагом становятся собственные суставы, почки, клапаны сердца, кожа и другие органы, со стороны которых и отмечается появление всех симптомов патологии.
Самые распространенные аутоиммунные процессы:
- Диффузный токсический зоб – поражение щитовидной железы, при котором происходит усиленная выработка тиреоидных гормонов.
- Ревматоидный артрит – патология, сопровождающаяся разрушением мелких суставов.
- Системная красная волчанка – состояние, при котором поражаются клетки кожи, мелкие суставы, клапаны сердца, почки.
- Системная склеродермия – болезнь, захватывающая кожу и распространяющаяся на внутренние органы.
- Сахарный диабет I типа – состояние, при котором нарушен обмен глюкозы, а также страдают другие звенья метаболизма.
Рост моноцитов в крови при этой патологии является лишь одним из симптомов системного поражения, но не выступает ведущим клиническим признаком. Для выяснения причины моноцитоза требуется пройти дополнительные тесты с учетом предполагаемого диагноза.
Онкогематологическая патология
Внезапное увеличение моноцитов в крови всегда пугает, поскольку может свидетельствовать о развитии злокачественных опухолей крови. Это тяжелые состояния, требующие серьезного подхода к лечению и далеко не всегда заканчивающиеся благополучно. Если моноцитоз никак нельзя связать с инфекционными заболеваниями или аутоиммунной патологией, следует показаться онкогематологу.
Заболевания крови, приводящие к моноцитозу:
- Острый моноцитарный и миеломоноцитарный лейкоз. Вариант лейкоза, при котором в костном мозге и крови выявляются предшественники моноцитов. Обнаруживается преимущественно у детей до 2 лет. Сопровождается признаками анемии, кровотечениями, частыми инфекционными заболеваниями. Отмечаются боли в костях и суставах. Отличается неблагоприятным прогнозом.
- Миеломная болезнь. Выявляется преимущественно в возрасте после 60 лет. Характеризуется появлением болей в костях, патологическими переломами и кровотечениями, резким снижением иммунитета.
Количество моноцитов при онкогематологических заболеваниях будет значительно выше нормы (до 30-50*109/л и выше), и это позволяет отличить моноцитоз при злокачественных опухолях от подобного симптома при острых и хронических инфекциях. В последнем случае концентрация моноцитов поднимается незначительно, тогда как при лейкозах и миеломной болезни идет резкий скачок агранулоцитов.
Другие злокачественнные новообразования
При росте моноцитов в крови следует обратить внимание на лимфогранулематоз (болезнь Ходжкина). Патология сопровождается лихорадкой, увеличением нескольких групп лимфатических узлов и появлением очаговой симптоматики со стороны различных органов. Возможно поражение спинного мозга. Для подтверждения диагноза проводится пункция измененных лимфоузлов с гистологическим исследованием материала.
Повышение моноцитов отмечается и при других злокачественных опухолях различной локализации. Для выявления причины подобных изменений требуется прицельная диагностика.
Отравление химическими веществами
Редкая причина моноцитоза, возникающая в следующих ситуациях:
- Отравление тетрахлорэтаном происходит при вдыхании паров вещества, попадании его внутрь через рот или кожу. Сопровождается раздражением слизистых оболочек, головной болью, желтухой. В перспективе может привести к поражению печени и коме.
- Отравление фосфором возникает при контакте с зараженным паром или пылью, при случайном приеме внутрь. При остром отравлении наблюдается срыв стула, боли в животе. Без лечения смерть наступает в результате поражения почек, печени и нервной системы.
Моноцитоз при отравлении является только одним из симптомов патологии и идет в комплексе с другими клиническими и лабораторными признаками.
Диагностика
Диагностика может быть плановой, внеплановой (при наличии специфической симптоматики), а также может проводиться при наличии каких-либо подозрений у лечащего врача (необычные или часто повторяющиеся инфекции).
Плановое исследование крови у детей до 1 года проводится 1 раз в 3 месяца, после года – 1 раз в 6 месяцев (включая взрослых).
Если диагностика засвидетельствовала понижение нейтрофилов в крови, дополнительно должно быть назначено:
- Скрининговое исследование нейтропении;
- Дифференциация нейтропении с другими патологиями;
- Уточнение формы нейтропении;
- Исследование механизмов развития данного состояния у пациента.
Далее проводится оценка динамики показателей лейкоцитарной формулы (после перенесенных инфекций, между ними, после выздоровления), включая СОЭ (скорость оседания эритроцитов), цветовой показатель и т.д.
Определение причины нейтропении может включать такие диагностические манипуляции:
- Визуальный осмотр.
- Физикальный осмотр (оценка состояния всех слизистых оболочек).
- Рентгенографию.
- КТ, ЭКГ, УЗИ, МРТ.
- Лабораторные исследования крови (общий анализ, биохимический), мочи.
- Культуральный посев (на определение вида бактерий и грибков).
- Биопсию.
- Исследования костного мозга (для определения причины специфической нейтропении, при лейкемии, апластической анемии, миелофиброзе).
В случае тяжелой нейтропении в острой форме — комплексная диагностика должна быть выполнена максимально оперативно.
Если рассматривается врожденная патология, диагностика включает молекулярно-генетическое исследование нейтропении.
По одному анализу крови, который показал низкий уровень гранулоцитов, невозможно поставить окончательный диагноза. Так как это единственные клетки крови, концентрация которых может меняться ежедневно, ввиду короткой «жизни» в кровяном русле (6-8 часов).
Для точного подтверждения состояния пациента, анализ крови нужно повторить с небольшим интервалом времени (время сдачи анализов устанавливает врач).
Причины снижения моноцитов в крови
Моноцитопения – это снижение моноцитов в крови ниже порогового значения. Подобный симптом встречается при таких состояниях:
- Гнойные бактериальные инфекции.
- Апластическая анемия.
- Онкогематологические заболевания (поздние стадии).
- Прием некоторых лекарственных средств.
Пониженные моноциты встречаются несколько реже, чем увеличение их количества в периферической крови, и зачастую этот симптом связан с тяжелыми заболеваниями и состояниями.
Гнойные бактериальные инфекции
Под этим термином понимают заболевания, при которых происходит внедрение гноеродных бактерий и развитие воспаления. Речь идет обычно о стрептококковой и стафилококковой инфекции. Среди самых распространенных гнойных заболеваний стоит выделить:
- Инфекции кожи: фурункул, карбункул, флегмона.
- Поражение костей: остеомиелит.
- Бактериальная пневмония.
- Сепсис – попадание болезнетворных бактерий в кровь с одновременным снижением общей реактивности организма.
Некоторые гнойные инфекции имеют тенденцию к саморазрушению, другие требуют обязательного врачебного вмешательства. В анализе крови, помимо моноцитопении, отмечается увеличение концентрации нейтрофильных лейкоцитов – клеток, отвечающих за быструю атаку в очаге гнойного воспаления.
Апластическая анемия
Низкие моноциты у взрослых могут встречаться при разных формах анемии – состояния, при котором выявляется нехватка эритроцитов и гемоглобина. Но если железодефицитная и иные варианты этой патологии хорошо поддаются терапии, то апластическая анемия заслуживает особого внимания. При этой патологии происходит резкое торможение или полное прекращение роста и созревания всех кровяных клеток в костном мозге, и моноциты не являются исключением.
Симптомы апластической анемии:
- Анемический синдром: головокружение, упадок сил, слабость, тахикардия, бледность кожи.
- Кровотечения различной локализации.
- Снижение иммунитета и инфекционные осложнения.
Апластическая анемия – это тяжелое расстройство кроветворения. Без лечения больные погибают за несколько месяцев. Терапия предполагает устранение причины анемии, прием гормонов и цитостатиков. Хороший эффект дает пересадка костного мозга.
Онкогематологические заболевания
В поздних стадиях лейкоза отмечается угнетение всех ростков кроветворения и развитие панцитопении. Страдают не только моноциты, но и другие клетки крови. Отмечается значительное снижение иммунитета, развитие тяжелых инфекционных заболеваний. Возникают беспричинные кровотечения. Трансплантация костного мозга является оптимальным вариантом лечения в этой ситуации, и чем раньше будет сделана операция, тем больше шансов на благоприятный исход.
Прием лекарственных препаратов
Некоторые медикаменты (кортикостероиды, цитостатики) угнетают работу костного мозга и приводят к снижению концентрации всех клеток крови (панцитопении). При своевременном оказании помощи и отмене лекарственного препарата функция костного мозга восстанавливается.
Моноциты – это не просто профессиональные фагоциты, дворники нашего организма, безжалостные убийцы вирусов и иных опасных элементов. Эти белые кровяные клетки являются маркером состояния здоровья наряду с другими показателями общего анализа крови. При повышении или снижении уровня моноцитов следует обязательно показаться врачу и пройти обследование для поиска причины такого состояния. Выставление диагноза и подбор схемы терапии проводится с учетом не только лабораторных данных, но и клинической картины выявленного заболевания.
Автор:
Селезнева Валентина Анатольевна врач-терапевт
Симптомы моноцитоза
Достоверно определить повышенное содержание моноцитов можно только по результату проведенного анализа крови. При этом нарушение проявляет себя и определенными симптомами:
- апатия, снижение или отсутствие аппетита;
- потеря веса без конкретной причины;
- высокая утомляемость, общая слабость организма без объективной причины;
- депрессия;
- высокий уровень тревожности, вплоть до панических состояний;
- эмоциональное перевозбуждение без конкретной причины;
- неприятие мяса, отвращение к нему (возникает внезапно);
- вздутие живота;
- запоры;
- диарея;
- выделение с калом больших объемов слизи;
- сухой кашель, который наблюдается длительное время (бывает с кровяными выделениями);
- боль в мышцах, в области спины;
- болевые ощущения в ногах;
- сыпь на кожи;
- сыпь в области половых органов.