В отдел Телемедицины Научного Центра Сердечно-Сосудистой хирургии им. А.Н. Бакулева поступила выписка пациентку К. 58 лет из Ижевска с диагнозом:
Атеросклероз аорты, аортального клапана; критический аортальный стеноз (максимальный градиент — 100мм.рт.ст.) с регургитацией 2 степени; кальциноз 2-3 степеней; относительная недостаточность митрального клапана 1-2 степеней, недостаточность трикуспидального клапана 1 степени; атриомегалия; лёгочная гипертензия; расширение восходящего отдела аорты; постоянная форма фибрилляции предсердий (нормо- тахисистолическая форма); синкопальные состояния в анамнезе; хроническая сердечная недостаточность 2а степени, 3 функциональный класс; ишемическая болезнь сердца; стабильная стенокардия напряжения 3-2 степеней; гипертоническая болезнь 3 стадия, 3 степень, риск 4; энцефалопатия смешанного генеза, умеренная вестибулопатия, цефалгический синдром; желчнокаменная болезнь; хронический калькулезный холецистит, стадия ремиссии.
Обследование по месту жительства
При поступлении в стационар пациентка предъявила жалобы на общую слабость; быструю утомляемость; одышку при ходьбе в спокойном темпе через 300 метров, при подъёме по лестнице на два этажа; дискомфорт и тяжесть за грудиной, которые возникают утром и проходят самостоятельно через 10-15 минут; перебои в работе сердца; пульсацию в голове; отёки на ногах к вечеру.
Впервые порок сердца обнаружен в возрасте 50 лет — беспокоили общая слабость и одышка. Женщина наблюдалась у ревматолога, от предложенного оперативного лечения отказалась. Регулярно проходила стационарное лечение.
Настоящее ухудшение началось в возрасте 57 лет в виде развития нарушения ритма сердца (фибрилляции предсердий) после физической нагрузки. Госпитализирована в больницу по месту жительства для обследования и лечения.
Из объективного обследования
Общее состояние удовлетворительное, кожные покровы бледноватые, периферические лимфоузлы и щитовидная железа не увеличены. Дыхание в лёгких везикулярное, с жёстким оттенком в нижних отделах. Частота дыхательных движений — 18 в минуту. Область сердца не изменена. Верхушечный толчок в 5 межреберье. Тоны сердца аритмичные, ослаблены на верхушке, на аорте систолический шум с проведением на шею при ослабленном втором тоне. Частота сердечных сокращений (ЧСС) не регулярна, 64 уд/мин, артериальное давление (АД) = 130/80 мм. рт. ст. Живот при пальпации мягкий, безболезненный, увеличен в объеме. Печень — по краю реберной дуги. Отёков нет.
Инструментальные исследования
Эхокардиография (ЭхоКГ):
По данным эхокардиографического исследования установлен диагноз: критический аортальный стеноз; кальциноз аортального клапана 2-3 степеней; недостаточность аортального клапана 2-3 степеней; дилатация левого предсердия; концентрическая гипертрофия левого желудочка; недостаточность митрального клапана 2 степени; недостаточность трикуспидального клапана 1 степени; глобальная сократимость левого желудочка сохранена; признаки умеренной лёгочной гипертензии; атеросклероз аорты; расширен восходящий отдел аорты.
Рентгенография органов грудной клетки
Аортальный порок сердца: аортальный стеноз плюс недостаточность аортального клапана. Умеренный центральный венозный застой. Расширены восходящий отдел аорты и дуга аорты. Перибронхиальный фиброз.
Холтеровское мониторирование
Фибрилляция предсердий с ЧСС 43-177 уд/мин с максимальной асистолией 2480 мск. Одиночная желудочковая экстрасистолия.
Ультразвуковое исследование органов брюшной полости:
Желчнокаменная болезнь. Конкремент желчного пузыря. Жировая инфильтрация печени. Стеатоз поджелудочной железы.
Для решения вопроса о дальнейшей тактике лечения и возможности оперативного лечения документы были отправлены в НЦССХ им. А. Н. Бакулева на телемедицинскую консультацию.
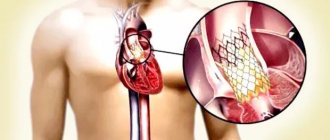
1.Замена сердечного клапана
Замена сердечного клапана
– в настоящее время это очень эффективная процедура с малым риском осложнений. Она показана больным с симптомами стеноза аортального клапана. Отказ от этой передовой хирургической технологии для некоторых больных означает существенное сокращение продолжительности жизни или опасность внезапной смерти. Если нет явных противопоказаний к операции (например, ишемическая болезнь сердца, перенесённый инфаркт), то обычно эта операция назначается и рекомендуется всем больным со степенью стеноза выше средней. При тяжёлых симптомах (боль в груди, обмороки, проблемы с дыханием) продолжительность жизни многих больных без операции на сердце не превышает 5 лет, поскольку заболевание со временем прогрессирует.
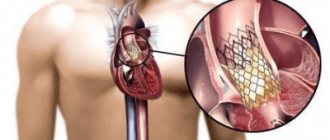
Операция по замене сердечного клапана может производиться открытым способом
или
малоинвазивно.
Хотя это довольно сложная процедура, огромный опыт такого хирургического лечения в настоящее время значительно снизил возможные риски. Все этапы отработаны до мелочей. Во время замены клапана учитывается возможность осложнений и внештатных ситуаций, поэтому операционная и медицинский состав подготавливаются с учётом разного развития ситуации в ходе операции.
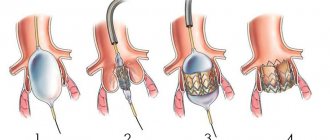
Замена сердечного клапана проходит в восемь этапов.
Перед этим больной проходит
подготовку к операции
(амбулаторно или в условиях стационара), соблюдая определённые назначения и принимая ряд препаратов. В некоторых случаях необходима, наоборот, отмена регулярно принимаемых лекарств.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Публикации в СМИ
МЕХАНИЧЕСКИЕ ПРОТЕЗЫ
• Виды механических протезов •• Шаровые (в настоящее время не применяют): Magovern-Cromie, Smeloff-Cutter, Cross-Jones, АКЧ, МКЧ •• Дисковые: Bjork-Shiley, Sorin Monocast, Medtronic-Hall, Lillehei-Kaster, Omniscience, Bicer, МИКС, ЛИКС •• Двустворчатые: St. Jude Medical, Sorin Bi Carbon, Carbomedics, ATS, Duromedics, MedEng.
• Преимущество •• Долговечность — в среднем более 30 лет (не принимая во внимание случаи протезного инфекционного эндокардита [ИЭ]) •• Исключение составляют поломки стойки запирательного элемента в некоторых моделях клапана Bjork–Shiley.
• Недостатки •• Тромбогенность (наименьшая у клапана St. Jude Medical) •• Необходимость постоянной антикоагулянтной терапии •• Относительное стенозирование у дисковых и шаровых протезов •• Постпротезные аневризмы у дисковых протезов с небольшим углом открытия запирательного элемента.
• Антикоагулянтная терапия •• Начинают через 2 сут после операции, несмотря на терапию непрямыми антикоагулянтами (МНО на уровне 3,0–4,5) •• Риск тромбоэмболий высок (0,2% летальных и 2% нелетальных осложнений в год) •• Тромбозы после протезирования митрального клапана возникают значительно чаще, вследствие протезирования аортального клапана •• Неоднозначное отношение к механическим клапанам в трикуспидальной позиции (как правило, используют протезы St. Jude Medical) вызвано частым тромбообразованием в правых отделах сердца ••• Такое тромбообразование обусловлено, по-видимому, низкой концентрацией ПгI2, обладающего антитромботическим действием. Этот Пг синтезируется в лёгких и поступает с током крови в левые отделы сердца •• Если хотя бы один раз возникла тромбоэмболия, вызванная наличием протеза, то риск повторных эмболий повышен •• Постоянная антикоагулянтная терапия, даже при умеренном увеличении МНО (до 3,0), значительно увеличивает риск кровотечений.
БИОЛОГИЧЕСКИЕ КСЕНОПРОТЕЗЫ (Hancock, Carpentier-Edwards, КемКор) и аллотрансплантаты. По гемодинамическим характеристикам оба клапана сопоставимы с низкопрофильными механическими протезами (двустворчатым и дисковым).
• Преимущества •• Тромбогенность существенно ниже, чем у механических протезов •• Антикоагулянтная терапия необходима только в течение 2–3 мес после операции (пока не произойдёт эндотелизация пришивного кольца).
• Недостатки •• Недолговечность вследствие дегенеративных изменений и ИЭ, обычно проявляющихся через 4–5 лет после операции и в дальнейшем прогрессирующих •• Вероятность дисфункции через 10 лет после операции — 20%, через 15 лет — 50% •• Долговечность аллотрансплантатов незначительно выше, чем других биологических протезов.
• Факторы, влияющие на долговечность •• Возраст пациента — вероятность дисфункции протеза обратно пропорциональна возрасту на момент операции •• Позиция — вероятность дисфункции протеза в митральной позиции ниже, чем в аортальной •• ХПН и гиперкальциемия при гиперпаратиреозе — увеличение риска дисфункции и скорости её прогрессирования •• Беременность — укорочение срока службы вследствие большей гемодинамической нагрузки (объёмом).
Выбор протеза • Механические протезы •• Аортальная позиция или необходимость одновременного протезирования митрального и аортального клапанов •• ИЭ или реимплантация протеза в связи с ИЭ •• Гиперкальциемия •• Почечная недостаточность • Биологические протезы •• Высокий риск тромбозов (см. ниже) •• Противопоказания к антикоагулянтной терапии (геморрагические диатезы, повторные желудочно-кишечные кровотечения, алкоголизм, нежелание или неспособность следовать схеме лечения), планируемая беременность, возраст старше 65-70 лет, протезирование ТК (даже при одновременной имплантации механического протеза в митральной или аортальной позиции).
Осложнения • Относительный стеноз протеза (допустимые показатели градиентов давления на протезах указаны в технической документации к ним) • Обструкция протеза при тромбозе, фиброзе, разрастании вегетаций • Клапанная (тромбоз протеза или вегетации) или околоклапанная (абсцесс кольца, отрыв протеза) регургитация • ИЭ •• Протезный ИЭ ••• Распространённость — 1–4% в год ••• Ранний (раньше чем через 90 сут после операции) и поздний инфекционный эндокардит бывает вызван разными возбудителями ••• ИЭ различают по клиническому течению и осложнениям ••• При инфекции механического протеза поражение самого клапана возникает редко, но существует тенденция к вовлечению в процесс биологического материала, покрывающего пришивное кольцо ••• При инфицировании биологического протеза возникает поражение как створок, так и клапанного кольца. Вегетации могут не визуализироваться при ЭхоКГ ••• Регургитация возникает вследствие разрушения или перфорации створок биологического протеза, механического препятствия нормальному движению шарика или диска, создаваемого вегетациями •••• Околоклапанная регургитация возникает вследствие абсцесса клапанного кольца и несостоятельности швов ••• Обструкция клапана чаще возникает в связи с массивными вегетациями (причины — грибы, Haemophilus parainfluenzae) •••• Обструкция биологического протеза вегетациями чаще происходит в митральной, чем в аортальной позиции ••• Инфекция протезов сравнительно плохо поддаётся антибиотикотерапии, чаще всего необходимо репротезирование ••• Лечение ИЭ — см. Эндокардит инфекционный.
Оценка состояния протезов • При аускультации слышны щелчки открытия (обычно более тихие) и закрытия (как правило, более громкие) механических протезов; их исчезновение или уменьшение интенсивности — признак тромбоза • Над дисковыми протезами может выслушиваться нежный мезосистолический шум • Биологические протезы не дают специфической аускультативной картины • Рентгенологическое исследование в настоящее время практически не применяют специально для исследования состояния протезов • При ЭхоКГ выясняют тип протеза, измеряют диаметр и амплитуду открытия запирательного элемента механического протеза, измеряют градиент давления на протезе и диагностируют наличие патологических потоков, вегетаций, тромбоза, фиброза • Чреспищеводную ЭхоКГ для визуализации тромбов и вегетаций проводят при подозрении на дисфункцию протеза или при фибрилляции/трепетании предсердий • Инвазивные методы диагностики показаны только при затруднениях в диагностике.
Антикоагулянтная терапия • При внесердечных операциях, чреватых большой кровопотерей, за 2–4 сут до вмешательства отменяют антикоагулянты, 1 раз в 2 сут определяют МНО • За сутки до операции (или раньше, если МНО снижается значительно) начинают вводить гепарин в/в • За несколько часов до операции отменяют гепарин • После отмены гепарина назначают низкомолекулярный декстран, его инфузию продолжают и в послеоперационном периоде до возобновления терапии гепарином и варфарином • Терапию гепарином и непрямыми антикоагулянтами возобновляют через 1–2 сут после операции.
РЕКОМЕНДАЦИИ ПО ДОЗИРОВКЕ НЕПРЯМЫХ АНТИКОАГУЛЯНТОВ АНТИТРОМБОТИЧЕСКОЙ ТЕРАПИИ у пациентов с протезированными клапанами сердца.
• Показания •• Первые 3 мес после имплантации — варфарин, МHO=2,5–3,5 •• Более 3 мес после имплантации ••• Механические клапаны •••• Аортальная имплантация без факторов риска: двустворчатые клапаны (варфарин, МHO=2,0–3,0); дисковые клапаны (варфарин, МHO=2,5–3,5); аортальная имплантация в сочетании с факторами риска (варфарин, МHO=2,5–3,5) •••• Митральная имплантация (варфарин, MHO=2,5–3,5) ••• Биологические клапаны •••• Аортальная имплантация без факторов риска (ацетилсалициловая кислота по 80–100 мг/день) •••• Аортальная имплантация в сочетании с факторами риска (варфарин, MHO=2,0–3,0) •••• Митральная имплантация без факторов риска (ацетилсалициловая кислота по 80–100 мг/день) •••• Митральная имплантация в сочетании с факторами риска (варфарин, MHO=2,5–3,5) ••• Одномоментное коронарное шунтирование — добавление ацетилсалициловой кислоты 80–100 мг/день ••• Варфарин, MHO=3,5-4,5 у пациентов с высоким риском, когда ацетилсалициловая кислота не может быть назначена.
• Если у пациента на адекватной антикоагулянтной терапии произошёл тромбоэмболический эпизод, дозировку препаратов следует откорректировать по следующей схеме •• Варфарин, MHO=2,0–3,0 — дозу варфарина увеличивают до достижения MHO=2,5–3,5 •• Варфарин, MHO=2,5-3,5 — доза может быть увеличена до достижения MHO=3,5-4,5.
• Доказанные лекарственные взаимодействия с варфарином •• Препараты, усиливающие эффект варфарина: амиодарон, ципрофлоксацин, ко-тримоксазол, дисульфирам, флуконазол, циметидин, клофибрат, эритромицин, метронидазол, сульфинпиразон •• Препараты, уменьшающие эффект варфарина: барбитураты, карбамазепин, гризеофульвин, рифампицин, менадиона натрия бисульфит.
Осложнения • Эмболии артерий большого круга • Тромбоз протеза •• При тромбозе механического протеза применение тромболитиков и гепарина в большинстве случаев позволяет устранить обструкцию, по крайней мере, частично •• Эффективность тромболизиса контролируют с помощью ЭхоКГ •• При высоком риске кровотечений и выраженных нарушениях гемодинамики предпочтительнее хирургическое лечение (тромбэктомия или репротезирование клапана) •• Если тромб образуется на вегетациях или разросшейся соединительной ткани, тромболизис малоэффективен или не эффективен совсем •• Окончательные рекомендации по применению тромболизиса как альтернативы хирургическому лечению ещё не разработаны • Тяжёлые кровотечения •• Возникают часто, даже при тщательно контролируемом, терапевтическом уровне гипокоагуляции •• При длительной антикоагулянтной терапии временное уменьшение дозы или полное устранение гипокоагуляции больные обычно переносят хорошо •• Для активного устранения гипокоагуляции вводят менадиона натрия бисульфит (5–10 мг в/в), свежезамороженную плазму (1–2 дозы), устраняют причину кровотечения (с помощью эндоскопического, эндоваскулярного или хирургического вмешательства) и возобновляют антикоагулянтную терапию.
Сокращения • ИЭ — инфекционный эндокардит
2.Этапы операции
На первом этапе
больного подключают к кардиомониторам, обрабатывается грудная клетка, подводятся дыхательные трубки от аппарата искусственного дыхания, который подключается только после того, как начнет действовать наркоз (т.е. единственным дискомфортом для больного может стать некоторое першение и саднение в горле после операции).
Анестезиолог вводит пациента в состояние общего наркоза. С этого момента оперируемый не ощущает ничего.
Через пищевод в область сердца помещается ультразвуковое устройство, транслирующее изображение сердца на монитор в течение всей операции.
Второй этап
– это открытие грудной клетки. После разметки кардиохирург делает разрез на груди от вершины грудной клетки до пупка. При малоинвазивном методе длина разреза меньше на две трети.
Целью третьего этапа
является подключение к аппарату, обеспечивающему искусственное кровообращение. Во время операции обогащение крови кислородом происходит вне лёгких, затем она возвращается в аорту и движется по большому кругу кровообращения.
На этом этапе хирург останавливает сердце, промывает его и помещает в специальный раствор, поддерживающий его жизнеспособность вне кровообращения.
Четвёртый и пятый этапы
– это собственно замена клапана. Аорта разрезается, удаляется больной клапан. Если поражена и часть аорты, она тоже удаляется и ставится трансплантат. Отверстие клапана замеряется для подбора нового клапана нужного размера. Новый клапан пришивается, затем необходимо проконтролировать отсутствие истечений через него.
Шестой этап
– это отключение от аппарата искусственного кровообращения. Зашивается аорта, из полости сердца удаляется попавший в него воздух. Сердце начитает биться под током собственной крови. Если наблюдается неровный ритм, применяется электрошок, который восстанавливает ровный пульс.
Седьмой этап
– закрытие грудной клетки. Кости и ткани сшиваются, грудина закрывается швом, которые остаётся видимым на всю жизнь.
Вся операция обычно длится от 2 до 5 часов.
Немаловажным для исхода лечения является восьмой этап.
Начинается он в палате интенсивной терапии. Выписка из стационара происходит на 5-9 день после операции. Послеоперационная реабилитация продолжается амбулаторно.
Посетите нашу страницу Кардиология
Профилактика тромбоэмболии
Чтобы не развилось подобное осложнение, врач назначает постоянный прием антикоагулянтов. Если операция прошла без проблем, то терапия назначается на вторые сутки, чаще всего это гепарин, который вводится от 4 до 6 раз в день.
На 5 сутки дозы гепарина снижают и вводят непрямые антикоагулянты. По достижении нужного протромбинового индекса гепарин отменяется вообще.
Врач обязан подробно рассказать пациенту об антикоагулянтных препаратах, так как они должны правильно сочетаться с потребляемой пищей. Данные лекарства могут не сочетаться с другими либо их действие снижается. Это тоже необходимо учесть. При любых нарушениях в состоянии пациента необходима помощь врача.
4.Срок функционирования сердечных клапанов
На сегодняшний день в хирургии сердца применяют два вида имплантатов сердечных клапанов: искусственные и биологические.
Первые — долговечные, но их установка связана с пожизненным приёмом ряда препаратов для устранения риска тромбообразования. Биологические клапаны наиболее близки живым тканям, но быстрее изнашиваются. Кардиологи постоянно ведут работу по разработке и внедрению в медицинскую практику новых типов клапанов, сочетающих в себе лучшие свойства обоих видов — долговечность и максимальную приемлемость для организма. Срок службы искусственных клапанов 10-15 лет. Более новые материалы пока только проходят изучение. Широкая практика их применения в ближайшем будущем даст кардиологам более точную информацию о сроке их службы.
Протезирование клапанов сердца: митрального, аортального — операция, до и после
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
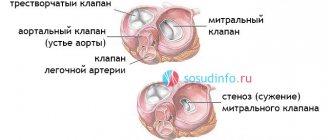
Сердечные клапаны – это основа внутреннего каркаса сердца, представляющая собой складки соединительной ткани. Функции их сводятся к тому, чтобы разграничивать объемы крови в предсердиях и желудочках, позволяя указанным камерам поочередно расслабляться после выталкивания крови в момент сокращения.