Донорство крови (от лат. donare — «дарить») и (или) её компонентов — добровольная сдача крови и (или) её компонентов донорами, а также мероприятия, направленные на организацию и обеспечение безопасности заготовки крови и её компонентов. Кровь, взятая от донора (донорская кровь), используется в научно-исследовательских и образовательных целях; в производстве компонентов крови, лекарственных средств и медицинских изделий. Клиническое использование донорской крови и (или) её компонентов связано с трансфузией (переливанием) реципиенту в лечебных целях и созданием запасов донорской крови и (или) её компонентов.
Искусственные заменители крови имеют побочные эффекты, токсичны, дороги и не способны полностью заменить все компоненты и воспроизвести все функции крови в организме, поэтому донорская кровь практически незаменима при переливаниях пострадавшим от ожогов и травм, при проведении сложных операций и при тяжёлых родах. Кровь также жизненно необходима больным гемофилией, анемией и онкологическим больным при химиотерапии. Каждый третий житель Земли хоть раз в жизни нуждается в донорской крови.
Требования к донору, его права и обязанности
К выполнению донорской функции допускаются граждане Республики Беларусь, а также иностранные граждане и лица без гражданства, постоянно проживающие в Республике Беларусь, в возрасте от восемнадцати до шестидесяти лет, обладающие полной дееспособностью, прошедшие медицинский осмотр, не страдающие заболеваниями и не находящиеся в состояниях, при которых сдача крови, ее компонентов противопоказана.
Обязательным условием выполнения донорской функции является наличие предварительного письменного согласия донора на забор у него крови, ее компонентов.
Какие сердечно-сосудистые патологии не допускают донорство?
Помимо гипертонии, есть заболевания сердечно-сосудистой системы, которые не допускают возможности быть донором.
При этих патологиях проводить забор в центре или на станции переливания крови запрещено:
- атеросклеротическое поражение сосудов;
- пороки развития сердца;
- склонность к тромбозам;
- кардиосклероз;
- ИБС.
Наряду с гипертонией, есть другие болезни сердечно-сосудистой системы, при которых донорство противопоказано
Пациентам рекомендуется щадящий или ограниченный спортивный режим. Сдача крови относится к физическим нагрузкам выше средней степени и часто приводит к обострению основной патологии и становится причиной смерти. Перед забором материала нужно пройти обследование у терапевта, и выяснить, нет ли подобных патологий.
Условия по сдаче крови
Перед процедурой сдачи крови донору необходимо зарегистрироваться, заполнить небольшую анкету и пройти медицинское обследование: сдать кровь из пальца на анализ уровня гемоглобина, после чего пройти осмотр у врача-трансфузиолога. Всё это происходит непосредственно на донорском пункте и не занимает много времени. При донорстве цельной крови, не позднее, чем через полгода после каждой сдачи (при которой часть крови забирают на анализ), донору необходимо являться на донорский пункт для сдачи крови на повторный анализ. В случае неявки, заготовленная донорская кровь уничтожается. Периодически донору необходимо сделать флюорографию органов грудной клетки, ЭКГ с расшифровкой, сдать анализ мочи и клинический анализ крови, получить справку от инфекциониста об отсутствии контакта с больными гепатитом и другими инфекционными заболеваниями по месту жительства за последние 12 месяцев и справку от терапевта о перенесённых заболеваниях. Женщинам необходимо также пройти осмотр гинеколога.
Противопоказания к донорству
В зависимости от перенесённых заболеваний, операций, процедур, человек может быть не допущен к сдаче крови временно (временное противопоказание) или постоянно (абсолютное противопоказание). Временное противопоказание (временный отвод от донорства) подразумевает, что должно пройти определённое время после процедуры, операции, выздоровления, прежде, чем человек может сдать кровь. Абсолютное противопоказание (постоянный отвод от донорства) предполагает, что человек не будет допущен к сдаче крови независимо от того, сколько времени прошло после его выздоровления.
Примеры болезней, приводящих к постоянному отводу от донорства: вирусные гепатиты, СПИД, носительство ВИЧ-инфекции, врождённый или приобретённый сифилис, генерализованный псориаз, экземы, полное отсутствие слуха и речи, полная слепота, наркомания, алкоголизм, злокачественные новообразования; к абсолютному противопоказанию приводят также оперативные вмешательства по поводу резекции или трансплантации любых органов, трансплантации любых тканей. К временному отводу от донорства приводит, например, нанесение татуировок или прокалывание ушей, прививки (на срок от десяти дней до одного года), некоторые инфекционные заболевания, в том числе ОРЗ (ОРВИ), оперативные вмешательства, в том числе аборты, период беременности и лактации.
Повышение активности АЛТ менее, чем в два раза, приводит к отводу от донорства на три месяца. Некоторые донорские пункты в таком случае требуют у донора справку от инфекциониста об отсутствии заболеваний и контактов с заразными больными, а также отрицательные результаты теста «Инфекционные маркеры», с помощью которого определяют наличие в крови австралийского антигена (поверхностного антигена вируса гепатита B) и антител к вирусу гепатита C. Направление на тест можно получить у инфекциониста в поликлинике по месту жительства, там же можно сдать кровь для проверки.
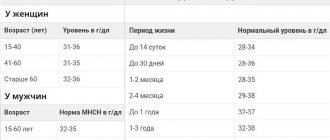
Уменьшение содержания в крови гемоглобина более, чем на десять г/л от нормы, после очередной сдачи крови, приводит к отводу от донорства на шесть месяцев.
Подробное описание исследования
Гипертоническая болезнь (гипертония) – хроническое повышение систолического артериального давления более 140 мм рт. ст. или диастолического артериального давления более 90 мм рт.ст. Заболевание возникает без внешних причин и первичного поражения других органов, например, почек, поэтому ранее его назвали «эссенциальной» гипертензией
По оценкам Всемирной организации здравоохранения, 54% инсультов и 47% случаев ишемической болезни сердца являются прямым следствием высокого артериального давления, поэтому наличие гипертонии – важный фактор риска сердечно-сосудистой заболеваемости и смертности.
Артериальное давление в организме регулируется множеством механизмов, среди них: сопротивление сосудов току крови, воздействие на артерии гормонов, сигналов из нервной системы, скорость фильтрации жидкости в почках. Изменения в действии указанных механизмов приводят к нарушению регуляции давления. Считается, что преобладающей причиной гипертонической болезнислужит повышенное сосудистое сопротивление, часто в сочетании с увеличением жесткости артерий.
Наличие гипертонии подразумевает генетическую предрасположенность. Выделены гены, изменения в которых (мутации) повышают риск возникновения гипертонической болезни. Они связаны с изменением регуляции сопротивления стенок артерий и другими механизмами, однако наряду с этим важен вклад факторов окружающей среды.
Следует учитывать, что внешние факторы, такие как избыточное употребление соли, ожирение, курение и злоупотребление алкоголем,имеют важное значение в возникновении гипертонии наряду с генетической предрасположенностью. Они в конечном итоге определяют, насколько серьезным будет повышение артериального давления.
У большинства людей, страдающих гипертонией, нет никаких признаков повышения артериального давления, даже если показатели достигают опасно высокого уровня. Некоторые отмечают головные боли, одышку или носовые кровотечения, но эти симптомы не являются специфическими для гипертонии и могут быть связаны с сопутствующей патологией.
Ввиду этого людям, близкие родственники которых страдают гипертонической болезнью и перенесли инфаркт или инсульт, необходимо регулярное наблюдение за уровнем артериального давления. Обследование на генетическую предрасположенность к гипертонии может помочь в выявлении причин повышения артериального давления и оценить риск гипертонии среди тех, чьи близкие родственники страдают данным заболеванием
Исследование направлено на идентификацию мутаций в генах, связанных с повышенным риском гипертонии, таких как:
- Ангиотензиноген (AGT). Полиморфизм: Met235Thr (M235T; Met268Thr; M268T);
- Ангиотензиноген AGT: 521 C>T(Thr174Met);
- Аддуцин 1 альфа ADD1: G1378T;
- Ангиотензин II рецептор, тип 1 AGTR1: A1166C;
- Ангиотензин II рецептор, тип 2 AGTR2: 1675 G>A;
- CYP11B2 — Ген цитохром P450, семейство 11 B;
- G-протеин, полипептид 3 GNB3: C825T;
- Эндотелиальная синтаза оксида азота, тип 3 NOS3: T-786C;
- Эндотелиальная синтаза оксида азота, тип 3 NOS3: Glu298Asp (E298D).
Все, что надо знать о донорстве
Кто может быть донором крови и ее компонентов?
К выполнению донорской функции допускаются граждане Республики Беларусь, а также иностранные граждане и лица без гражданства, постоянно проживающие в Республике Беларусь, в возрасте от 18 до 60 лет, обладающие полной дееспособностью, не страдающие заболеваниями и состояниями, при которых сдача крови и ее компонентов противопоказана.
В исключительных случаях, установленных МЗ РБ, врачебно-консультационной комиссией организации переливания крови может быть принято решение о допуске к выполнению донорской функции лиц в возрасте старше шестидесяти лет.
Какой порядок зачисления в доноры?
При регистрации на кроводачу донор обязан предоставить:
— паспорт гражданина Республики Беларусь с наличием прописки или регистрации не менее 6 месяцев по указанному адресу. Живущие в общежитии должны предоставить справку от коменданта (паспортиста) с указанием конкретной комнаты проживания (не менее 6 месяцев);
— медицинская справка о состоянии здоровья (форма 1 здр\у-10), перенесенных заболеваниях, травмах, операциях (берется в поликлинике по месту жительства) предоставляется каждые полгода;
— данные флюорографии органов грудной клетки предоставляется раз в год;
— заключение врача-гинеколога (женщины), предоставляется 1 раз в 6 месяцев;
— общий анализ мочи по требованию медрегистратора не позднее 10 дней до сдачи крови;
— военный билет (при первичном обращении);
— фотографию (при первичном обращении).
Как часто можно сдавать кровь и ее компоненты?
Мужчины могут сдавать цельную кровь не более 5 раз в год.
Женщины – не более 4 раз в год.
Интервал между кроводачами составляет не менее 60 дней, после 5-той донации – не
менее 90 дней.
После сдачи плазмы должно пройти не менее 14 дней, прежде чем донор сможет снова сдавать плазму.
Какое медицинское обследование надо пройти, чтобы стать донором?
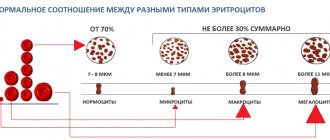
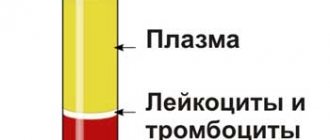
Все необходимые анализы обычно делают непосредственно на станции переливания крови. Определяются: группа крови и резус-фактор; данные общего анализа крови (гемоглобин, лейкоциты, эритроциты, СОЭ и др.); а также маркеры возбудителей гемотрансмиссивных (передающихся с кровью) инфекций: вируса иммунодефицита человека, вирусов гепатитов В и С; возбудителя сифилиса.
Помимо анализа крови потенциальный донор проходит на станции переливания крови медицинский осмотр, во время которого врач измеряет давление, температуру, пульс, расспрашивает о самочувствии. Перед процедурой кроводачи каждый потенциальный донор заполняет специальную «анкету донора», в которой отвечает на вопросы о состоянии своего здоровья и перенесенных заболеваниях.
Окончательное решение о допуске к кроводаче осуществляет врач-трансфузиолог, который оценивает в том числе и психоневрологический статус донора и может отвести его при подозрении на употребление наркотиков, алкоголя, ведении асоциального образа жизни.
Чем сдача крови отличается от сдачи плазмы?
При сдаче плазмы берется кровь донора, из которой выделяют часть плазмы, а эритроциты возвращают донору. Плазму можно сдавать с интервалами не менее 2 недель, а цельную кровь — не более 3—5 раз в год с интервалами в 60 дней.
После пяти регулярных кроводач лучше сделать перерыв на 3—4 месяца.
Сколько времени на самом деле нужно выждать после рискованной ситуации (когда можно заразиться ВИЧ или вирусным гепатитом), чтобы анализы были информативными?
Не менее 6 месяцев. Ни в коем случае не нужно скрывать имевшиеся рискованные ситуации от врача на донорском пункте. Сокрытая информация может быть опасна для реципиента.
Может ли курильщик быть донором?
Курение не является противопоказанием к донорству. Специалисты рекомендуют воздержаться от курения за час до процедуры сдачи крови и не курить в течение двух часов после сдачи.
Какие виды сдачи крови существуют?
Наиболее распространенный способ – сдача цельной крови. Она берется из вены на руке в среднем 450+/-50 мл за один раз и длится 7—10 минут.
Можно сдавать не цельную кровь, а ее компоненты, например, плазму — процедура называется плазмаферез, или тромбоциты — тромбоцитаферез.
В ходе этих процедур из крови донора избирательно извлекается только необходимый для клинического использования компонент, а все остальные составляющие возвращаются в кровеносное русло.
Процедуры плазмафереза проводятся значительно чаще. Существует два способа их проведения: ручной (мануальный) или еще его называют «прерывистый», когда у донора забирается доза крови, сразу же центрифугируется, разделяясь на эритроциты и плазму. Эритроциты возвращаются донору, а плазма проходит карантинизацию. При автоматическом плазмаферезе процесс происходит при помощи специального аппарата непрерывно. Вся процедура занимает 30—40 минут.
Как подготовиться к сдаче крови?
За 1 — 2 дня до кроводачи исключить из питания жирную, жареную, острую пищу (масло сливочное и растительное, сливки, молоко, сметану, творог, сало, майонез, орехи, семечки, яйца).
Кроводача осуществляется после легкого завтрака (не натощак!), желательно в предыдущий вечер не есть жирного, жареного и молочного, рекомендуется сладкий чай, сухари, печенье, фрукты.
Необходимо воздержаться от:
— употребления алкоголя за 48 часов до сдачи крови,
— а также от употребления аспирина, анальгина и лекарств, содержащих аспирин и анальгетики за 72 часа до процедуры,
— по возможности воздержаться от курения за час до процедуры,
— необходимо также выспаться.
В состоянии алкогольного опьянения и похмелья доноры не принимаются и никакие оправдательные документы не выдаются.
Сколько времени должно пройти после употребления алкоголя до сдачи крови?
Категорически запрещается прием алкоголя за 2 – 3 дня и в день кроводачи.
Что необходимо делать для восстановления организма после сдачи крови?
В день кроводачи не рекомендуются тяжелые физические и спортивные нагрузки, подъем тяжестей. В течение двух дней рекомендуется полноценно и регулярно питаться, выпивать не менее 1—2 литров жидкости в день (алкоголь не рекомендуется). Далее ведите привычный образ жизни.
Чтобы состав крови быстрее восстановился, рекомендуется пить больше жидкости — соки, чай. Необходимо правильное питание: в рационе донора всегда должен присутствовать белок, от которого зависит уровень гемоглобина в крови. Продукты, содержащие белок — мясо, чечевица, фасоль и все бобовые, рыба и др.
Не возникает ли привыкания к донорству?
Привыкания к донорству не возникает: кроветворение в организме здорового человека — это сложный саморегулируемый процесс, на который не влияют периодические кроводачи.
Как ведется учет сданной донором крови и вообще учет доноров?
Учет сданной донором крови и донорский учет ведется в медицинском учреждении, где осуществляется кроводача. Сведения о доноре одновременно вносятся в электронную базу данных. Пока электронные базы данных ведутся в каждом регионе самостоятельно и не связаны между собой. В перспективе они все будут объединены в единую информационную сеть доноров Беларуси.
При регистрации каждому донору выдается также «Анкета донора», заполняемая им самостоятельно или с помощью медицинского регистратора.
Учетные формы хранятся в течение 5 лет, кроме «Учетной карточки донора», которая подлежит хранению в течение 75 лет. При снятии донора с учета в «Медицинской карте активного донора» и в «Учетной карточке донора» делается запись причины снятия донора и подводится общий итог количества изъятой крови или ее компонентов за весь период донорства.
Какова разовая доза сдачи крови?
Объем донации крови не должен превышать 13% объема циркулирующей крови, который составляет 7 – 7,2 % от массы тела донора. Доза стандартной кроводачи составляет 450±50 мл.
Для современной медицины очень важно, чтобы как можно больше людей с массой тела более 55 кг давали кровь полной дозой 450 мл, а плазму 600 мл. Врачам приходится переливать компоненты крови в больших дозах одному больному, и чем от меньшего числа доноров взята кровь, тем более безопасно и эффективно её действие как лечебного средства.
Не вредно ли сдавать кровь? Приспособлен ли для этого человеческий организм?
Сдавать кровь не вредно. Человеческий организм эволюционно приспособлен к кровопусканиям: это универсальный механизм реакции при травмах, а у женщин, вообще, часть функционирования организма.
Кому нужна донорская кровь?
Каждый третий житель земли хоть раз в жизни нуждается в донорах крови. Можно выделить несколько категорий людей, которым нужна донорская кровь.
Есть люди, которые нуждаются в препаратах крови пожизненно. Это, в первую очередь, пациенты с гемофилией. Если факторов свертывания достаточно, и пациент с детства получает адекватную поддерживающую терапию, то он ничем не отличается от обычного человека и ведет жизнь обычного человека. А без факторов свертывания крови жизнь таких больных попросту невозможна.
В донорской крови нуждаются пациенты с онкологическими заболеваниями. Современное лечение злокачественных опухолей предполагает убийство опухолевых клеток. Вместе с опухолевыми клетками на какое-то время останавливается и нормальное кроветворение. Именно в этот период пациенту необходима поддерживающая терапия компонентами донорской крови, в частности, тромбоцитами, которым замены нет, и в ближайшее время даже теоретически не предвидится.
Донорская кровь нужна больным с хирургической патологией. Это люди, нуждающиеся в протезировании суставов, это кардиохирургические пациенты. Хирургические операции сопряжены с травмой сосудов, тканей, с необходимостью восстановления утерянных компонентов крови.
Переливания крови нередко требуются женщинам во время родов. Всегда определенному количеству женщин в родах угрожает кровопотеря, которую также необходимо грамотно компенсировать с тем, чтобы сохранить жизнь матери и ребенка.
Какие ощущения могут возникнуть при сдаче крови? Я хочу помочь, но ужасно боюсь всех этих процедур.
Что касается ощущений, то все очень индивидуально. Возможны небольшие ощущения боли при вводе иглы в вену, но только в течение пары секунд. Иногда во время кроводачи, чаще у мужчин, бывают обмороки. Женщины в силу своей физиологии лучше приспособлены к небольшим кровопотерям. Причем обмороки говорят скорее о психологическом страхе. Многие доноры никаких изменений в своем самочувствии не наблюдают и не отменяют снижения обычной активности в день сдачи крови — выходят на работу и пр. А у многих — эйфория от сознания сделанного хорошего дела.
Что такое плазмаферез?
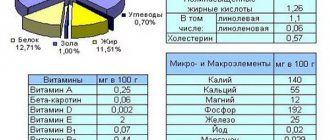
Плазмаферез — это избирательное удаление из организма плазмы. Плазма — жидкая часть крови. В ней содержатся самые разнообразные вещества: белки (в том числе факторы свертывания), жиры, углеводы, гормоны, витамины, соли, необходимы для построения тканей организма и поддержания их жизнедеятельности, а также органические вещества, регулирующие обмен веществ. Плазма широко используется в лечебных целях в хирургии, акушерстве и гинекологии, онкологии и других областях медицинской практике.
Донорский плазмаферез — метод получения от донора плазмы с возвратом собственных форменных элементов крови (эритроцитов, тромбоцитов, лейкоцитов).
Что делать, если я хочу сдать кровь для конкретного пациента?
Если вы знаете имя и фамилию человека, для которого хотите сдать кровь, то достаточно прийти в медицинское учреждение, в котором находится такой пациент и обратиться в донорский пункт, который обычно находится при больнице.
Также можно обратиться на станцию переливания крови, которая обслуживает это лечебное учреждение и сообщить, что вы собираетесь сдать кровь для конкретного пациента, указав его фамилию и место лечения. Необходимо предварительно согласовать сдачу крови с врачами, которые лечат пациента, для которого вы хотите сдать кровь.
Что можно и нельзя делать после сдачи крови?
Непосредственно после сдачи крови посидите в течение 10—15 минут. Воздержитесь от курения в течение часа до и после кроводачи, воздержитесь от употребления алкоголя в течение суток. Не снимайте повязку в течение 3—4 часов, старайтесь не мочить ее. Старайтесь не подвергаться интенсивным физическим нагрузкам в течение суток. Старайтесь обильно и регулярно питаться в течение двух суток. Употребляйте повышенное количество жидкости в течение двух суток. Не планируйте дачу крови непосредственно перед экзаменами, соревнованиями, сдачей проекта, на время особенно интенсивного периода работы и т. п.
Почему донора, прописанного в одном регионе, не допускают к донорству в другом регионе?
Это связано с вопросами безопасности. Запрет не брать кровь у прибывших из других регионов вызван гипотетическим предположением, что в одном регионе донор числится в лицах, отведенных от донорства, а в другом регионе нет возможности убедиться в обратном. С внедрением единой информационной базы, которая будет содержать регистр лиц, отведенных от донорства по всем регионам республики, это проблема будет устранена.
Как отражается сдача крови на здоровье?
Сдача крови на регулярной основе полезна для профилактики заболеваний сердечно-сосудистой системы и, кроме того, способствует самообновлению всего организма. Ученые в ходе обследования большого количества мужчин выяснили, что у регулярно сдающих кровь инфаркты возникают в десятки раз реже. Американские исследователи из Канзасского медицинского центра подтвердили, что мужчины, являющиеся постоянными донорами, на 30% меньше страдают сердечными приступами.
Более того: сдача крови и последующее обновление самым прямым образом влияют на улучшение эмоционального состояния человека. А в серьезных ситуациях, например, при несчастном случае, донор имеет больше шансов на выживание, так как его организм более адаптирован к кровопотере.
Меня ничем не заразят?
Нет. Все необходимое для забора крови является одноразовым, вскрывается при донорах. Заразиться гепатитом и ВИЧ-инфекцией возможно во время маникюра, в парикмахерской, в тату-салоне, во время иглотерапии, но не на станции переливания крови.
А я могу упасть в обморок?
Можете. Но по статистике недомогания испытывает только каждый десятый донор. Чаще всего — мужчины. Им психологически труднее. Обмороки редки. В основном все обходится головокружениями. Они быстро проходят.
У меня татуировка…
Татуировка не является абсолютным противопоказанием. Это перестраховка. В тату-салоне можно заразиться ВИЧ-инфекцией, гепатитом. После нанесения татуировки кровь можно сдавать только через 1 год. Количество татуировок значения не имеет. То же касается и лечения иглоукалыванием.
Какие требования предъявляются к донорам крови (плазмы)?
— донор должен вести здоровый образ жизни;
— иметь полноценный, достаточный сон и отдых, не приходить на донацию после ночной смены;
— не скрывать от врача сведений о перенесенных заболеваниях, о случайных половых связях, которые могут привести к заражению ВИЧ, гепатитом, инфекциями, передающимися половым путем;
— не употреблять спиртные напитки (в том числе пиво) в течение трех дней перед сдачей крови;
— не приходить на кроводачу при наличии признаков острого заболевания (насморк, кашель, головная боль, боль в горле и т.п.)накануне кроводачи и день ее не принимать жирную пищу;
— исключить значительные физические нагрузки, психо-эмоциональное перенапряжение.
Какие гарантии и компенсации предоставляются донорам крови и ее компонентов?
После сдачи крови или ее компонентов донор получает денежную компенсацию и «Справку о предоставлении гарантий и компенсаций донору», согласно которой освобождается от работы, учебы, службы в день медицинского осмотра и сдачи крови (плазмы) с сохранением средней заработной платы.
Сохранение среднего заработка осуществляется за счет организации переливания крови в порядке, определяемом Советом Министров Республики Беларусь.
Студентам очной формы обучения при предоставлении справки из деканата соответствующего учебного заведения.
Статья 31 гарантии, предоставляемые донору, сдавшему кровь и ее компоненты на возмездной основе. Статья 311 гарантии, предоставляемые донору, сдавшему кровь и ее компоненты на безвозмездной основе.
По материалам сайта https://donor-gomel.by/