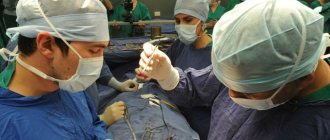
1.Что такое трансплантация сердца?
Трансплантация сердца
– процедура, при которой хирург удаляет сердце пациента и замещает его донорским. Во время операции механический насос заставляет кровь циркулировать по телу, в то время как хирург занимается пересадкой здорового сердца от недавно умершего донора.
Хирург присоединяет донорское сердце к основным кровеносным сосудам и подключает к нему провода, которые будут временно контролировать сердцебиение. Вся процедура занимает несколько часов.
Чтобы предотвратить отторжение донорского сердца, хирург даёт пациенту сильные медикаменты (иммунодепрессанты) сразу после операции. Подобные препараты пациенту будет необходимо принимать еще некоторое время.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Что влияет на успешность операции?
Успешность операции будет зависеть от ряда факторов:
- Время, которое потребуется на поиск подходящего донора. Больные, которым показана трансплантация, уже имеют тяжелую патологию, угрожающую их жизни. Длительное ожидание может закончиться летальным исходом. В данном случае – чем раньше будет проведена операция, тем больше вероятность ее положительного исхода.
- Время, которое будет затрачено на транспортировку донорского сердца. Транспортировка и имплантация должна быть осуществлена в течение 3-6 часов после его изъятия из тела. По истечении этого срока орган теряет свою жизнеспособность, так как в нем происходят необратимые структурные изменения. Транспортировка сердца осуществляется в медицинском термоизоляционном боксе, заполненном кардиоплегическим раствором.
- Квалификация и опыт оперирующего кардиохирурга.
2.Реабилитация после операции
Что ожидать после операции по пересадке сердца?
После операции по пересадке сердца процесс восстановления
схож с другими операциями на сердце.
Скорее всего, вы проведёте пару недель в больнице. В некоторых случаях вам понадобиться больше времени в зависимости от того, как будет оценено состояние вашего здоровья и будут ли осложнения после операции. В больнице вы начнёте программу реабилитации при болезнях сердца
. Ваши лечащие врачи будут проверять, приживается ли донорское сердце в вашем организме.
Реабилитация после пересадки сердца
Программа реабилитации поможет вам восстановиться после пересадки сердца и вновь стать активным.
Донорское сердце может реагировать на нагрузку по-разному. Пульс не будет расти так, как раньше. Сердцебиение будет приходить в норму также по-другому. Это происходит потому, что некоторые нервные связи, отвечавшие за контроль сердца, были разрезаны в ходе операции.
Посетите нашу страницу Кардиология
Послеоперационный период
После операции пациент находится под наблюдением врача в течение длительного промежутка времени. В этот период подбирается иммуносупрессивная терапия с помощью гормонов и цитостатиков, благодаря которой удается избежать процессов отторжения, оценивается состояние послеоперационной раны, корректируются осложнения, если они возникают.
В первый месяц после операции раз в 1,5-2 недели выполняют биопсию миокарда. Это необходимо, чтобы оценить состояние донорского сердца. Со временем эта процедура проводится все реже.
3.Показания к операции по пересадке сердца
Операция по пересадке сердца проводится тогда, когда сердце перестаёт работать и пациент находится на грани жизни и смерти. Трансплантация сердца также проводится, если у пациента серьёзная болезнь сердца и наилучшие прогнозы на выздоровление даёт только операция. Пациенту может быть рекомендована пересадка сердца, если у него:
- Терминальная стадия сердечной недостаточности, ишемическая болезнь сердца, кардиомиопатия или врожденный порок сердца.
- Низкие шансы прожить дольше оного года без пересадки сердца.
- Отсутствие любых других серьёзных медицинских причин, снижающих продолжительность жизни.
- Если лечащий врач считает, что пересадка сердца увеличит продолжительность и качество жизни.
В некоторых медицинских центрах кандидаты на пересадку сердца должны представить доказательства того, что они отказались от курения и/или не злоупотребляют алкоголем продолжительное время (4-6 месяцев), перед тем как их поставят в очередь на трансплантацию.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Можно ли пересадить сердце взрослого человека ребенку?
Взрослый человек не может стать донором для ребенка по той причине, что пересаживаемые органы должны соответствовать друг другу по размерам. В отличие от пересадок печени и почек, где донорами для детей выступают взрослые люди, сердце можно пересадить только от ребенка к ребенку приблизительно того же возраста.
В мировой медицинской практике существуют примеры успешной пересадки сердца малышам младше 5 лет. На территории нашей страны подобного рода операции проводятся после достижения ребенком 10-летнего возраста.
Трансплантацию сердца ребенку выполнить гораздо сложнее, чем взрослому. Помимо трудностей, связанных с поиском донора, следует учитывать, что детский неокрепший организм тяжелее переносит длительный прием необходимых медицинских препаратов. У детей чаще происходит позднее отторжение биоматериала и быстрее прогрессируют осложнения, которые приводят к смерти.
4.Риски при пересадке сердца
Основные риски операции по пересадке сердца включают в себя:
Отторжение донорского сердца.
Чтобы проверить организм пациента, хирурги регулярно проводят биопсию тканей сердца, а также эхокардиографию, электрокардиографию или анализ крови.
Если организм пациента отторгает сердце, то прописываются дополнительные лекарства (иммунодепрессанты или стероиды), которые подавляют иммунную систему, чтобы она приняла донорское сердце. У этих лекарств могут быть побочные эффекты, самые серьёзные из которых – различные инфекции и развитие рака.
Атеросклероз артерий, который мог появиться в донорском сердце
. Обычно это осложнение и одновременно — важный ограничительный фактор, который влияет на продолжительность жизни.
О чём стоит подумать
После пересадки сердца вы должны следовать строгим правилам жизни, в которые входит ежедневный приём лекарств и регулярный медицинский уход. Под медицинским уходом подразумевается постоянные анализы (биопсия) тканей пересаженного сердца в целях предотвращения отторжения.
Кандидаты на пересадку получают сердце в соответствии с датой постановки на учёт и серьёзностью заболевания. Также не стоит забывать о том, что количество донорских органов ограничено.
Откуда берутся доноры?
Как правило, чаще всего донорами становятся люди после серьезного ДТП. Они находятся в реанимации, при этом, их мозг должен быть мертв, то есть на выживание у таких людей – нет никаких шансов, а работа их организма поддерживается искусственно, с помощью медикаментов и аппарата ИВЛ.
В таком случае, родственники могут принять решение, о том, чтобы органы этого человека стали донорскими. Для этого им нужно подписать соответствующие документы.
А также сам человек может прижизненно сделать завещание, в котором будет указано, что после смерти он отдает свои органы на нужды медицины.
Ход и техника операции
Под общим наркозом больному рассекают грудину, вскрывают полость перикарда, подключают к искусственному кровообращению.
Опыт показал, что «доработки» требует донорское сердце:
- осматривают отверстие между предсердиями и желудочками, при его неполном открытии проводят ушивание;
- укрепляют кольцом трехстворчатые клапаны для снижения риска обострения легочной гипертензии, перегрузки правых отделов сердца и предупреждения возникновения недостаточности (через 5 лет после пересадки возникает у половины пациентов).
Удаляют желудочки сердца реципиента, предсердия и крупные сосуды остаются на месте.
Имплантируемое сердце донора сшивается с собственными остатками больного
Используют 2 метода расположения трансплантанта:
- Гетеротопический — его называют «двойным сердцем», действительно, оно у больного не удаляется, а трансплантат помещают рядом, выбирается положение, позволяющее соединить камеры с сосудами. В случае отторжения сердце донора может быть удалено. Негативные последствия метода — сдавление легких и нового сердца, создание благоприятных условий для образования пристеночных тромбов.
- Ортотопический — донорское сердце полностью замещает удаленный больной орган.
Трансплантированный орган может начать работу самостоятельно при подключении к кровотоку. В некоторых случаях для запуска применяется электрошок.
Для поддержки и контроля ритма устанавливается временный кардиостимулятор. В грудной полости помещаются дренажные трубки для отвода скопившейся крови и жидкости.
Грудину закрепляют специальными скобами (срастется спустя 1,5 месяца), а на кожу накладывают швы.
Разные клиники применяют видоизмененные техники операции. Их цель – снизить травматизацию органов и сосудов, предотвратить повышение давления в легких и тромбозы.
Информация про первые пересадки
Первые попытки были предприняты еще в середине прошлого века, но большинство из них не увенчались успехом: получатели погибли. Это произошло из-за отсутствия оборудования, иммуносупрессивного лечения, неопытности и понимания проблем.
Первую успешную трансплантацию провел Кристиан Барнард в 1967 году. Это положило начало новому этапу в трансплантологии, а введение циклоспорина в 1983 году еще больше ускорило этот процесс.
Препарат увеличил шансы пациентов за счет улучшения имплантации донорского сердца.
Несмотря на достижения медицины, современная трансплантология испытывает большой дефицит донорских органов. Это связано с правилами законодательства и недостаточной осведомленностью населения о важности трансплантации.
Возможные осложнения
После операции у реципиента остается шрам от разреза на грудной клетке, который начинается в области грудино-ключичного сустава и идет вниз до пупка. Для того чтобы не привлекать излишнее внимание окружающих и жить как раньше, больные вынуждены скрывать его под одеждой с высоким воротом, либо использовать специальные маскирующие косметические средства.
Самым опасным и трудным периодом, требующим максимальной адаптации организма к новому органу, являются первые десять дней после пересадки.
На начальном этапе приживания могут возникать следующие осложнения:
- отторжение трансплантата;
- тромбоз крупных артерий и сосудов;
- развитие инфекционного процесса;
- внутреннее кровотечение;
- застойные процессы в легких, пневмония;
- патологии почек и печени;
- выпотной перикардит (воспаление перикарда, которое сопровождается увеличением выпотной жидкости в его полости);
- аритмии.
Помимо этого, существуют поздние осложнения, которые могут проявиться как в течение первого года, так и спустя несколько лет:
- развитие онкологических заболеваний (меланома, лимфома, миелома и др.);
- инфаркт миокарда;
- ишемия;
- клапанная недостаточность;
- атеросклероз;
- заболевания сосудов – васкулопатии.
Продолжительность жизни
После трансплантации сердца выживаемость через год составляет 85%. Впоследствии у некоторых пациентов развивается отторжение, изменения, вызванные инфекционными заболеваниями, и этот процент снижается до 73%.
Ожидаемая продолжительность жизни более 10 лет обнаруживается менее чем у половины всех пациентов, перенесших трансплантацию сердца.
В целом новое сердце функционирует от 5 до 7 лет, но оно более подвержено дегенерации, чем здоровый исходный орган.
Постепенно человек может чувствовать себя хуже, но известны случаи, когда человек все еще сохраняет хорошее здоровье даже после такого длительного периода времени.
Жизнь после трансплантации
Пересадка сердца — это хирургическая операция по удалению поврежденного или больного сердца с заменой его на здоровое сердце донора. Большинство операций по пересадке сердца применяются к пациентам, находящимся в терминальной стадии сердечной недостаточности. Поиск донорского сердца — это самый трудоемкий процесс. Донорское сердце должно соответствовать вашему типу ткани, чтобы уменьшить шанс его отторжения. Пересадка сердца применяется как спасительная мера. Около 88% пациентов выживают в первый год после пересадки и 75% — в течение 5 лет. 10-летняя выживаемость составляет 56%.
Зачем необходима пересадка сердца?
Пересадка сердца требуется по нескольким причинам. Наиболее распространенной причиной является отсутствие полноценной функции желудочков миокарда и присутствие тяжелой сердечной недостаточности. Желудочковая недостаточность развивается при врожденных пороках сердца, но чаще встречается при врожденных дефектах одного желудочка или структурных нарушениях клапана. Хоть пересадка и является спасительной мерой, но имеет много рисков.
Каковы риски после пересадки сердца?
Нарушение функционирования донорского сердца
Наиболее частой причиной смерти в первый месяц после пересадки — это первичная дисфункция трансплантата, которая сопровождается нарушением работы донорского сердца. Такие факторы, как травма сердца донора или узкие кровеносные сосуды в легких пациента часто приводят к первичной дисфункции.
Отторжение донорского сердца
Отторжение является причиной смерти пациента в течение первого года после пересадки. Иммунная система реципиента принимает новое сердце, как посторонний предмет и атакует его. Отторжение происходят в течение 6 месяцев после трансплантации.
Сердечная васкулопатия аллотрансплантата
Это состояние связано с нарушением эластичности стенки коронарных артерий. В новом сердце они становятся плотными и жесткими. Это препятствует циркуляции крови и вызывает серьезные повреждения. Сердечная васкулопатия аллотрансплантата — это одна из причин сердечной недостаточности и смерти в первые годы после пересадки. Часто вызывает сердечные приступы, опасные аритмии и внезапную остановку сердца.
Осложнения от лекарств
Прием лекарств, которые блокируют иммунную систему от нападения клеток иммунитета на новое сердце, вызывает серьезные побочные эффекты. Они способны провоцировать повреждение почек. Поражение почек встречается у 25% пациентов в первый год после пересадки.
Инфекция
Инфекция является основной причиной госпитализации пациентов после пересадки сердца. Она также относится к причинам смерти в течение первого года после пересадки. Чаще всего пациенты подвержены инфекционным процессам из-за приема иммунодепрессантов.
Рак
Подавление иммунной системы повышает риск развития раковых заболеваний и злокачественных новообразований. Злокачественные процессы являются одной из причин смерти после трансплантации.
Жизнь с иммуносупрессией после трансплантации органа
Защитные силы Вашего организма всегда в поиске патогенных микроорганизмов и других чужеродных организмов. К сожалению, это значит, что Ваше тело не очень гостеприимный хозяин. Оно пытается излечить пересаженный орган, который спас Вам жизнь, так же, как любой обычный патогенный агент. Оно атакует. Отторжение органа – это ошибочная попытка Вашего организма защитить Вас. Именно поэтому применяется иммуносупрессия. Иммуносупрессивные препараты могут блокировать действие этих природных защитных сил. Обычно они позволяют Вашему организму жить в полной гармонии с новым органом. Но вся проблема в том, что, блокируя эту защиту, Вы станете более уязвимыми для инфекций. Эту жертву приходится приносить, для того чтобы провести трансплантацию. «Жизнь с трансплантатом это всегда балансирование между отторжением и инфекцией». Вы должны принимать достаточно медикаментов для предотвращения отторжения органа. Но Вы не можете принять такое большое количество лекарств, которое может слишком повысить риск инфицирования». Хорошей новостью является то, что врачи в настоящее время достигли значительных успехов в поддержании этого баланса. Нет, для того чтобы оставаться здоровым Вам не придется жить в стерильном пузыре. И после первых недель или месяцев после трансплантации с ограничениями Вашей жизни будет жить не так уж и сложно. «В общем, если Вы будете вести разумный и достаточно здоровый образ жизни, Вы будете в порядке. Какие меры предосторожности я должен буду принимать после трансплантации? Сразу после пересадки органа Вы будете чрезвычайно уязвимы. Вы будете в фазе индукции иммуносупрессии. Вы будете принимать достаточно высокие дозы иммуносупрессивных препаратов, поэтому необходимо тщательно следить за собой.
Вы должны:
1.Мыть часто свои руки. Мытье рук представляет собой отличный метод уменьшить влияние микроорганизмов. Особенно важно делать это перед едой.
2.Избегать общения с больными людьми. Лучше всего ограничить свои контакты с людьми, которые больны ОРВИ или любой другой инфекцией, такой как корь или ветряная оспа. Избегать людей, которые недавно проходили вакцинацию. Некоторые вакцины, такие как новая назальная вакцина против гриппа или противокоревая вакцина, содержат в своем составе живой вирус. Это может представлять опасность для людей со слабой иммунной системой. 4.Избегать многолюдных мест. Например, избегайте больших торговых комплексов и кинотеатров.
5.Не принимать участия в уходе за домашними животными. Питомцы могут переносить патогенные микроорганизмы, поэтому ограничивайте свое общение с ними. Вы не должны выгонять их из дому. Вместо этого лучше смотрите на это, как на возможность переложить на своего супруга/супругу или детей обязанности по уборке беспорядка, который устроил Ваш любимец, и уходу за его гигиеной.
6.Не заниматься садоводством. Некоторые опасные бактерии живут в почве. Так что позвольте своему саду на несколько месяцев стать диким. Или попросите детей заняться прополкой вместо Вас.
7.Ежедневно чистить зубы зубной щеткой и зубной нитью. Это поможет уберечь Вашу ротовую полость от инфекции. Поэтому чистите зубы ежедневно. 8.Не игнорировать порезы и царапины. Промывайте их и накладывайте повязку. Немедленно свяжитесь со своим доктором, если у Вас есть какие-либо признаки инфекции.
9.Заниматься очень безопасным сексом. Болезни, передающиеся половым путем, такие как герпес, могут стать проблемой для любого. Но для человека с пересаженным органом они могут быть действительно опасными. Даже презервативы не могут защитить Вас полностью. Простуда или вирусы могут передаваться даже со слюной. Спросите у своего доктора, что будет безопасным в Вашем случае. Естественно, что специфические рекомендации зависят от Вашего здоровья и Вашей ситуации. Отличия могут зависеть даже от места Вашего жительства. Если Вы живете в городе, то избегать многолюдных мест будет сложнее. Жизнь в сельской местности также таит множество опасностей, например, контактирование со скотом или потенциально опасной водой. Уточните подобные рекомендации у своего доктора. Меры предосторожности в течение всей жизни после трансплантации органа. В течение следующих шести месяцев или года после трансплантации органа, команда врачей, которые следят за Вашим здоровьем, скорее всего, снизит дозы Ваших медикаментов в «поддерживающей фазе» Вы будете принимать минимальную дозу. В это время Вы сможете немного ослабить меры предосторожности. Вы не будете восприимчивы к инфекции. Но все равно Вы должны будете соблюдать меры безопасности. Регулярно мойте руки и ограничьте общение с людьми, которые больны или недавно проходили вакцинацию. Если у Вас когда-нибудь уже был эпизод отторжения органа, Вашему доктору придется изменить Ваши медикаменты или повысить дозы, принимаемых Вами иммуносупрессивных препаратов. Это называется иммунотерапией против отторжения. Поскольку Ваша иммунная система будет находиться в угнетенном состоянии, Вы снова должны будете принимать некоторые дополнительные меры безопасности. Ваш доктор может также время от времени менять некоторые препараты. Некоторые из них могут со временем работать хуже. Также на фармацевтическом рынке могут появиться новые, более эффективные медикаменты, которые заменят старые, принимаемые Вами. Прием Ваших медикаментов после трансплантации органа. Вся жизнь после трансплантации органа обычно означает прием большого количества медикаментов. Большинство людей ежедневно принимает от шести до 12 различных лекарственных препаратов. А может быть и больше. Прием такого количества медикаментов может звучать устрашающе. Некоторые люди могут быть ошеломлены количеством медикаментов, которые они должны будут принимать. Но Вы должны помнить, что уже были больны и находились на сложном режиме приема медикаментов. Большинство людей в действительности считают, что режим приема медикаментов после трансплантации стал менее сложным. Прием Ваших медикаментов абсолютно необходим, для того чтобы Вы оставались здоровыми. Здесь приведено несколько подсказок.
1.Когда наступает время приема медикаментов, необходимых после трансплантации, строго следуйте советам вашего врача.
2.Пользуйтесь еженедельными или ежедневными коробочками для таблеток, чтобы Вы могли заранее устанавливать свои дозы и отслеживать их. 3.Используйте будильники, таймеры и цифровые часы, чтобы помочь Вам запомнить Ваши дозы.
4.Попросите членов Вашей семьи помочь Вам придерживаться необходимого графика приема медикаментов.
5.Держите свои медикаменты вдали от детей и домашних животных. 6.Храните свои лекарственные препараты в прохладном и сухом месте. 7.Держите список всех своих медикаментов на видном месте.
8.Если Вы пропустили прием препарата, не удваивайте дозу при следующем приеме.
9.Следите за тем, сколько медикаментов у Вас осталось. Всегда звоните в аптеку, чтобы вовремя пополнить запас.
10.Если это совпадает с рекомендациями вашего врача, принимайте свои медикаменты вместе с едой, чтобы предотвратить побочные эффекты на желудочно-кишечный тракт.
11.Планируйте прием медикаментов так, чтобы его можно было соотнести с Вашими ежедневными делами, такими как чистка зубов, обед или с укладыванием спать.
12.Никогда не прекращайте прием лекарств без согласия Вашего доктора.
Борьба с побочными эффектами препаратов
, которые Вы будете принимать после трансплантации Препараты, принимаемые после трансплантации и угнетающие Вашу иммунную систему, являются очень мощными. К сожалению, они могут повредить всему организму. Это значит, что они влияют на весь организм, вместо того, чтобы подавлять только иммунный ответ на пересаженный орган. Поэтому плохой новостью является то, что у Вас могут возникнуть побочные реакции на прием медикаментов. Хорошей новостью является то, что с подобными эффектами можно справиться. Специфические побочные эффекты могут быть разными. Это зависит от комбинации принимаемых Вами посттрансплантационных медикаментов. Здесь приведен общий список побочных реакций, которые могут у Вас возникнуть:
- Тошнота и рвота
- Диарея
- Головная боль
- Высокое артериальное давление.
- Высокий уровень холестерина.
- Одутловатость лица.
- Анемия.
- Артрит.
- Ломкость костей.
- Повышенный аппетит.
- Увеличение веса.
- Проблемы со сном.
- Перепады настроения.
- Отеки и чувство покалывания в руках и ногах.
- Акне и другие проблемы с кожей.
- Тремор.
- Потеря волос и нежелательный рост волос.
Да, это длинный список. Но не стоит слишком беспокоиться. Не у всех возникают подобные побочные реакции. Ответ одного реципиента на орган может значительно отличаться от ответа другого.
Не забывайте, что о любых побочных реакциях необходимо сообщать своему врачу. Возможно, он или она смогут поменять Ваши медикаменты. Или Ваш доктор может найти другие пути лечения этих проблем. Не стоит страдать без необходимости. Прием других медикаментов после трансплантации. В некоторых случаях, для того чтобы справиться с побочными эффектами Вам придется принимать больше медикаментов. Например, Вы можете принимать:
1.Антибиотики и противогрибковые препараты. Они применяются для лечения инфекции, возникшей вследствие угнетения Вашей иммунной системы.
2.Противоязвенные препараты. Применяются для лечения побочных реакций со стороны желудочно-кишечного тракта.
3.Диуретики. Они помогают справиться с проблемами с почками или высоким артериальным давлением.
Многие люди во время ранней стадии своего лечения нуждаются в приеме только дополнительных медикаментов. Когда Ваш доктор снизит дозы иммунодепрессантов, побочные эффекты будут беспокоить Вас меньше или исчезнут вообще.
Поскольку люди с пересаженным органом нуждаются в приеме такого большого количества препаратов, они должны очень внимательно относиться к вопросу об их взаимодействии. Убедитесь, что Ваш доктор знает обо всех медикаментах, которые Вы принимаете. В том числе и о препаратах, продаваемых без рецепта, или фитопрепаратах. Даже некоторые продукты питания, такие как, например, грейпфрутовый сок, могут взаимодействовать с некоторыми медикаментами.
Жизнь после трансплантации:
Безопасная физическая нагрузка. Возвращение к активной жизни после трансплантации при помощи физических упражнений и других видов физической активности людей, перенесших трансплантацию, очень характерно беспокоиться о повреждении их нового органа. Физическая активность может казаться рискованной. Велосипедные прогулки или езда на роликовых коньках, к которым Вы привыкли, могут казаться необдуманными поступками. После всего, что Вам пришлось перенести, чтобы получить орган для трансплантации, последнее, чего бы Вам хотелось – это повредить его. «Такая осмотрительность является нормальной реакцией, но Вы не так уязвимы, как Вы думаете. Физическая активность обычно не представляет опасности для людей с пересаженными органами. Часто именно это является залогом поддержания здоровья. Физические упражнения помогают людям, перенесшим операцию по трансплантации, так же, как и всем остальным. Они снижают Ваше артериальное давление, помогают Вашему сердцу и снижают Ваш вес. Также физическая активность помогает заснуть и расслабиться. И, занимаясь физическими упражнениями, Вы просто будете чувствовать себя лучше. Сколько времени займет возвращение к нормальной переносимости физических нагрузок? Конечно, Вы не сможете сразу же вернуться на теннисный корт. Но, восстановительный период после проведения трансплантации обычно не занимает больше времени, чем после других видов оперативных вмешательств. Выздоровление может немного замедляться из-за препаратов, которые Вам придется принимать, для того чтобы предотвратить отторжение органа. После пребывания в клинике около недели – дольше для пациентов с пересадкой сердца или легких – большинство людей могут идти домой. В течение нескольких недель Вы должны беречь себя. В течение приблизительно месяца люди обычно возвращаются к их привычному уровню активности, например, вождению автомобиля. Если не возникнет никаких осложнений, то по прошествии двух-трех месяцев они обычно полностью возвращаются к норме.
Новая энергия Утверждение о том, что люди после трансплантации больные или слабые, абсолютно неправильное. Вместо этого Вы можете чувствовать больше энергии, чем было у Вас в течение уже длительного времени. Успешная трансплантация обычно позволяет людям повысить переносимость физических нагрузок. Для того чтобы доказать это есть множество ярких примеров. Например, ChrisKlug, реципиент пересадки печени, который смог выиграть бронзовую медаль в сноуборде на зимних Олимпийских играх в 2002 году. Также примером может быть баскетболист SeanElliott, бывший игрок SanAntonioSpurs. Он вернулся в NBA через семь месяцев после пересадки почки.
Советы по физической активности 1.Посоветуйтесь со своим врачом, перед тем как приступить к выполнению своей фитнес-программы. Это касается всех, кто получил трансплантат. Особенно это касается тех, кто любит грубые и травматические виды спорта, такие как футбол или с высоким уровнем нагрузки, такие как бег трусцой.
2.Занимайтесь тем, что Вам нравится. Это естественно, но лучше повторить снова: если Вы не выберете вид спорта, который Вам нравится, то Вы не будете им заниматься. Поэтому не останавливайтесь на чем-то слишком быстро. Попробуйте различные варианты.
3.Будьте осторожны с плаванием. В общественных бассейнах и заливах могут быть опасные бактерии. Посоветуйтесь со своими врачами перед тем, как нырять.
4.Ставьте перед собой реалистические цели. Вы не должны сразу пытаться пробежать марафонскую дистанцию. Дайте себе время. Начинайте медленно и постепенно увеличивайте нагрузку. Старайтесь в итоге достигать определенной физической активности каждый день.
5.Не давите на себя. Слушайтесь своего тела. Если после упражнений Вы чувствуете боль или сильную усталость, то Вы слишком перегружаете себя. И в следующий раз не стоит так себя загонять.
6.Не занимайтесь этим сами. Рекомендуем физическую активность, которую можно выполнять вместе с другими людьми. Попробуйте пешие или велосипедные прогулки вместе с другом. Попробуйте посещать занятия по фитнесу. Выполнение чего-то вместе с другими людьми может быть веселее. Это также может повысить Вашу приверженность занятиям, ведь кто-то будет на Вас рассчитывать.
7.Проводите небольшие изменения. Мелочи создают различия. Мы рекомендуем заставлять себя ходить при малейшей возможности. Откажитесь от подписки на Вашу газету, чтобы вместо этого Вы могли ходить за ней в магазин на углу. Заведите собаку, которую Вам придется выгуливать
Каким должно быть сердце донора?
Донором сердца может стать человек, находящийся в коме с подтвержденной смертью головного мозга, сердечная деятельность которого поддерживается с помощью аппаратуры в реанимационном отделении. Как правило, таких тяжелых пациентов наблюдают в больнице после ДТП или инсультов. То есть фактически человек уже мертв, так как дышит за него аппарат искусственной вентиляции легких, а сердце работает с помощью медикаментозных средств. Но если такое сердце подсадить другому человеку, оно будет работать автономно уже в новом организме. Для того, чтобы изъять сердце из организма такого пациента, требуется согласие родственников или самого пациента, написанное еще при жизни. Если же родственников нет, или пациент остается неопознанным, его сердце могут забрать и без официальных документов.
Донорское сердце, готовое к трансплантации
После комиссии из нескольких человек, в том числе главного врача клиники, где находится донор, заполняются необходимые документы, приезжает врач из центра трансплантологии, обязательно с ассистирующей медсестрой. Далее проводится операция по забору донорского сердца, которое помещается в контейнер с кардиоплегическим раствором и транспортируется в центр.
Ниже приведены критерии отбора донорских сердец:
- Отсутствие сердечной патологии, подтвержденное по результатам ЭКГ, УЗИ сердца и коронароангиографии (КАГ, проводится донорам старше 45-50 лет),
- Отсутствие злокачественных опухолей,
- Отсутствие ВИЧ-инфекции, вирусных гепатитов (В, С),
- Совместимость групп крови донора и реципиента по системе АВО,
- Приближенные размеры сердца донора и реципиента, оцениваемые согласно результатам УЗИ сердца.
Какое обследование проводится перед операцией?
В программу подготовки входит перечень клинических видов обследования. Часть из них имеет инвазивный характер, подразумевает введение катетера внутрь сердца и крупных сосудов. Поэтому они проводятся в стационарных условиях.
- Стандартные лабораторные анализы, позволяющие контролировать функцию почек, печени, исключить воспаление.
- Обязательные обследования на инфекционные болезни (туберкулез, ВИЧ, вирусы, грибы).
- Исследования на скрытые онкологические заболевания (маркеры ПСА на опухоль простаты, цитология мазка шейки матки и маммография у женщин).
Инструментальные виды исследования определяются врачом, к ним относятся:
- эхокардиография,
- коронароангиография,
- рентгенография,
- определение функций дыхания;
- показатель максимального потребления кислорода позволяет установить уровень сердечной недостаточности, степень тканевой гипоксии, спрогнозировать выживаемость после операции;
- эндомиокардиальная биопсия клеток миокарда назначается при подозрении на системное заболевание.
Специальным исследованием с помощью введения катетера в полость правого предсердия и желудочка устанавливают возможность сосудистых изменений, измеряют сопротивление в легочных сосудах.
Учет показателя проводится в единицах Вуда:
- при более 4 — пересадка сердца противопоказана, изменения в легких носят необратимый характер;
- при значении 2–4 — назначают дополнительные пробы с вазодилататорами и кардиотониками для выяснения обратимости повышенного сопротивления сосудов, если изменения подтверждают обратимый характер, то остается высоким риск осложнений.
Со всеми выясненными рисками знакомят пациента перед получением письменного согласия на операцию.
Противопоказания
Трансплантация чаще всего проводится пациентам младше 65 лет. Очень важным фактором является желание пациента, если такового нет, процедура не рекомендуется.
Также операция по трансплантации не рекомендуется тем, у кого есть:
- Повышенное давление в легочной артерии более 4 единиц Вуда.
- Инфекционные заболевания в стадии обострения, сепсис.
- Заболевания соединительной ткани или аутоиммунные патологии, такие как ревматизм, болезнь Бехтерева, склеродермия, волчанка.
- Злокачественная опухоль сердца.
- Хронические патологии в стадии декомпенсации.
- Психическое заболевание, при котором невозможно связаться с пациентом до и после трансплантации.
- Ожирение.
Абсолютные противопоказания — злоупотребление алкоголем и курение, любые наркотические вещества.
Польза правильного питания
После трансплантации важно придерживаться своего распорядка дня и есть только здоровую пищу, не перегружая сердечно-сосудистую систему нездоровой пищей и приемами пищи.
Принимать пищу небольшими порциями 5-6 раз в день. Это помогает снизить стресс и предотвратить ожирение. Не допускайте длительных перерывов между приемами пищи.
Диета подразумевает исключение:
- Колбасные изделия.
- Молочные продукты с высоким содержанием жира, в том числе твердые сыры.
- Жирное мясо.
- Копчености.
- Кекс.
- Субпродукты мясные.
- Яичные желтки.
- Рис, манная крупа и макаронные изделия.
Алкоголь и курение строго запрещены. Очень вредны газированные и энергетические напитки. Лучше отказаться от сладкого и соли. Но если нельзя есть свежую соль, лучше перейти на йодированную соль, но не более 5 граммов в сутки. Из сладкого можно есть сухофрукты.
Продукты полезны на пару или в вареном виде. Последний прием пищи должен быть не позднее, чем за 2-3 часа до сна.
В рацион необходимо включать:
- Овощи и фрукты.
- Рыба, приготовленная на пару.
- Постный кефир.
- Морепродукты.
- Хурма.
- Орехи.
- Чеснок.
- Помидоры.
- Оливковое и кукурузное масло.
- Перловка, ячка, гречка, овсянка.
- Отрубной хлеб, ржаной хлеб.
Важно снизить калорийность еды до 2500 ккал в послеоперационном периоде. Половину рациона должен составлять белок, причем 25% его — растительного происхождения. Жиры должны составлять 40% дневного рациона, но только растительные жиры. Углеводы составляют 10%. Нельзя выпивать более 1,5 литров жидкости в день.
Преимущества протезирования клапанов сердца за рубежом
Хирургическая замена клапанов считается малотравматичной операцией в сравнении с трансплантацией. Пересадка сердца в Германии дорогостоящая и сложная процедура, но результаты лечения этого стоят. Стоимость пересадки клапанов сердца обосновывается диагнозом пациента, уровнем клиники и видом имплантата.
Также следует отметить, что такое вмешательство возвращает к жизни больных с хронической сердечной недостаточностью. Эти пациенты постепенно могут восстановить свою физическую активность и вернуться к работе, не связанной с тяжелым физическим трудом.
Специалисты Deutsche Medizinische Union в ходе предварительной консультации сообщат пациенту стоимость лечения и реабилитации. При этом цена услуг будет включать комплекс сопроводительной помощи и оформление документов для выезда за рубеж.
Команда DMU сопоставит цены на пересадку клапанов сердца в клиниках Германии и тем самым поможет человеку сделать оптимальный выбор кардиологического центра. Мы также организуем проведение окончательной диагностики и консультацию с профильным немецким кардиохирургом.
Как долго ждать операции?
Для того, чтобы пациенту было пересажено новое сердце, требуется составить лист ожидания в центре трансплантологии. Такие центры сотрудничают с лечебными учреждениями, где потенциально могут наблюдаться возможные доноры – больницы травматологического, неврологического профиля и др. Периодически центр отправляет в больницы запрос о наличии возможного донора сердца, а затем сопоставляет нуждающихся в пересадке и имеющихся доноров согласно вышеперечисленным критериям отбора. Направление в центр трансплантологии пациент получает у лечащего врача – кардиолога и/или кардиохирурга.
После составления листа ожидания может пройти достаточное количество времени, и если подходящий донор так и не будет найден, пациент может умереть от сердечной недостаточности, так и не дождавшись операции. Если же донор найден, операция будет проведена в ближайшие недели после этого.
В связи с тем, что основным показанием при ХСН является прогнозируемая выживаемость пациента менее одного года, необходимо искать донора именно в эти критические сроки.