© Автор: А. Олеся Валерьевна, к.м.н., практикующий патологоанатом, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
Под смертью мозга подразумевают полную и безвозвратную остановку его жизнедеятельности, когда сердце продолжает работать, а дыхание поддерживается посредством искусственной вентиляции легких (ИВЛ).
К сожалению, число больных, у которых произошли необратимые явления в головном мозге, велико. Их лечением занимаются реаниматологи, обеспечивающие поддержание главных систем жизнеобеспечения — дыхания и кровообращения. С медицинских и этических позиций установить факт необратимости гибели мозга всегда тяжело, ведь это означает признать человека мертвым, хотя его сердце продолжает сокращаться.
Мозг живет после смерти человека около пяти минут, то есть после остановки сердца он еще какое-то время способен поддерживать свою активность. В этот период очень важно успеть провести реанимацию, тогда шансы на полноценную жизнь будут. В противном случае необратимая гибель нейронов станет фатальной.
Для родных и близких вопрос признания больного родственника нежизнеспособным по причине смерти мозга очень труден: многие верят, что случится чудо, другие считают, что врачи прилагают недостаточно усилий для «оживления» пациента.
Нередки случаи судебных разбирательств и споров, когда родственники сочли отключение аппарата вентиляции легких преждевременным или ошибочным. Все эти обстоятельства заставляют объективизировать данные симптоматики, неврологического и иных видов обследований, чтобы ошибка была исключена, а врач, отключивший аппарат ИВЛ, не выступил в роли палача.
В России и большинстве других государств смерть мозга отождествляют с гибелью всего организма, когда поддержание жизнедеятельности других органов посредством медикаментозного и аппаратного лечения нецелесообразно, что отличает мозговую смерть от вегетативного состояния и комы.
Как уже было сказано, при обычных условиях смерть мозга наступает через 5 минут после остановки дыхания и сердцебиения, но при низких температурах и различных заболеваниях этот период может удлиняться или укорачиваться. Кроме того, реанимационные мероприятия и лечение позволяют восстановить сердечную деятельность и обеспечить вентиляцию легких, однако работа мозга не всегда может быть возвращена в исходное состояние — возможны комы, вегетативное состояние либо необратимая гибель нервной ткани, требующие разных подходов со стороны специалистов.
Установленная посредством четких критериев смерть головного мозга служит единственным поводом, когда врач вправе отключить все аппараты жизнеобеспечения без риска быть привлеченным к юридической ответственности. Понятно, что такая постановка вопроса требует соблюдения всех алгоритмов диагностики данного состояния, и ошибка при этом недопустима.
Этапы диагностики гибели мозга
Для точного определения, жив мозг либо в нем уже произошли необратимые и не совместимые с жизнью изменения, разработаны четкие рекомендации, которым должен следовать каждый специалист, столкнувшийся с пациентом в тяжелом состоянии.
Диагностика смерти мозга включает несколько этапов:
- Точное определение причины патологии.
- Исключение других изменений мозга, которые клинически схожи с его смертью, но при определенных условиях могут быть обратимы.
- Установление факта прекращения деятельности всего мозга, а не только отдельных его структур.
- Точное определение необратимости поражения мозга.
Основываясь на клинических данных, врач вправе поставить диагноз смерти головного мозга без привлечения дополнительных инструментальных способов диагностики, поскольку разработанные критерии позволяют определить патологию с абсолютной точностью. Однако в наше время, когда заключение о любом заболевании базируется на множестве объективных результатов, в диагностический процесс вовлекаются инструментальные и лабораторные тесты.
перфузия мозга на МРТ в норме (слева), при смерти мозга (в центре), при вегетативном состоянии (справа)
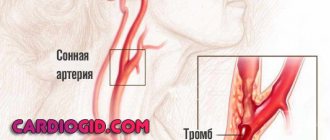
Дополнительные обследования не исключены из диагностических алгоритмов при смерти мозга, но и не являются строго обязательными. Их назначение — ускорить установление факта гибели мозга, особенно, в клинически сложных случаях, хотя и без них вполне можно обойтись. В России допускается проведение лишь электроэнцефалографии и ангиографии сонных и позвоночных артерий как единственно достоверных при определении признаков необратимости мозговых нарушений.
Предупреждение развития прижизненной запредельной комы
Поскольку данное состояние возникает вторично на фоне прочих патологий и заболеваний, то мероприятия по его предотвращению в основном сводятся к своевременному диагностированию и адекватному лечению причинных расстройств.
Важным для больного является соблюдать рекомендации врача, вовремя проходить необходимые обследования, не нарушать правила приёма назначаемых препаратов.
В ряде случаев, когда есть серьёзные основания опасаться развития угрожающих для жизни состояний, уместным для лечащего врача будет уделить внимание препаратам, активирующим мозговую деятельность (например, ноотропным средствам).
Конечно, это не устранит подобную угрозу, но может несколько снизить её, либо увеличить время, в течении которого больному может быть оказана помощь.
Особенности и критерии констатации мозговой смерти
В медицине понятия клинической и биологической смерти относятся ко всему организму, подразумевая обратимость или необратимость наступающих изменений. Применяя этот параметр к нервной ткани, о клинической смерти мозга можно говорить первые 5 минут после остановки дыхания, хотя гибель нейронов коры начинается уже на третьей минуте. Биологическая смерть характеризует тотальное расстройство мозговой деятельности, которое невозможно повернуть вспять никакими реанимационными действиями и лечением.
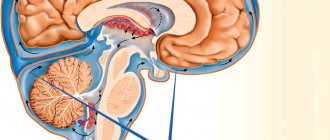
Необходимость в оценке состояния мозга возникает обычно при коматозных и им подобных состояниях, когда пациент находится без сознания, контакт с ним невозможен, гемодинамика и работа сердца могут быть нестабильными, дыхание обычно поддерживается аппаратом, тазовые органы не контролируются, нет движений и чувствительности, рефлексы и мышечный тонус угасают.
Реанимация
Последствия смерти мозга необратимы. Если человек находится без сознания, еще не значит, что ему нужно выполнять мероприятия по реанимации (ИВЛ, массаж сердца).
Массаж сердца категорически противопоказан, если сердце пострадавшего бьется, пусть даже и неправильно. В этом случае массаж может, наоборот, препятствовать правильному сокращению сердечной мускулатуры.
Дыхание рот в рот или рот в нос, а также непрямой массаж сердца выполняют лишь в том случае, если отсутствует сердцебиение. Такие мероприятия могут спасти человеку жизнь. Если обеспечить подачу в организм кислорода, наладить кровообращение, не произойдут необратимые некротические изменения. Функции организма могут быть полностью восстановлены.
Если пострадала беременная, важно следить не только за ее жизненными показателями, но и за состоянием плода. Больную нужно максимально быстро доставить в больницу, так как из-за травмы и стресса ребенок может погибнуть.
Крайне важно досконально владеть приемами реанимации. Любой из нас может освоить их и при необходимости спасти жизнь человеку.
Оценка причин смерти мозга
Врач вправе приступить к диагностике биологической смерти мозга только тогда, когда точно известны причинные факторы и механизмы изменений в нервной ткани. Причины необратимых мозговых нарушений могут быть первичными, вызванными непосредственным повреждением органа, и вторичными.
Первичное поражение мозга, повлекшее его гибель, провоцируют:
- Тяжелые черепно-мозговые травмы;
- Кровоизлияния, как травматические, так и самопроизвольные;
- Церебральные инфаркты любой природы (атеросклероз, тромбоэмболия);
- Онкологические заболевания;
- Острая гидроцефалия, отек;
- Перенесенные хирургические операция внутри черепа.
Вторичное необратимое повреждение происходит при патологии других органов и систем — остановка сердца, шоки, выраженная гипоксия на фоне расстройств системного кровообращения, тяжелые инфекционные процессы и др.
Важным диагностическим этапом считается исключение всех других патологических состояний, которые могли бы проявиться похожей со смертью мозга симптоматикой, но которые, тем не менее, потенциально обратимы при правильном лечении. Так, диагноз гибели мозга не должен даже предполагаться, пока специалист не удостоверится в отсутствии таких влияний, как:
- Интоксикации, отравления лекарственными препаратами;
- Гипотермия;
- Гиповолемический шок при кровопотерях, обезвоживании;
- Комы любого происхождения;
- Действие миорелаксантов, наркозных средств.
Иными словами, непреложным условием при диагностике мозговой смерти будет поиск доказательств, что симптоматика не вызвана угнетающими нервную ткань лекарствами, отравлениями, расстройствами метаболизма, инфекциями. При интоксикации, проводится соответствующее лечение, но пока ее признаки не будут ликвидированы, заключение о смерти мозга не рассматривается. Если все возможные причины отсутствия функционирования мозга исключены, то будет поставлен вопрос о его гибели.
При наблюдении за больными, у которых мозговые расстройства потенциально связаны с другими причинами, определяется ректальная температура, которая не должна быть менее 32 С, систолическое артериальное давление не менее 90 мм рт. ст., а если оно ниже — внутривенно вводятся вазопрессоры для поддержания гемодинамики.
Анализ клинических данных
Следующим этапом диагностики смерти головного мозга, который начинается после установления причин и исключения другой патологии, будет оценка клинических данных — коматозное состояние, отсутствие стволовых рефлексов, невозможность спонтанного дыхания (апноэ).
Кома — это полное отсутствие сознания. Согласно современным представлениям, она всегда сопровождается тотальной атонией мышечной системы. В коме пациент не реагирует на внешние раздражители, не ощущает болевых воздействий, изменений температуры окружающих предметов, прикосновений.
Стволовые рефлексы определяются всем без исключения больным при вероятной смерти головного мозга, при этом для верификации диагноза всегда учитывают следующие признаки:
- Нет ответа на достаточно интенсивные болевые воздействия в зонах выхода ветвей тройничного нерва либо отсутствие иных рефлексов, дуги которых замыкаются выше шейной части спинного мозга;
- Глаза не двигаются, зрачки на световой раздражитель не реагируют (когда точно установлено, что нет воздействия медикаментов, их расширяющих);
- Роговичные, окуловестибулярные, трахеальные, фарингеальные и окулоцефальные рефлексы не определяются.
Отсутствие окулоцефалических рефлексов определяют при поворачивании головы больного в стороны с приподнятыми веками: если глаза остаются неподвижными, то и рефлексов нет. Этот симптом не оценивается при травмах шейного отдела позвоночника.
проверка окулоцефалических рефлексов
связь окулоцефалических и окуловестибулярных рефлексов с жизнеспособностью ствола мозга
Для определения окуловестибулярных рефлексов голову пациента приподнимают, а в ушные проходы при помощи тонкого катетера подается холодная вода. Если ствол мозга активен, то глазные яблоки будут отклоняться в стороны. Этот симптом не показателен при травмировании барабанных перепонок с нарушением их целостности. Фарингеальные и трахеальные рефлексы проверяют путем смещения интубационной трубки или введения бронхиального аспирационного катетера.
Одним из важнейших диагностических критериев смерти мозга считают невозможность самостоятельного дыхания (апноэ). Этот показатель является завершающим на этапе клинической оценки функционирования мозга и к его определению можно переходить только после проверки всех вышеперечисленных параметров.
Чтобы определить, способен больной дышать самостоятельно или нет, недопустимо просто отключить его от оборудования для ИВЛ, поскольку резкая гипоксия окажет пагубный эффект на уже страдающие мозг и миокард. Отключение от аппаратуры проводится на основании теста апноэтической оксигенации.
Апноэтический тест включает контроль газового состава крови (концентрация в ней кислорода и углекислоты), для чего в периферические артерии устанавливают катетер. До того, как отсоединить аппарат ИВЛ, на протяжении четверти часа проводится вентиляция легких в условиях нормального содержания СО2 и повышенного давления кислорода. После соблюдения этих двух правил аппарат ИВЛ отключается, а в трахею по интубационной трубке подается увлажненный 100%-ный кислород.
Если самостоятельное дыхание возможно, то нарастание уровня углекислого газа в крови приведет к активации стволовых нервных центров и появлению спонтанных дыхательных движений. Наличие даже минимального дыхания служит поводом к исключению смерти мозга и немедленному возвращению к искусственной вентиляции органов дыхания. Положительный результат пробы, то есть отсутствие дыхания, будет говорить о необратимой гибели стволовых структур головного мозга.
Что чувствует врач, отключающий человека от аппаратов и забирающий его органы
Фото с сайта vitals.nbcnews.com
— А еще вопрос, может быть, не к вам. Если на столе умирает человек, и вы понимаете, что он – потенциальный донор. То есть, он умер, но можно изъять органы и пересадить кому-то другому.
— Я несколько раз ездил на заборы сердца.
Помню, два месяца назад я ездил в одну московскую больницу. Парню двадцать три года, его просто избили возле метро, но чем-то так стукнули, что разбили голову на две части. Нашли его родственников, они подписали разрешение на забор органов. В почке нуждался ребенок, в печени — женщина и мужчина – на две доли ее разделили, в сердце – тридцатилетний мужчина. И вот подписаны все документы, пациент подключен к аппаратам, и ты стоишь на заборе, видишь эту открытую черепную коробку и начинаешь себя ставить на место этого парня.
Если б ты просто пришел, аппарат отключил – и все. Ведь уже констатирована смерть мозга, и ты знаешь, что через 2-3 дня во всем организме произойдут необратимые изменения. Не живут люди с разрубленной на 2 части головой. Но я должен еще и еще проверить все документы и поставить подпись, что я согласен на забор. А потом очень аккуратно вести динамику — чтобы не дай Бог сердце не пострадало от гипоксии, асистолии. Ведь сердце нужно забрать «живым», теплым.
Мне иногда снятся сны: пациент очнулся и говорит: «Почему вы берете у меня сердце?»
Вообще этот забор органов бывает тяжелее, чем даже неуспешная реанимация. Потому что там ты что-то делал, боролся со смертью, а здесь у тебя лежит труп живой. Ничего нельзя сделать, совсем. Вчера он жил, а потом ударили, или авария, или КАМАЗ наехал, – много случаев было.
Скриншот c youtube.com
И когда ты отключаешь аппараты, тебя всего трясет, потому что ты понимаешь: «Человек только что был, а теперь его нет». И у него начинают забирать органы.
А потом едешь с этим сердцем с мигалками по городу. Тогда ехали спасать тридцатилетнего мужчину. Он служил в армии, заболел ангиной, и у него началась тяжелейшая кардиомиопатия: сердце разрушилось, спасала только пересадка. Еще из клиники, где забирали органы, я сделал звонок, что везу сердце, а врачи сделали пациенту кожный разрез и начали выделять старое сердце. Здесь не теряется ни минуты.
И потом ты видишь то же сердце в другом человеке, оно работает как родное, и пациент с маской на лице после операции показывает тебе жестом: «У меня все хорошо!» И вот тут немного переключаешься, потому что, да, один умер, но благодаря нему спасли жизнь другого.
В тот раз спасли пятерых человек, они продолжат жить, продолжат свой род. И ты понимаешь, что это гуманно по отношению к ним – мы не дали им умереть. А про донора – опять думаешь про судьбу: ну кто знал на самом деле, что он к метро пойдет…
Наблюдение и доказательство необратимости патологии
При отсутствии дыхания можно говорить об утрате жизнедеятельности всего головного мозга, врачу остается установить лишь факт полной необратимости этого процесса. О необратимости мозговых нарушений можно судить через определенное время наблюдения, зависящее от причины патологии, вызвавшей гибель нервной ткани.
Если произошло первичное поражение мозга, то для констатации смерти мозга длительность наблюдения должна составлять не меньше 6 часов от момента, когда симптоматика патологии была только зафиксирована. По истечении этого периода проводится повторный неврологический осмотр, а в апноэтическом тесте уже нет необходимости.
Ранее рекомендовалось наблюдать за больным минимум 12 часов, но сейчас в большинстве стран мира время сокращено до 6 часов, так как этот временной интервал считается достаточным для диагностики смерти головного мозга. Кроме того, сокращение времени наблюдения играет важную роль при планировании пересадки органов от пациента с погибшим мозгом.
При вторичных повреждениях нервной ткани для постановки диагноза гибели мозга необходимо более продолжительное наблюдение — минимум сутки с момента начальных симптомов патологии. Если есть основания подозревать отравления, то время увеличивается до 72 часов, на протяжении которых каждые 2 часа проводится неврологический контроль. При отрицательных результатах через 72 часа производится констатация смерти мозга.
На основании изложенных диагностических критериев в ходе наблюдения за больным фиксируются несомненные признаки смерти мозга — отсутствие рефлекторной, стволовой активности, положительный апноэтический тест. Эти параметры считают абсолютно показательными и надежными, не требующими дополнительного обследования, поэтому используются врачами всего мира.
Дополнительные обследования
Из дополнительных обследований, которые могут повлиять на диагностику, разрешены электроэнцефалография (ЭЭГ) и ангиография. ЭЭГ показана тем пациентам, которым определение рефлексов затруднено — при травмах и подозрении на них шейного отдела позвоночного столба, разрывах барабанных перепонок. ЭЭГ проводят после всех тестов, включая апноэтический. При смерти мозга она показывает отсутствие какой-либо электрической активности в нервной ткани. При сомнительных показателях исследование может быть проведено повторно или с применением раздражителей (свет, боль).
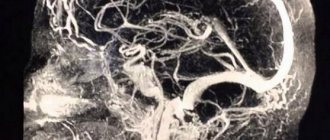
неспавшиеся сосуды мозга на ангиографии в норме
Если ЭЭГ показана в клинически сложных случаях и не влияет на продолжительность общего наблюдения, то панангиография сонных и вертебральных артерий призвана максимально укоротить это время. Она проводится на заключительном диагностическом этапе и подтверждает необратимость остановки жизнедеятельности мозга.
К примеру, при возможной интоксикации пациента следует наблюдать не меньше трех суток, но досрочно определить смерть мозга можно, если сразу же, с появления признаков выпадения его функций, дважды провести исследование магистральных артерий мозга с промежутком минимум в полчаса. При отсутствии контрастирования артерий можно говорить о тотальной и необратимой остановке мозгового кровотока, при этом дальнейшее наблюдение становится нецелесообразным.
Видео: пример проведения ЭЭГ для подтверждения смерти мозга
Клиническая диагностика биологической смерти мозга трудоемка, требует постоянного наблюдения и поддержания витальных функций, поэтому уже много лет ведутся поиски другого метода, который позволил бы с не меньшей, нежели клиника, точностью устанавливать достоверный диагноз. Однако, как бы ни старались специалисты, ни один из предложенных способов не сравним по точности и надежности с клинической оценкой состояния мозга. Более того, другие методики более сложны, менее доступны, инвазивны или недостаточно специфичны, а на результат очень сильно влияют опыт и знания врача.
Стремление ускорить процесс констатации смерти мозга во многом связано с бурным развитием нового направления медицины — трансплантологии. Рассматривая диагноз смерти мозга с этой позиции, можно говорить о том, что ценой заключения о гибели мозга может стать не одна, а несколько жизней — и потенциального донора, и других людей, нуждающихся в пересадке органов, поэтому спешка или несоблюдение алгоритма наблюдения недопустимы.
Принимая решение о констатации мозговой смерти, врач должен помнить об этической стороне вопроса и том, что жизнь любого человека бесценна, поэтому строгое соответствие его действий установленным правилам и инструкциям обязательно. Возможная ошибка увеличивает и без того высокую степень ответственности, заставляя многократно перестраховываться и сомневаться, перепроверять и взвешивать каждый шаг.
Диагноз смерти головного мозга устанавливается коллегиально реаниматологом и неврологом, причем каждый из них должен иметь стаж работы не менее пяти лет. При необходимости дополнительного обследования привлекаются специалисты других профилей. Трансплантологи и иные лица, задействованные в заборе и пересадке органов, не могут и не должны участвовать либо влиять на процесс диагностики смерти мозга.
После установки диагноза…
После того, как смерть мозга подтверждена всеми клиническими данными, у врачей есть три варианта действий. В первом случае они могут пригласить трансплантологов для решения вопроса о заборе органов для пересадки (этот механизм регулируется законодательством конкретной страны). Во втором — поговорить с родными, объяснить суть патологии и необратимость поражения мозга, а затем прекратить искусственную вентиляцию легких. Третий вариант — наиболее экономически невыгодный и нецелесообразный — продолжать поддержание работы сердца и легких до того момента, пока не наступит их декомпенсация и смерть пациента.
***
Проблема гибели мозга при сохранной сердечной деятельности носит не только медицинский характер. Она имеет существенный морально-этический и юридический аспект. Общество в целом знает, что смерть мозга тождественна смерти больного, но врачам приходится прилагать серьезные усилия, такт и терпение при беседе с родственниками, решении вопросов трансплантации и определении конечного варианта своих действий после установления диагноза.
К сожалению, до сих пор распространены случаи недоверия к врачам, неоправданные подозрения в нежелании продолжать лечение, обвинения в халатном отношении к своим обязанностям. Многие по-прежнему думают, что при поверхностной оценке состояния пациента врач просто отключит аппарат ИВЛ, не убедившись в необратимости патологии. Вместе с тем, вникнув в алгоритмы диагностики, можно представить, насколько длителен и сложен путь к окончательному диагнозу.
«А если он проснется овощем?»
Фото с сайта health.usnews.com
— Насколько знаю, такие же количественные стандарты существуют и для реанимации – по инструкции пациентов положено реанимировать определенное количество минут. А что на практике?
— Полгода назад был случай, когда мы реанимировали 245 минут – а вообще по нормативам — полчаса.
Такая долгая реанимация — уникальный случай, вообще нереально. Молодой парень, с очень тяжелым пороком сердца. Его готовили к операции, и вдруг он начал умирать. Мы ему делали сначала закрытый массаж сердца, потом открытый — хирурги, открывали грудную клетку. В итоге он ожил. Да, потом болел – был отек мозга, декомпенсация, полиорганная недостаточность, дыхательная. Но ему все-таки сделали операцию на сердце, он был переведен в палату и выписан, там все стабильно.
— То есть, по вашим словам я понимаю, что реанимировать надо до последнего?
— У нас говорят, «до победного».
— А умом в это время вы понимали, что парень может овощем проснуться, например?
— Где-то понимали, конечно. Но парень, во-первых, молодой, — ему девятнадцать лет. И мы просто чуяли, что надо идти до конца – литрами вводили специальные препараты. Но по мониторам мы видели, — надежда есть. Видим синусовый ритм – с нарушениями, но понимаем, что потом можем с этим побороться, есть такие препараты. Понимали, что уже все регламенты превышены, но шли до победного. И парнишку в итоге спасли.
Просто каждый специалист занимается своим делом. Например, журналист на войне, и мимо него летят пули. А он пишет. Ты — спасаешь. Ведь ничего ж неизвестно заранее точно: что будет именно с этим человеком. А вдруг все будет хорошо?
— Идете в атаку.
— Да. Понимаете, медицина – не математика.
Бывает, например: привозят пациента, операция аорто-коронарного шунтирования, прошла идеально — буквально от разреза до кожного шва. Мужчина, сохранный, пятьдесят лет, три шунта. После операции перевозим в реанимацию – вдруг асистолия. Смерть.
Или наоборот — пациенты с тяжелейшими отеками мозга, которых заводили, долбили разрядами, прожигали кожу прям до кости и качали до переломанных ребер – ломали просто грудину, но прокачивали сердце, чтоб «голова не отлетела». И в итоге им делали операции, делали послереанимационную пластику – и они возвращались, и все было нормально.
— Есть такое мнение, что сами врачи, которые представляют реанимационный процесс и возможные последствия при тяжелых диагнозах, просят: «Не откачивайте меня».
— Не сталкивался с таким. Видел другое. Например, начинается операция, и ты вводишь пациента в наркоз, объясняешь ему, что сейчас будет – его привяжут к столу, он заснет, объясняешь, что будет, когда он проснется. И несколько раз пациенты, особенно старшего возраста, просили: «Если я умру, не вскрывайте».
Помню, был случай – просто мистика какая-то, сейчас вспомнил его, до сих пор в голове не укладывается. Пациент занимался изготовлением памятников.
И вот ложится он на стол и говорит: «Если я умру, не вскрывайте. Но вообще я себе памятник уже выбил, с фотографией, полную дату рождения, только дату смерти не подписал».
И я стою, у меня мурашки по коже: «Что же он такое говорит?» Думал, я вообще сейчас операцию отменю. Но потом успокоился и решил: «Ладно, человек просто волнуется».
Этому пациенту сделали операцию. Все прошло идеально, хотя было тяжело — она шла двенадцать часов. Привозят его в реанимацию, он просыпается, все в норме. И вдруг – раз – остановка сердца. Мы его реанимируем полтора часа, но он умирает. Памятник пригодился.
— Как врачи справляются с тем, что сделали все, а человек умер? Получается, — что же зависит от врача?
— Когда так происходит, потом об этом все время думаешь, прокручиваешь ситуацию. Тем более операций в день может быть несколько: ты можешь выйти с одной и тут же пойти качать ребенка, который умирает при тебе.
Здесь важно себе повторять: ты не всемогущ, наверное, у человека судьба такая. И нельзя давать себе слабинку как специалисту – хирургу, реаниматологу или анестезиологу. Но я иногда плачу. Начинаешь думать над жизнью: «Почему он умер такой молодой?» Ты был вместе с ним, прошел через какой-то, в общем, ад, пытался выдернуть его у смерти, не смог. Эти мысли все время в голове. Я не знаю ответов.