Современная медицина позволяет избавиться от геморроя при помощи малоинвазивных методов. Коагуляция узлов – это воздействие на них без необходимости проводить болезненную хирургическую операцию. К положительным сторонам этого метода можно отнести возможность избавиться от узлов без применения сильнодействующих лекарственных препаратов и проводить длительный период реабилитации. Перед назначением коагуляции врач проводит полную диагностику пациента, определяет стадию заболевания, количество и размер узлов.
В чем суть коагуляции геморроидальных узлов?
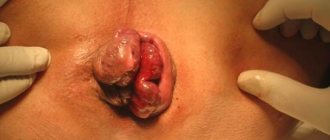
Инфракрасная коагуляция геморроидальных узлов подразумевает локальное тепловое воздействие волн на проблемные участки, генерируемых инфракрасным лучом. С помощью данного метода нарушается кровоснабжение геморроидального новообразования, что в результате приводит к ее деструкции и отпаданию.
Инфракрасная коагуляция рекомендуется для лечения 1 и 2 стадии геморроя
Радиоволновая коагуляция геморроидальных узлов предполагает применение высокочастотных волн, выполнение бесконтактного разреза, вапоризацию сосудов. Благодаря нагреванию производится рассекающий эффект, который впоследствии приводит к разрушению узла.
На 3-4 стадии геморроя обычно рекомендуется радиоволновая коагуляция
Обе методики являются достаточно эффективными. Специалист выбирает ту технику, которую посчитает наиболее оптимальной для того или иного индивидуального случая.
Малоинвазивные процедуры отличаются безболезненностью и минимальным риском послеоперационных осложнений. Пациент возвращается к привычному ритму жизни практически сразу после процедуры.
Статистика показывает, что обычно пациенты благополучно переносят обе манипуляции. Для обеих процедур используется специализированное медицинское оборудование.
Для проведения инфракрасной коагуляции геморроидальных узлов:
- электрическая система,
- держатель для аппликатора,
- аппликатор, оснащенный жестким светодиодом на основе кварцевого стекла.
Для проведения радиоволновой коагуляции:
- аппарат, излучающий высокочастотные волны,
- ультразвуковое устройство для контроля манипуляции.
Показания к коагуляции при геморрое
Инфракрасная коагуляция геморроидальных новообразований рекомендуется пациентам с внутренней или комбинированной формой геморроя.
К основным показаниям в данном случае относятся:
- геморроидальные узлы на 1 или 2 стадии развития,
- наличие геморроидальных узлов с кровотечением,
- комбинированная форма геморроя,
- невозможность достижения нужного терапевтического эффекта посредством лигирования геморроидальных узлов.
Показания к радиоволновой коагуляции:
- геморроидальные узлы на 3 или 4 стадии развития,
- наличие внутренних геморроидальных новообразований,
- наличие наружных геморроидальных узлов.
Обе разновидности коагуляции – современные методы лечения геморроя различных форм. Доверить выбор метода следует квалифицированному специалисту. Он учтет особенности течения заболевания, формы и локализации геморроидальных узлов, вид осложнений, оценит общую симптоматику. Это позволит ему определиться с лучшим методом для своего пациента.
Принцип метода
Инфракрасный коагулятор – это прибор, который позволяет осуществлять прижигание тканей контактным способом. Он состоит из блока и аппликатора, которым непосредственно выполняются все манипуляции на прямой кишке. Блок снабжен таймером, позволяющим задавать параметры коагуляции.
Аппликатором хирург осуществляет прижигание сосудистой ножки измененных кавернозных телец, вызывая их некроз. Обработанные таким образом геморроидальные узлы запустевают и отмирают, отделяясь от слизистой через несколько дней.
Преимущества:
- минимальная травматизация подлежащих тканей
- возможность задать время воздействия инфракрасного излучения с точностью до долей секунды
- возможность задействовать минимальную тепловую энергию для инфракрасного облучения
Недостатки:
- ограничение количества узлов, которые можно коагулировать за одну манипуляцию (обычно одно вмешательство позволяет избавиться от 1-3 узлов)
- высокая стоимость
- ограниченные показания к применению.
Возможные осложнения:
- кровотечение – послеоперационное или на фоне удаления отмершего геморроидального узла
- геморроидальный тромбоз
- выраженная боль в заднем проходе
- некроз слизистых оболочек
- присоединение вторичной инфекции
Противопоказания к коагуляции геморроидальных узлов
Инфракрасная коагуляция не выполняется, если у пациента запущенная форма заболевания. При гнойно-воспалительном процессе процедура чаще всего не проводится. При 3-4 стадии геморроя обычно нужна радиоволновая коагуляция. К другим противопоказаниям относятся:
- повреждения слизистой ректального канала,
- наличие ректальных свищей,
- гнойное воспаление,
- воспаление выраженного характера в тканях малого таза,
- тромбоз.
Радиоволновая коагуляция не проводится при таких противопоказаниях:
- сахарный диабет,
- пожилой возраст пациента,
- обострение инфекционных заболеваний,
- эпилепсия.
Записаться на прием
Лечение геморроя
Запись к проктологу
Онлайн запись на прием к врачу проктологу.
Телефоны:
+7 (812) 30-888-03
+7
Адрес клиники: Санкт-Петербург, Выборгский район, ул. Асафьева, 9, к 2, лит. А (ст. м. Озерки, ст. м. Проспект Просвещения)
Ниже будут рассмотрены основные способы лечения заболевания геморрой без операции:
- Легирование геморроя латексными кольцами
- Инфракрасная коагуляция геморроя
- Криотерапия
- Склеротерапия
Ключевые принципы подготовки к операции
Пациент получает полную информацию о подготовке во время консультации с врачом-проктологом. Перед коагуляцией пациент должен обязательно пройти все необходимые виды обследований:
- ЭКГ,
- флюорография органов грудной клетки,
- общий анализ крови,
- общий анализ мочи,
- аноскопия,
- пальпаторный осмотр заднего прохода,
- реакция Вассермана,
- анализ крови на сахар.
Дополнительно может быть назначена колоноскопия или ректороманоскопия.
Также пациенту следует придерживаться рекомендаций: исключить из рациона жареную, острую и жирную пищу за 1 день до коагуляции, а также продукты, способствующие газообразованию. Перед процедурой нужно принять слабительный препарат. В некоторых случаях используется клизма для очищения кишечника.
Что ожидать от лечения инфракрасным коагулятором?
Кровотечение из заднего прохода возникает через 7-10 дней после процедуры, когда геморрой отпадает. Кровотечение обычно незначительное и останавливается самостоятельно.
- Пациенту рекомендуется использовать легкие болеутоляющие и сидеть в неглубокой ванне с теплой водой (сидячая ванна) по 15 минут за раз, чтобы уменьшить дискомфорт.
- Чтобы снизить риск кровотечения, стоит избегать приема аспирина и других нестероидных противовоспалительных препаратов (НПВП) в течение 4–5 дней как до, так и после лечения инфракрасным коагулятором.
- Рекомендуется принимать медицинские препараты по смягчению стула, содержащие клетчатку, чтобы обеспечить плавное опорожнение кишечника. Если пациент напрягается во время дефекации, то увеличивается вероятность рецидива.
Как проходит коагуляция геморроидальных узлов?
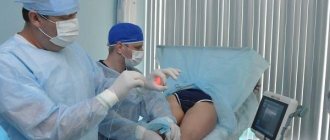
Инфракрасная и радиоволновая коагуляция проходят под местной анестезией для исключения возможных дискомфортных ощущений в процессе процедуры.
Инфракрасная коагуляция геморроидальных шишек требует специального колено-локтевого положения пациента. Иногда процедура проводится в другом положении, когда пациент располагается в проктологическом кресле, разводит ноги и поджимает их.
Врач использует расширитель для тканей перианальной области
Специальный аппарат, называемый, «аноскопом» вводится в ректальный канал. Следующий этап процедуры – подведение кварцевого светодиода к ножке геморроидального узла.
Коагуляция длится около 2 секунд. Если новообразование имеет большие размеры, помимо ножки также обрабатывается его верхняя часть
Если у пациента наблюдается несколько узлов, они удаляются одновременно или в разные дни. Повторная коагуляция рекомендована в данном случае через 14 суток после 1 сеанса.
Радиоволновая коагуляция также предполагает специальное расположение пациента в проктологическом кресле или на кушетке. Используемый аппарат позволяет провести бесконтактный разрез, коагуляцию и вапоризацию сосудов посредством высокочастотной волны.
Выпаривание (или нагревание) мягких тканей приводит к их рассечению
Важно отметить, что электрод не контактирует с тканями и не может нагреваться. Окружающие слои не разрушаются в процессе процедуры.
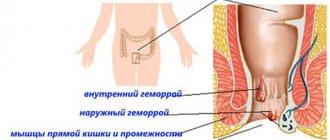
Свищи прямой кишки
По статистике примерно 95% больных со свищами прямой кишки связывают начало заболевания с перенесенным гнойным воспалением (острым парапроктитом). Радикальное оперативное лечение откладывать нецелесообразно надолго, так как обострение парапроктита может повториться и воспалительный процесс может привести к деформации окружающих тканей и в том числе развитию недостаточности анальной мышцы. При большинстве свищей прямой кишки выполняется иссечение свища (с ушиванием раны или без ушивания). Хирургическое лечение простых свищей приводит к стойкому излечению примерно в 95% случаев и не сопровождается какими-то серьезными осложнениями. Сложные свищи (так называемые глубокие транс- и экстрансфинктерные) тоже могут быть излечены без функциональных нарушений.
Эпителиальный копчиковый ход
В проктологической практике у каждого 10 пациента (у мужчин в среднем в три раза чаще) обнаруживаются свищи в области копчика. Это врожденная аномалия – эпителиальный копчиковый ход. Пациенты часто не подозревают о своей болезни, либо их жалобы сводятся к небольшим постоянным выделениям над задним проходом, влажность кожи между ягодиц, зуд. В других случаях, часто после травмы, внезапно возникает нагноение в области копчика, после вскрытия которого остается незаживающий свищ. Длительное течение эпителиального копчикового хода без надлежащего лечения или самолечения приводит к образованию вторичных свищей, вся крестцово-копчиковая область поражается воспалительным процессом. Прогноз при радикальном лечении эпителиального копчикового хода в любой стадии болезни благоприятный, наступает полное излечение.
Перианальные остроконечные кондиломы
Остроконечные перианальные кондиломы представляют собой сосочковые образования серо-розового цвета между которыми видна непораженная кожа, иногда в виде сосочков, сливающихся и образующих целые конгломераты, которые могут закрывать заднепроходное отверстие. Иногда бывают гигантские кондиломы до 20 см и более в диаметре. В настоящее время установлено, что кондиломы вызываются вирусом папилломы человека (ВПЧ) типа 6 и 11. Заболевание как правило передается половым путем. Их необходимо различать с плоскими кондиломами, характерными для сифилиса и поражениями у больных СПИДом. Хирургическое лечение предпринимается чаще всего при наличии крупных узлов и поражении анального канала. Иссечение производится скальпелем, или электроножом, или лазером. Иногда при наличии больших кондилом оперативное удаление производится не за один раз, поскольку образующиеся обширные раны могут привести к деформации в области заднепроходного отверстия.
Консультации пациентов в нашем отделении бесплатны и проводятся ежедневно по рабочим дням. Вы можете предварительно согласовать время Вашего визита по телефону Подробнее на сайте: https://www.surgery-future.ru/proktologiya
Возможные осложнения после операции
После коагуляции геморроидальных узлов у некоторых пациентов первое время наблюдаются боли. Их появление может быть обусловлено расположением геморроидального новообразования ниже зубчатой линии, где находятся болевые рецепторы. Врач-проктолог посоветует пациенту использовать ректальные суппозитории и препараты с обезболивающим эффектом.
Самолечением лучше не заниматься, поэтому при возникновении болевого синдрома после коагуляции стоит сразу обратиться к специалисту и решить проблему вместе.
К патологическим осложнениям после коагуляции также принято относить аноректальный тромбоз, ректальные кровотечения, некроз геморроидальных узлов.
Ректальное кровотечение возможно через несколько суток после процедуры. Это обычно связано с отпаданием геморроидальной шишки. Что касается некроза узла и аноректального тромбоза, то они обычно проявляются при обширной коагуляции.
Для исключения риска возможных осложнений рекомендуется строго придерживаться всех рекомендаций врача после коагуляции.
Причины возникновения геморроя
Существует множество факторов, которые могут привести к появлению геморроя. Среди них следует выделить:
- малоподвижный образ жизни;
- тяжелые физические нагрузки, связанные с поднятием тяжестей;
- беременность и роды (послеродовой геморрой);
- чрезмерное употребление острой и пряной пищи;
- длительные запоры;
- перегрев или переохлаждение таза;
- гемодинамическая и мышечная дистрофия;
- заболевания органов малого таза;
- врожденная предрасположенность.
Таким образом, в группе риска находятся люди, которые по роду своей профессиональной деятельности ведут сидячий образ жизни, либо часто поднимают тяжести и испытывают на себе серьезные физические нагрузки. Также подвержены возникновению геморроя люди с избыточным весом и те, кто не следит за своим питанием. Особой категорией пациентов с диагнозом “геморрой” являются беременные и недавно родившие женщины, у которых образование геморроидальных узлов и кровотечений связано с осложнениями на фоне беременности. В целом, это заболевание свойственно лицам среднего и старшего возраста (от 45 лет и выше). Но встречаются случаи, когда за лечением геморроя обращаются и более молодые пациенты.
Эффективность
Инфракрасная коагуляция геморроидальной болезни отличается высокой эффективностью, так как существенно уменьшает новообразования, способствует прекращению кровотечения и улучшению общего самочувствия.
Пациент, перенесший данную процедуру, может вернуться к привычным занятиям уже через день. Реабилитация длится в среднем около одной недели.
Однако следует отметить, что у некоторых пациентов возможен рецидив заболевания в течение пяти лет после коагуляции. Необходим постоянный контроль со стороны врача-проктолога. Для этого пациенту нужно проходить регулярные обследования.
Важно также отметить, что инфракрасная коагуляция геморроидальных узлов не проводится при 3 и 4 стадии заболевания, так как в данном случае является малоэффективной.
Радиоволновая коагуляция переносится зачастую лучше, риск рецидива меньше, но данная методика используется обычно при осложненных и поздних стадиях геморроя.
После инфракрасной фотокоагуляции
В большинстве случаев начальные стадии геморроя требуют проведения одноэтапной операции. Повторная инфракрасная фотокоагуляция осуществляется при наличии у больного 4-х и более узловых образований. По окончании процедуры пациент может испытывать незначительную болезненность и дискомфортные ощущения, сохраняющиеся до 6 часов. Для купирования болевого синдрома вполне достаточно принять ненаркотические анальгетики (ибупрофен и парацетамол).
Первые несколько дней после инфракрасной фотокоагуляции больному рекомендуют придерживаться щадящей диеты. В этот период запрещено пить газированные и алкогольные напитки. Суточный рацион следует разделить на 6-7 приемов пищи. Это существенно уменьшает механическое давление пищевых масс на стенки толстого кишечника. В течение двух недель желательно избегать тяжелых физических нагрузок и занятий спортом.
После инфракрасной фотокоагуляции геморроя полное восстановление работоспособности происходит на 2-3 день. В этот период пациент должен строго соблюдать правила личной гигиены, особенно после опорожнения кишечника.
Недостатки коагуляции
К недостаткам инфракрасной и радиоволновой коагуляции можно отнести риск возможных осложнений и рецидивов. После процедуры у пациентов могут возникать жалобы:
- болезненный синдром,
- проблемы при дефекации,
- риск развития тромбоза и ректального кровотечения.
Кроме того, следует отметить, что методики коагуляции позволяют устранять последствия заболевания, но непосредственно на саму причину его развития они не влияют.
Стоимость лечения
Цена инфракрасной и радиоволновой коагуляции геморроидальных узлов зависит от их количества, формы, сложности случая и объема вмешательства. Приблизительная стоимость одной процедуры – от трех до десяти тысяч рублей.
Выбирая между инфракрасной и радиоволновой коагуляцией геморроя, лучше не терять время и доверить решение данного вопроса специалисту.
В зависимости от стадии заболевания (I, II, III, IV), некоторых особенностей ее проявления, возраста и состояния здоровья пациента врач определит, что будет наиболее эффективным и безопасным.
Современные технологии в лечении хронического геммороя
Гончаров Д.Ю. к.м.н. Геморрой является одним из широко распространенных заболеваний взрослого населения индустриально развитых стран. Установлено, что у людей старше 40 лет симптомы геморроя обнаруживаются в 60-70 % случаев. На долю геморроя, в структуре колопроктологических заболеваний, приходится около 40%.
В последние годы в повседневную практику колопроктологов уже прочно внедрились малоинвазивные способы лечения геморроя. Преимущества этих методов перед хирургическими вмешательствами, заключаются в возможности их применения в амбулаторных условиях, без потери трудоспособности; высокой эффективности, при начальных стадиях заболевания; небольшом числе осложнений.
Наиболее часто используемыми малоинвазивными методами являются:
- аппаратное лигирование геморроидальных узлов латексными кольцами,
- склеротерапия,
- инфракрасная фотокоагуляция геморроидальных узлов,
- шовное лигирование геморроидальных артерий под контролем допплерометрии,
- электрокоагуляция геморроидальных узлов.
Показанием к проведению малоинвазивных хирургических вмешательств является неосложненный внутренний геморрой I — III стадии.
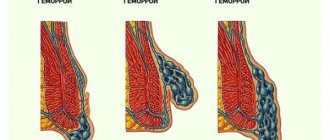
При выборе способа лечения больных геморроем, целесообразно пользоваться классификацией, которая подразделяет хронический геморрой на IV стадии.
- I ст. Выделение алой крови из заднего прохода без выпадения геморроидальных узлов.
- II ст. Выпадение геморроидальных узлов с самостоятельным вправлением их в анальный канал (с кровотечением или без кровотечения).
- III ст. Периодическое выпадение геморроидальных узлов и необходимость их ручного вправления в анальный канал (с кровотечением или без кровотечения).
- IV ст. Постоянное выпадение геморроидальных узлов вместе со слизистой оболочкой прямой кишки, невозможность их вправления в анальный канал при помощи ручного пособия (с кровотечением или без кровотечения).
К противопоказаниям относятся: сочетание геморроя с анальной трещиной, свищем прямой кишки, воспалительные заболевания анального канала и промежности, острый геморрой.
Лигирование геморроидальных узлов латексными кольцами является наиболее часто применяемой методикой (32-82%), а склеротерапия, в связи частым развитием осложнений (11-47%), используется все реже. Остальные методы малоинвазивного лечения применяются менее чем в 5% случаев.
Лигирование геморроидальных узлов латексными кольцами
Впервые разработал и использовал инструмент для наложения циркулярной латексной лигатуры на ножку геморроидального узла Blaisdell в 1954г. В последующем, были разработаны другие, более совершенные модели лигаторов.
Применение данного метода показано при внутреннем геморрое II, иногда III ст. Противопоказаниями для выполнения лигирования геморроидальных узлов являются: сочетание внутреннего геморроя с анальной трещиной и свищем прямой кишки; острый геморрой; воспалительные заболевания анального канала; лечение антикоагулянтами.
Непосредственно лигирование (пережатие) геморроидальных узлов происходит с помощью латексного кольца с внутренним диаметром 1 мм, которое обладает хорошей эластичностью и обеспечивает равномерное, постоянное сдавление тканей. Отторжение геморроидального узла вместе с лигатурой происходит через 5 — 9 дней после манипуляции. В этот период, как правило, возникает незначительное выделение алой крови из анального канала, которое не требует назначения медикаментозных средств, так как оно купируется самостоятельно. На месте отторгнутого геморроидального узла образуется соединительнотканный рубец.
Существует две основные методики лигирования геморроидальных узлов. Первая основана на втягивании кавернозной ткани во втулку механического лигатора при помощи специального мягкого зажима, после чего на ножку геморроидального узла сбрасывается с инструмента одна или две лигатуры. Кольцо должно пережимать только ножку узла, не захватывая тканей, расположенных ниже аноректальной линии.
Суть второй методики заключается в применении вакуумного лигатора, который подсоединяется к отсосу. Рабочая часть инструмента должна плотно прижиматься к геморроидальному узлу. После включения отсоса, в цилиндре прибора создается отрицательное давление, и узел постепенно втягивается в муфту лигатора. При достижении давления 0,7 — 0,8 атмосферы, на ножку геморроидального узла сбрасывается с инструмента два латексных кольца.
Во время первого сеанса проводится лигирование одного-, двух геморроидальных узлов. Следующий этап лечения назначается не раньше, чем через 15 дней.
При правильном соблюдении методики, больной не должен испытывать выраженную боль. После манипуляции может появиться незначительная болезненность, ощущение давления, чувство инородного тела в прямой кишке, тенезмы, которые могут сохраняться в течение 1 — 2 дней. Эти ощущения купируются приемом ненаркотических анальгетиков.
Осложнениями лигирования геморроидальных узлов являются: болевой синдром (отмечается при условии неправильного выполнения манипуляции), тромбоз наружных геморроидальных узлов (возникает у 2-3% пациентов), кровотечение (наблюдается у 1% больных). Эффективность методики составляет более 80%.
Склеротерапия
Впервые склеротерапию, как метод лечения геморроя, применил И.И. Карпинский (Россия) в 1870 г., используя для этих целей персульфат железа и фенол. Однако часто развивающиеся осложнения, после такой склерозирующей терапии, привели к ограничению использования этого метода. С появлением новых склерозирующих препаратов, аноскопов, специальных игл, вновь возрос интерес к этой методике.
В Российской Федерации разрешены к применению препараты группы детергентов. К ним относятся: полидоканол-этоксисклерол, тромбовар, фибровейн, морруат натрия, тетрадецилсульфат натрия. Детергенты являются наиболее эффективными и безопасными флебосклерозирующими химическими веществами. В основе механизма действия данной группы препаратов лежит способность вызывать коагуляцию белков эндотелия и десквамацию эпителия. Детергенты оказывают местное воздействие на сосудистую ткань и не приводят к системному тромбообразованию.
Показанием для проведения склеротерапии является внутренний геморрой I-II стадии; продолжающееся кровотечение из геморроидальных узлов.
К противопоказаниям данного метода относятся: наружный геморрой, парапроктит, тромбоз геморроидальных узлов, изъязвление слизистой, анальная трещина.
Суть методики склерозирования заключается во введении препарата в толщу геморроидального узла, с помощью специально изогнутой иглы с ограничителем. В зависимости от величины геморроидального узла, вводят от 0,5 до 2.0 мл детергента.
В первый день после процедуры возникает реакция тканей на химическую коагуляцию и может развиться болевой синдром. Выраженная болевая реакция может быть связана с введением препарата не в толщу геморроидального узла, а в мышечный слой кишки, а так же с введением концентрированного склерозирующего препарата, в большем объеме. При этом может возникнуть тромбоз и некроз слизистой геморроидального узла.
С целью предотвращения развития болевого синдрома и воспалительного процесса целесообразно за один сеанс проводить склерозирование не более двух геморроидальных узлов. Повторный этап лечения назначают не раньше, чем через 2 недели. При контрольном осмотре на 12-14 день после процедуры, в анальном канале определяется плоский, округлый безболезненный склерозированный участок кавернозной ткани с неизмененной слизистой.
Склеротерапия геморроидальных узлов наиболее эффективна при I стадии геморроя. При увеличении стадийности заболевания, уменьшается количество хороших результатов и возрастает число рецидивов. Склерозирующая терапия не позволяет достичь радикального излечения больных от проявлений геморроидальной болезни, а хорошие отдаленные результаты лечения наблюдаются лишь у 20 % больных.
Инфракрасная фотокоагуляция
С началом применения в медицине ультрафиолетового и инфракрасного излучений, А. Neiger в 1978 г. предложил методику инфракрасной фотокоагуляции геморроидальных узлов. Метод отличается своей простотой и коротким временем воздействия. Применяется при начальных стадиях внутреннего геморроя, а так же для остановки геморроидального кровотечения. Противопоказаниями являются наружный геморрой, тромбоз внутренних геморроидальных узлов, сочетание с парапроктитом и с анальной трещиной.
Принцип действия фотокоагулятора заключается в том, что инфракрасный световой поток фокусируется и по световоду направляется в кавернозную ткань. Наконечник световода пропускает инфракрасный свет, который, проникая в геморроидальный узел, преобразуется в тепловую энергию. Вследствие этого происходит коагуляция подслизистых структур с развитием некробиотических процессов в эндотелии сосудов, что приводит к уменьшению кровенаполнения кавернозной ткани. Глубина некроза зависит от длительности воздействия.
Методика проводится следующим образом. Через аноскоп установленный в анальный канал вводится тубус фотокоагулятора. Наконечником прижимается слизисто-подслизистый слой к мышечному и производится фотокоагуляция. Такое воздействие осуществляется в 3-4 точках, у ножки геморроидального узла, с оставлением промежутков между зонами коагуляции. При этом на слизистой образуется дефект диаметром 4-5 мм с зоной локального коагуляционного некроза, глубина которого распространяется не более чем на 5 мм. Через неделю после фотокоагуляции на месте воздействия образуется струп, который постепенно замещается соединительной тканью с образованием рубца.
За один этап целесообразно проводить коагуляцию не более двух геморроидальных узлов. Повторная процедура проводится через 2 недели. Возможны повторные курсы фотокоагуляции.
Наблюдение за пациентами и анализ результатов лечения показал, что данный метод наиболее целесообразно применять при I стадии хронического геморроя, а так же для остановки геморроидального кровотечения.
Криохирургическое лечение
Одним из малоинвазивных методов лечения геморроя является холодовая деструкция. Криотерапия основана на быстром замораживании геморроидальных узлов жидким азотом. Недостатками данного метода являются: выраженный, неконтролируемый отек перианальных тканей, чувство дискомфорта в анальном канале, болевой синдром, мокнущая рана, а так же длительные сроки выздоровления. Эти проявления отмечаются более чем у 50% пациентов.Ограниченное применение этого метода обусловлено так же сложностью контроля границы распространения криовоздействия, опасностью глубокого некроза тканей, возможностью развития кровотечения. В связи с этим,криотерапия, как метод лечения геморроя, в последние годы практически не используется.
Шовное лигирование геморроидальных артерий под контролемультразвуковой допплерометрии
Сравнительно новой малоинвазивной методикой, пока не получившей широкого распространения на нашем рынке услуг, являетсяшовное лигирование геморроидальных артерий под контролем ультразвуковой допплерометрии. Этот способ привлекает простотой выполнения и целенаправленным воздействием на этиологический фактор развития геморроя.
Метод основан на идентификации геморроидальных артерий, при помощи ультразвуковой (УЗ) допплерометрии, с последующим прошиванием и лигированием их обычной нитью. Данный метод был разработан и предложен японским хирургом Morigana R. (1996 г.)
Для диагностической допплерометрии используется ультразвуковой хирургический аппарат с преобразователем звука и аноскоп с вмонтированным в него ультразвуковым датчиком. После установления этого датчика над геморроидальной артерией на аппарате раздается световой и звуковой сигнал. Через инцизуру в аноскопе, над внутренним геморроидальным узлом производится прошивание и лигирование дистальной ветви геморроидальной артерии восьмиобразным швом. Критерием правильной перевязки артерии, является исчезновение звукового и светового сигналов. Таким же образом лигируются геморроидальные артерии по всей окружности прямой кишки. Это приводит к прерыванию избыточного кровоснабжения внутренних геморроидальных узлов и фиксации их в анальном канале. Эта методика наиболее эффективна при I-III стадиях геморроя.
Противопоказаниями являются наружный геморрой, тромбоз геморроидальных узлов, воспалительные заболевания анального канала, сочетание с парапроктитом и анальной трещиной.
К незначительному числу осложнений можно отнести кратковременную задержку мочеиспускания, чувство дискомфорта в области анального канала в течение 2-3 дней после процедуры. Однако следует помнить, что при чрезмерном затягивании лигатуры возможно прорезывание геморроидальной артерии с развитием массивного артериального кровотечения. Для профилактики отсроченного артериального кровотечения, целесообразно за один сеанс проводить прошивание не более 2 геморроидальных артерий. Последующие сеансы проводятся через 2 недели после первой процедуры. Шовное лигирование геморроидальных артерий под контролем УЗ допплерометрии возможно является перспективным малоинвазивным методом лечения геморроя. Однако, для оценки эффективности этого метода, как и других методик, необходимо изучение отдаленных результатов лечения.
Электрокоагуляция геморроидальных узлов
Одной из современных малоинвазивных методик является электрокоагуляция геморроидальных узлов. Впервые этот способ лечения больных геморроем предложил A.Gain в 1939 году. В литературе сообщается о коагуляции геморроидальных узлов различными аппаратами типа AKM, Bicap, Ultroid, WD-II. Все эти приборы основаны на принципе диатермического воздействия электрического тока, путем проведения его через проводник к слизисто-подслизистым структурам. Путем теплового и химического воздействия на кавернозную ткань происходит некроз её, с последующим фиброзом и образованием рубцовой соединительной ткани.
Методика манипуляции достаточно простая. В зависимости от типа используемого аппарата, производится аппликационная электрокоагуляция слизистой оболочки около ножки геморроидального узла (аппарат Bicap), по типу метода фотокоагуляции. При использовании аппарата WD-II, входящим в комплект двухточечным электродом прокалывается слизистая оболочка ножки геморроидального узла на глубину 0,5 см и при активизации прибора постепенно происходит электрокоагуляция кавернозной ткани. Сила тока регулируется индивидуально. Недостатком метода при использовании этого аппарата, является долгое время экспозиции электрода в одном геморроидальном узле (10-15 мин). За этот период лечения устает как пациент, находящийся в соответствующей позиции, так и врач, проводящий процедуру. Поэтому за один сеанс, возможно, коагулировать лишь один геморроидальный узел.
Показаниями для проведения данной методики является внутренний геморрой I — II стадии, а противопоказаниями — острый геморрой, парапроктит, анальная трещина.
По мнению отечественных и зарубежных исследователей, лечение геморроя методом электрокоагуляции позволяет получить хорошие результаты только у пациентов с I — II стадией геморроя.
В заключение этого раздела, следует сказать, что накопленный личный опыт использования различных малоинвазивных методик, наблюдение за пациентами и анализ отдаленных результатов лечения таких больных показал, что эти методики наиболее эффективны при начальных стадиях геморроя. При IV и III стадиях заболевания целесообразно использовать оперативный метод лечения. Малоинвазивные методики при поздних стадиях геморроя могут быть применены для остановки геморроидального кровотечения, что может быть первым этапом дальнейшего радикального лечения таких больных, а так же у пожилых, соматически отягощенных пациентов с паллиативной целью. По нашему мнению не более 10-15 % пациентов с диагнозом хронический геморрой могут быть радикально вылечены, используя малоинвазивные методы. Однако сочетание различных способов позволяет расширить показания к их применению. Безусловно, положительной стороной малоинвазивных методик является простота применения, небольшое число осложнений, малая травматичность, хорошая переносимость процедуры, возможность их использования в амбулаторных условиях, что экономически выгодно в современных условиях страховой медицины.
Хирургическое лечение
В настоящее время в России все-таки самым распространенным методом лечения геморроя является геморроидэктомия. Большинство колопроктологов и хирургов в нашей стране применяют методику, направленную на иссечение основных коллекторов кавернозной ткани, предложенную Milligan E., и Morgan G. в 1937 г. Эта операция применяется в двух модификациях. Часть врачей применяют закрытую геморроидэктомию, когда после иссечения геморроидального узла, прошивания и перевязки сосудистой ножки, слизистая оболочка ушивается наглухо. Другие колопроктологии используют открытую методику, не восстанавливая целостность слизистой оболочки прямой кишки, с оставлением цельной кожно-слизистой полоски тканей между иссеченными геморроидальными узлами. Каждая модификация имеет свои преимущества и недостатки. В связи с развитием новых технологий и разработкой современных аппаратов, их стали использовать при выполнении геморроидэктомии, с целью уменьшения числа послеоперационных осложнений и сокращения сроков реабилитации пациентов после выполнения операции. Наиболее часто применяют ультразвуковой гармонический скальпель, электротермическую систему LigaSure, радиоволновой скальпель. В последние годы распространение получил метод циркулярной резекции участка слизисто-подслизистого слоя дистального отдела прямой кишки с помощью циркулярного сшивающего аппарата (метод Лонго).
Ультразвуковой гармонический скальпель
Данный метод в нашей стране начал применяться в практике хирургического лечения геморроя сравнительно недавно, но сразу привлек внимание. Принцип действия гармонического скальпеля отличается от других электрохирургических аппаратов тем, что основан на высокой частоте колебания рабочего лезвия в продольном направлении. Это позволяет одновременно коагулировать и рассекать ткани за счет механического разрезания, кавитации и температурного воздействия. Установка позволяет надежно коагулировать сосуды до 5 мм в диаметре. Важно отметить, что при этом происходит строго направленное воздействие на ткани, а глубина термического повреждения прилежащих структур не превышает 1,5мм, что выгодно отличает этот прибор от электрокоагуляторов.
При выполнении геморроидэктомии с использованием ультразвукового скальпеля, первым этапом производится рассечение перианальной кожи с помощью электрокоагулятора и отделение наружного геморроидального узла от волокон подкожной порции наружного сфинктера. Затем, используя режим коагуляции и резания, единым блоком иссекаются наружный и внутренний геморроидальные узлы. Обработка сосудистой ножки производится только в режиме коагуляции. Аналогичным способом удаляются оставшиеся геморроидальные узлы. Раны не ушивают, а оставляют открытыми.
Надежная коагуляция и практически бескровная эксцизия геморроидальных узлов, позволяет сократить время оперативного вмешательства. Неглубокое термическое повреждение тканей приводит к уменьшению болевой реакции в послеоперационном периоде. Все это положительно сказывается на частоте дизурических расстройств и сокращает сроки послеоперационной реабилитации пациентов.
Аппаратно контролируемая биполярная электрокоагуляция
Разработанная для биполярной электрокоагуляции и пересечения сосудов, электротермическая система LigaSure, осуществляет контролируемую подачу энергии на бранши зажима. В результате этого в тканях происходит денатурация коллагена и эластина с образованием зоны коагуляционного некроза. Кроме этого зажимом механически сдавливают ткани, к которым дозировано подается электрический ток. Прочность зоны воздействия, состоящей из частично денатурированного протеина, сравнима с прочностью прошитой ткани. В связи с этим, нет необходимости в выделении и дополнительном лигировании сосудистой ножки геморроидального узла. Весь процесс занимает около 5 секунд. Аппарат позволяет коагулировать сосуды до 7мм в диаметре. Глубина термического воздействия на ткани, согласно характеристикам составляет 2мм.
Электротермическая система LigaSure позволяет проводить геморроидэктомию практически бескровно, не используя шовный материал. При этом значительно сокращается время операции. Однако у некоторых пациентов, в ближайшем послеоперационном периоде развивается достаточно интенсивная болевая реакция, что может быть связано с глубоким термическим воздействием на ткани анального канала. В связи с этим, этот аппарат, по нашему мнению, наиболее целесообразно применять при геморроидэктомии крупных геморроидальных узлов.
Радиоволновой скальпель
Некоторые исследователи предлагают использовать для геморроидэктомии радиоволновой скальпель, который хорошо зарекомендовал себя в косметической хирургии.
Прибор излучает радиоволну, которая вызывает в тканях образование тепла, под воздействием которого происходит распад клеточных структур и происходит разделения тканей. В связи с этим аппарат обладает хорошими диссекционными свойствами. Тепловое повреждение тканей минимальное, что создает оптимальные условия для заживления ран. Однако гемостатические свойства радиоволнового скальпеля низкие, особенно в присутствии биологических жидкостей, что не позволяет использовать только этот аппарат (без электрокоагулятора) для выполнения геморроидэктомии.
Операция Лонго
Эта операция отличается от других методов оперативного лечения больных геморроем тем, что геморроидальные узлы не удаляются. За счет циркулярного иссечения участка слизистой оболочки дистального отдела прямой кишки, при помощи циркулярного сшивающего аппарата, происходит проксимальное подтягивание геморроидальных узлов и фиксация их в анальном канале. При этом происходит пересечение терминальных ветвей геморроидальных артерий, что приводит к значительному снижению кровенаполнения кавернозных сплетений. Все это обуславливает купирование клинических проявлений геморроя, после этой операции. Метод предложил в 1998г. итальянский хирург A. Longo.
Показаниями для данного вида оперативного вмешательства является геморрой III-IV ст. с выпадением узлов, но без выраженного наружного компонента, а так же рецидив заболевания. Противопоказанием — воспалительные заболевания анального канала и промежности, свищ прямой кишки, выпадение только одного геморроидального узла.
Преимуществом аппаратной геморроидопексии является малая травматичность и небольшая продолжительность операции, невыраженный послеоперационный болевой синдром, короткие сроки реабилитации пациентов. Однако следует упомянуть, что у некоторых больных, в послеоперационном периоде была отмечена интенсивная геморрагия, потребовавшая повторной операции.
Несмотря на широкую распространенность данной методики за рубежом, в России эта операция выполняется сравнительно редко. Сдерживающими факторами является высокая стоимость аппарата и отсутствие данных об отдаленных результатах лечения. Безусловно, необходимо иметь сведения о том, что происходит с оставшимися геморроидальными узлами в отдаленные сроки наблюдения. Остается не ясным, происходит ли реваскуляризация оставшейся кавернозной ткани через несколько лет, надежная ли фиксация геморроидальных узлов в анальном канале, не произойдет ли возврат клинических проявлений болезни в отдаленные сроки наблюдения.
Итак, современные возможности хирургического лечения больных хроническим геморроем значительны. Арсенал методов воздействия на это распространенное заболевание велик. Нельзя приспосабливать имеющийся в клинике какой-либо один способ лечения, ко всем стадиям геморроя. Нужно умело определять показания к лечению и, в зависимости от стадии заболевания, выбирать наиболее подходящий способ. Следует помнить, что малоинвазивные методы лечения, на которые охотно соглашаются пациенты, тем более применяемые в амбулаторных условиях, наиболее эффективны при начальных стадиях геморроя. При увеличении стадийности заболевания, а так же при сочетании геморроя с другими заболеваниями анального канала и параректальной клетчатки, показано хирургическое лечение.