Госпитализация и лечение по квоте ОМС. Подробнее после просмотра снимков.
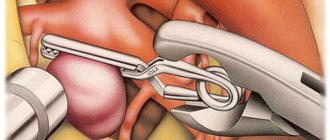
- Клипирование аневризмы
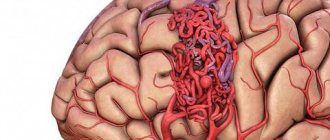
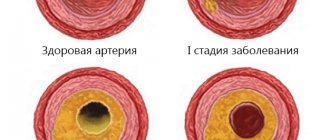
Аневризма сосудов головного мозга является локальным выпячиванием артериальных стенок. Заболевание нередко протекает без симптомов. По мере увеличения аневризмы головного мозга происходит значительное истончение стенок образования, что может привести к его разрыву и развитию геморрагического инсульта.
В зависимости от формы аневризма сосудов головного мозга может быть веретенообразной и мешотчатой. Установить точный тип заболевания можно только во время комплексной диагностики. Мешотчатая аневризма встречается намного чаще.
Причины заболевания
Аневризма является опасным состоянием, требующим в первую очередь оперативного лечения. В противном случае не удастся избежать осложнений. Специалисты считают, что болезнь является следствием аномалий развития, которые нарушают строение сосудистой стенки. Нередко аневризма головного мозга сочетается вместе с дисплазией соединительной ткани, поликистозом почек, сосудистыми нарушениями. Приобретенная форма заболевания может стать следствием черепно-мозговой травмы. Также аневризма головного мозга встречается на фоне атеросклероза, гипертонической болезни.
Сам по себе дефект сосудистой стенки возникает постепенно. На фоне дегенеративных процессов, повреждения тканей или их недоразвития участок утрачивает прежнюю эластичность. Под давлением тока крови сосудистая стенка начинает выпячиваться. Так образуется аневризма головного мозга. Чаще всего образование встречается в месте, где разветвляются артерии и наблюдается наиболее сильное давление на стенку сосуда.
Виды аневризм сосудов головного мозга
По развитию:
- Истинные аневризмы (участок сосуда равномерно расширяется).
- Ложные аневризмы (образуется гематома, сообщающаяся с просветом сосуда).
По размеру:
- Большинство аневризм небольшой величины – менее 11 мм.
- Редко аневризмы достигают 11–25 мм в диаметре – средней величины.
- Аневризмы с диаметром, превышающим 25 мм, называют гигантскими.
По форме выделяют три типа аневризм:
- Мешотчатая аневризма – округлый мешочек с кровью, прикрепляющийся шейкой к артерии, а может и к месту ответвления сосудов. Эта самая распространенная форма аневризмы артерий головного мозга. Чаще формируются у взрослых.
- Боковая аневризма имеет вид опухоли на стенке кровеносного сосуда.
- Веретенообразная (фузиформная) аневризма – диффузное расширение стенки сосуда на значительной его протяжении.
По клиническому течению:
- Бессимптомная аневризма (не вызывает симптомов и случайно выявляется).
- Неразорвавшиеся аневризмы (симптомы сдавления мозга и черепных нервов).
- Разорвавшаяся аневризма (признаки внутричерепного кровотечения).
Симптомы аневризмы
Можно выделить два варианты течения заболевания: апоплексическое и опухолеподобное. От разновидностей аневризмы зависят особенности клинической картины. Опухолевидная форма заболевания сопровождается активным течением. За короткий срок аневризма увеличивается в размере, сдавливает важные анатомические образования мозга.
Опухолеподобная аневризма чаще всего локализуется в области кавернозного синуса или хиазмы. При поражении хиазмальной области снижается острота зрения. При длительном течении возникает атрофия зрительного нерва. Если аневризма сосудов мозга находится в кавернозном синусе, возникает парез, поражение ветвей тройничного нерва. По мере развития патологии возникают глазодвигательные нарушения, может появляться косоглазие.
Признаки разрыва аневризмы
Резкая головная боль является первым симптомом разрыва аневризмы. Болевой синдром сначала имеет локальный характер. Но очень быстро головная боль распространяется и становится диффузной. При этом пациенты отмечают появление тошноты и повторяющейся рвоты.
В дальнейшем возникают характерные менингеальные симптомы:
- ригидность мышц затылка;
- симптомы Кернига и Брудзинского;
- потеря сознания.
При разрыве аневризмы сосудов головного мозга возникает субарахноидальное кровоизлияние. Она может сопровождаться очаговыми симптомами, которые зависят от места локализации образования. Наиболее тяжелым является кровоизлияние в желудочки, которое часто приводит к смерти больного.
При аневризме передней мозговой артерии развивается парез ног, который нередко сочетается с психическими нарушениями. Поражение средней мозговой артерии приводит к нарушениям речи, развитию гемипареза.
Если патология локализуется в области вертебробазилярной системы, во время разрыва аневризмы возникают нарушения глотания, развивается нистагм в сочетании с центральным парезом лица и тройничного нерва.
При первых признаках возможного появления аневризмы необходимо сразу обращаться за срочной медицинской помощью. Важно сохранять физический покой, избегать перенапряжения. Специалисты проведут осмотр, диагностику, поставят точный диагноз, назначат необходимые препараты для сокращения риска появления опасных для жизни осложнений.
Ведение больного при разрыве аневризмы мозговой артерии
После субарахноидального кровоизлияния у больного, находящегося в ступоре или коме, внутричерепное давление может быть повышенным. Поэтому необходимо поддержать достаточное давление церебральной перфузии (ЦПД) и при этом следить за тем, чтобы не было чрезмерного повышения среднего артериального давления. Для оценки альвеолярной вентиляции в лёгких следует вести мониторинг содержание газов в артериальной крови. При гиперкапнии пациенту необходимо проведение искусственной вентиляции лёгких (ИВЛ). Если субдуральная или внутримозговая гематома вызывает нарастание неврологических расстройств, целесообразно её хирургическое удаление. Во время выполнения операции нейрохирургом может быть так же выполнено выключение из кровотока найденной аневризмы сосудистой клипсой у её основания.
Чтобы избежать повторного кровоизлияния, всем пациентам рекомендуют постельный режим и помещают в тихую, желательно затемнённую палату. Для профилактики запора в результате малоподвижного состояния, который вынуждает затем пациента с аневризмой тужиться, назначают слабительные средства. В то же время чрезмерное ограничение в активности может привести к тревожному возбуждению, поэтому больному разрешают читать, слушать радио, встречаться с родственниками. При сильной головной боли и болях в области шеи назначают лёгкие седативные препараты и анальгетики. Приём ацетилсалициловой кислоты (аспирина), обладающей антиагрегационным эффектом, не рекомендуется, но можно использовать парацетамол (ацетаминофен) или меперидин и фенобарбитал или другие седативные средства. Избыточное назначение седативных препаратов больному с аневризмой артерии мозга нежелательно, поскольку оно затрудняет оценку у него исходной и возможной неврологической симптоматики.
Эпилептические припадки в момент разрыва аневризмы отмечаются редко. Мелкая дрожь, подёргивание и разгибательная поза у пациента часто сопутствующие потере сознания, вероятно, обусловлены резким повышением внутричерепного давления. Поскольку генерализованные судорожные припадки повышают риск повторного разрыва аневризмы, в качестве профилактической терапии иногда назначают фенитоин (300 мг в день) или фенобарбитал (30 мг 3 раза в день).
Стероидные препараты способствуют уменьшению боли в голове и шее, обусловленной раздражающим действием находящейся в субарахноидальном пространстве крови. Данные об их эффективности при отёке мозга, иногда отмечающемся у больных немедленно после субарахноидального кровоизлияния, отсутствуют.
Как диагностируют
Так как аневризма артерии может протекать без выраженных симптомов, необходимо обращать особое внимание на первые признаки у женщин и мужчин. Диагностировать заболевание должен невролог на основании проведенного осмотра, полученных результатов диагностики и изучения цереброспинальной жидкости.
Во время неврологического осмотра выявляют очаговые и менингеальные симптомы. По месту локализации жалоб можно определить предположительно, где находится патологический очаг.
Точную информацию о состоянии пациента невролог получает с помощью следующих исследований:
- Рентгенография черепа. Для аневризмы головного мозга характерны признаки деструкции костных тканей.
- Компьютерная томография, магнитно-резонансная томография головного мозга.
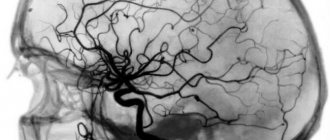
- Ангиография. Можно получить основную информацию о расположении, форме и размере аневризмы мозга.
- Люмбальная пункция. Исследование позволяет обнаружить кровь в цереброспинальной жидкости, что свидетельствует о наличии кровоизлияния.
Специалисты проводят дифференциальную диагностику аневризмы сосудов головного мозга. Важно поставить точный диагноз в короткие сроки. Это позволит избежать неблагоприятных последствий аневризмы мозга. Дифференцировать аневризму необходимо от опухолевидных процессов, кист и абсцессов.
Лечение крупных и гигантских аневризм
| Выключение гигантской аневризмы ВСА с использованием методики ВАК |
Хирургическое лечение крупных и гигантских аневризм — один из самых сложных вопросов сосудистой нейрохирургии. В 70-е годы оперативное пособие у таких больных ограничивалось перевязкой внутренней сонной артерии на шее, при этом послеоперационная летальность составляла 15,2%. С появлением эндовазальной техники стало возможным проведение баллон-окклюзионного теста под контролем ЭЭГ с последующей стационарной окклюзией ВСА. В отдельных случаях данный способ лечения комбинировали с наложением ЭИКМА, однако, послеоперационная летальность в группе гигантских аневризм оставалась высокой. С 1995 года в институте разработана и используется методика внутрисосудистой аспирации крови из аневризмы. Методика ВАК показала себя весьма эффективной в хирургии крупных и гигантских аневризм ВСА, позволила в 4 раза уменьшить послеоперационную летальность и значительно сократить группу больных, которым отказано в хирургическом лечении. В настоящее время отделение располагает самым большим опытом в мире по применению методики ВАК.
| Выключение крупной аневризмы с помощью установки потоко-направляющего стента |
Наряду с прямыми вмешательствами, на протяжении многих лет для лечения крупных и гигантских аневризм в институте использовались и эндоваскулярные методы. До появления стент-ассистенции и потоконаправляющих стентов, добиться полного выключения таких аневризм спиралями удавалось редко. Появление стентов существенно изменило возможности эндоваскулярного лечения крупных и гигантских аневризм. С момента использования потоконаправляющих стентов произошло существенное снижение доли деконструктивных операций. Несомненно, что эта технология имеет большие перспективы и в ближайшем будущем существенно изменит структуру эндоваскулярных вмешательств при лечении аневризм в целом.
Принципы лечения
Лечение аневризмы проводит невролог. Операцию осуществляет только нейрохирург. Хирургические методы направлены в первую очередь на профилактику разрыва аневризмы, которое может закончиться гибелью пациента. Консервативная терапия при данной патологии используется для замедления развития болезни.
Оперативное лечение аневризмы головного мозга предполагает проведение два типа основных операций: клипирования и эндоваскулярной окклюзии. Хирургическое вмешательство предупреждает разрыв аневризмы. Радикальным методом лечения является удаление артериовенозной мальформации во время проведения микрохирургической операции.
Клипирование аневризмы
Клипирование аневризмы является открытой операцией, во время которой нейрохирург блокирует кровоток в определенном участке сосуда и накладывает клипсу. На этапе подготовки к операции специалисты назначают процедуру, которые позволяют стабилизировать состояние пациента и минимизировать риск появления возможных осложнений. Профилактическое обследование дает возможность выявить возможные нарушения и заболевания, которые могут привести к неблагоприятным последствиям хирургического вмешательства.
Операцию проводят с использованием современной микрохирургической техники, через небольшое трепанационное отверстие. Во время хирургического вмешательства нейрохирург проводит профилактику разрыва стенки мальформации.
После выделения шейки аневризмы специалист накладывает на нее клипсу. Дополнительный контроль допплерографией позволяет оценить состояние кровотока и убедиться в эффективности проводимой операции.
Лечение аневризмы методом клипирования считается достаточно сложным и должно выполняться только опытным нейрохирургом. Квалифицированный специалист сделает все возможное для аккуратного и технически правильного наложения клипсы. В противном случае не избежать опасных осложнений и длительного реабилитационного периода.
Клипсу накладывают на шейку аневризмы сосуда. Точность действий нейрохирурга подтверждается проведением во время процедуры качественной диагностики (допплерография).
Эндоваскулярная окклюзия
Во время эндоваскулярной окклюзии аневризмы нейрохирург проводит блокировку просвета расширенного сосуда специальным имплантом. Операция применяется при невозможности провести клипирование, например, когда аневризма имеет веретенообразную форму. Во время хирургического вмешательства через бедренную артерию потом ангиграфическим контролем специалист вводит баллон-катетер. Он закрывает просвет аневризмы. Также можно использовать микроспираль для проведения тромбирования. Выбор остается за лечащим врачом. Микроспираль в полости пораженного сосудистого участка образует тромбы, которые закупоривают просвет сосуда и выключают аневризмы из кровообращения.
Результаты
Результаты лечения пациентов представлены в таблице.
Результаты лечения пациентов с крупными и гигантскими аневризмами ВББ Примечание. ОА — основная артерия, ПА — позвоночная артерия, ЗНМА — задняя нижняя мозжечковая артерия, ВМА — верхняя мозжечковая артерия, FD — flow diverter, потокоперенаправляющий стент, AS — assisting stent, стент, использованный для ассистенции.
У 7 пациентов удалось достичь одномоментного выключения аневризмы из кровотока или выраженного замедления кровотока в аневризме. В 6 случаях нарастания неврологической симптоматики не отмечено. У 1 пациентки с сочетанием аневризмы ЗНМА и АВМ в раннем послеоперационном периоде отмечено усиление диплопии. Больной с фузиформной аневризмой средней и нижней трети ствола основной артерии, с объемным воздействием на варолиев мост, планировалась имплантация потокоперенаправляющего стента в ассистирующий стент (с целью максимального позиционирования потокоперенаправляющего стента только в области дефекта артерии, ассистирующего (в относительно не измененном участке) — верхней трети основной артерии). В раннем послеоперационном периоде (1-е сутки) у пациентки развилась симптоматика ишемического поражения ствола головного мозга, обусловленного тромбозом перфорирующих ветвей основной артерии, что и привело к смерти больной на 3-и сутки после операции.
В 2 случаях в связи с сохраняющейся симптоматикой был выполнен второй этап оперативного вмешательства, заключавшийся в декомпрессивной трепанации задней черепной ямки и удалении мешка аневризмы, оказывающего компрессионное воздействие на ствол головного мозга (рис. 2).
Рис. 2. Гигантская аневризма правой верхней мозжечковой артерии. а, б, в — МРТ в коронарной, сагиттальной и аксиальной проекциях, режим Т1 В.И. Визуализируется мешок гигантской аневризмы, грубо сдавливающий ствол головного мозга; г — СКТ-ангиография, белой стрелкой указана заполняющаяся часть аневризмы; д — этап операции удаления тромботических масс из полости аневризмы. Интраоперационное фото. АА — мешок аневризмы, Cer — мозжечок; е — СКТ головного мозга после операции, отмечается значительное уменьшение размеров аневризматического мешка с уменьшением компрессии ствола.
Отдаленные результаты были отслежены у 5 пациентов в сроки 3—48 мес после операции. У 4 больных произошел практически полный регресс имевшейся симптоматики. По данным контрольной церебральной ангиографии, аневризма не заполняется у 4 пациентов, сохраняется незначительное заполнение у 1 больного. Всем пациентам также была выполнена контрольная МРТ головного мозга, по данным которой уменьшение аневризмы в размерах отмечено у 3, отсутствие изменения размеров — у 2.
Реабилитация после оперативного лечения аневризмы
Реабилитационный период проходит под контролем специалистов. Профессионалы делают все необходимое для профилактики появления послеоперационных осложнений. В реанимационном отделении пациент находится несколько суток под постоянным контролем специалистов. После больного переводят в общую палату, где некоторое время необходимо соблюдать строгий постельный режим. Возвращение к привычному образу жизни происходит постепенно.
При ухудшении самочувствия больного после хирургического вмешательства возможно назначение транскраниальной допплерографии. Реабилитация направлена в первую очередь на профилактику ангиоспазма и повышения артериального давления. Также специалисты следят за общим состоянием сердечно-сосудистой системы, при необходимости назначают осмодиуретики для устранения отека мозговой ткани. Дополнительно проводится противовоспалительная терапия.
Реабилитация после оперативного лечения аневризмы обязательно включает проведение программы для восстановления нарушенных функций организма и дальнейшей социализации пациента. Срок восстановительного периода продолжается не менее 6 месяцев. С помощью качественной реабилитации можно в том числе устранить неблагоприятные последствия хирургического лечения.
Реабилитационные мероприятия включают проведение физиотерапии, массажа, реализацию индивидуально подобранной восстановительной программы. После проведения клипирования эндоскопическим способом к привычной жизни пациент может вернуться уже через несколько недель.
Лечение больных в остром периоде заболевания
| Сравнение внешнего вида мозга в остром и холодном периоде после САК |
Лечение больных в остром периоде после САК – сложная задача, требующая привлечения различных специалистов. Обоснованием операций в остром периоде является, прежде всего, возможность повторных кровоизлияний, которые сопровождаются крайне высокой летальностью. После выключения аневризмы также возможно начало проведения интенсивной сосудистой терапии, направленной на устранение последствий кровоизлияния. На основании анализа результатов хирургического лечения более чем 600 больных в остром периоде САК в институте было показано, что прогностически значимыми критериями оценки исхода операции являются массивность кровоизлияния, состояние больного по шкале Нunt-Нess или WFNS, срок операции после САК. C учетом этих факторов разработаны основные принципы лечения больных. Показания к операции в острой стадии САК должны быть строго индивидуализированы. Для решения вопроса о тактике ведения больного необходимым минимумом является оценка состояния больного по шкале Нunt-Нess или WFNS, КТ, ангиография, ТК УЗДГ с определением выраженности ангиоспазма. Особое внимание следует обращать на срок после кровоизлияния. Операция показана больным в I–II стадии по Нunt–Нess, независимо от срока после САК; в III–IV стадии по Нunt–Нess в сроки от 14 суток после САК. У больных III–IV стадии при операции на 0–3 сутки после САК необходима установка датчиков для послеоперационного контроля ВЧД, так как для этих больных характерно развитие ангиоспазма и отека мозга в раннем послеоперационном периоде . У больных III–IV стадии на 4–7 сутки после САК при наличии умеренного или выраженного ангиоспазма от операции следует воздержаться. Длительность отсрочки операции при ангиоспазме зависит от показателей ТК УЗДГ: операция может быть выполнена при снижении скорости кровотока до соответствующей легкому спазму, либо при стабилизации на уровне умеренного спазма в течение нескольких дней, но не ранее 7-х суток после САК. В V стадии операция показана только при наличии больших внутримозговых гематом. В этих случаях операция наиболее эффективна при максимально ранних вмешательствах. В остром периоде САК методом выбора, особенно у тяжелых больных, следует считать эндоваскулярное выключение аневризмы. В ряде случаев при невозможности полной окклюзии аневризмы можно ограничиться частичным выключением, с последующей повторной операцией после улучшения состояния. Помимо анатомических особенностей, ограничением для проведения эндоваскулярной операции в остром периоде служит выраженный ангиоспазм, препятствующий проведению катетера. При выполнении прямого вмешательства необходимо учитывать, что мозг больного в остром периоде САК значительно более чувствителен к хирургической травме, в связи с этим необходимо использовать максимально щадящие способы доступа к аневризме с ограничением тракции мозга, использованием методов релаксации (осмодиурез, выведение ликвора) и защиты мозга от ишемии. На протяжении всего периода лечения больных в острой стадии САК ведущей задачей является предотвращение и лечение типичных для кровоизлияния из аневризмы осложнений, в первую очередь, ангиоспазма, отека мозга и острой или отсроченной гидроцефалии. В настоящее время для борьбы с этими осложнениями используется методика внутрисосудистого введения спазмолитиков под контролем ТК УЗДГ, 3Н-терапия в условиях мультимодального мониторинга, декомпрессивная трепанация черепа. За последние 10 лет послеоперационная летальность при прямых операциях в остром периоде составила в среднем 7,3%, а общая смертность — 12,4%. Среди выживших больных 80% полностью независимы в повседневной жизни, около 40% вернулись к работе и учебе. Полученные данные использованы при создании рекомендательного протокола по ведению больных в остром периоде САК совместно с ведущими нейрохирургами России. Опыт института позволил принять участие в нескольких в международных исследованиях, посвященных лечению больных в острой стадии САК.
Прогноз для жизни
Прогноз заболевания зависит от места локализации сосудистого выпячивания и его размеров. Также огромное влияние оказывает первоначальное состояние пациента. Смертность в случае разрыва аневризмы мозга превышает 30-50%. У выживших пациентов иногда остаются последствия перенесенного состояния в виде ограничений движения, нарушения когнитивных функций и значительного снижения качества жизни. Летальность после повторного кровоизлияния превышает 70%.
Поэтому так важно во время проводить оперативное лечение, обращаясь к квалифицированному нейрохирургу. Операцию откладывают только при наличии определенных медицинских показаний.
Успешные нейрохирургические операции проводят в НИИ Бурденко. Здесь принимают пациентов с признаками аневризмы, подозрением на ее появление. В институте нейрохирургии можно провести комплексную диагностику с использованием новейшей техники и дальнейшее лечение выявленных заболеваний.
Выбор метода выключения аневризмы
| Окклюзия аневризмы со стент-ассистенцией |
Преимущества эндовазального лечения в первую очередь важны у больных в остром периоде кровоизлияния, при аневризмах параклиноидного отдела ВСА и вертебро-базилярного бассейна. Основным фактором, определяющим возможность окклюзии аневризмы эндоваскулярным методом до недавнего времени считалось соотношение размера тела аневризмы и ее шейки. Установлено, что чем больше размер аневризмы и шире ее шейка, тем больше вероятность отдаленной реканализации после первоначально тотально выполненной окклюзии. Для решения этой проблемы разработаны стент-ассистирующие методики. Суть стент-ассистирующей методики при лечении аневризм заключается в предотвращении смещения витков спиралей в просвет несущего сосуда. Это достигается следующим образом: первым этапом сосуд на уровне шейки аневризмы устанавливается стент, а затем через ячейку стента проводится микрокатетер, через который доставляются микроспирали. В последние годы появилась новая категория внутричерепных стентов, так называемые потоконаправляющие стенты (flow divert), которые позволяют уменьшать кровоток в аневризме, направляя основной поток крови по несущему сосуду. Тромбирование аневризмы после установки такого стента в среднем наступает в период от 4 до 6 месяцев после операции. Эта методика наиболее эффективна для лечения аневризм крупных и гигантских размеров. В настоящее время в НИИ нейрохирургии ежегодно выполняется около 250 микро-хирургических и 150 эндоваскулярных операций на аневризмах в «холодном» периоде после САК (21 день и более). Выбор метода операции зависит, прежде всего, от анатомических особенностей аневризмы. Эндоваскулярный метод предпочтителен при аневризмах ВСА параклиноидного и инфраклиноидного расположения. При аневризмах развилки СМА и аневризмах ПМА-ПСА чаще проводятся прямые вмешательства, так как особенности строения этих аневризм (преимущественно широкая шейка, близость устьев артерий второго порядка, варианты строения ПСА и др.) и невозможность применения стентов ограничивают использование эндоваскулярного метода. На решение вопроса о методе операции влияет возраст больного — у молодых больных предпочтительны прямые операции, имеющие более высокую радикальность. Ограничением для эндоваскулярного метода являются патологические изгибы и выраженный атеросклероз брахиоцефальных артерий. При необходимости операции со стент-ассистенцией следует учитывать наличие кровотечений различной этиологии в анамнезе, так как установка стента требует в длительного приема антикоагулянтов в послеоперационном периоде. В некоторых случаях микрохирургические операции выполняют вторым этапом в случаях, когда в ходе эндоваскулярного вмешательства достигнута лишь частичная окклюзия аневризмы. Возможны и обратные ситуации — эндоваскулярное вмешательство после паллиативной прямой операции (укрепление аневризмы марлей, неполное клипирование). Результаты микрохирургического лечения аневризм в холодном периоде после САК на протяжении многих лет остаются достаточно хорошими. Риск возникновения нового неврологического дефицита несколько выше при микрохирургическом выключении аневризмы, риск летального исхода выше при эндовазальном лечении.