Аритмия диагностируются при нарушении регулярности сокращений сердечной мышцы. Наиболее распространенным типом аритмии является тахикардия, которая может быть вызвана в желудочках сердца (желудочковая аритмия) или в предсердиях (наджелудочковая аритмия). Каковы симптомы аритмии? Что такое процедура удаления? Аритмия — это не единичное заболевание. Этот термин описывает нарушение цикличности сердцебиения, которое может проявляться в том, что оно бьется слишком быстро, слишком медленно или нерегулярно. Другими словами, ритм сердца могут быть нарушены. Нарушение сердечного ритма может быть симптомом сердечно сосудистых заболеваний (ишемическая болезнь сердца, болезнь сердечных клапанов, артериальная гипертензия), а также эффектом нарушений, например, гормональных или электролитных нарушений. Следовательно, пациенту необходимо выяснить причины аритмии и, если они требует лечения, провести соответствующую терапию.
Как возникает аритмия?
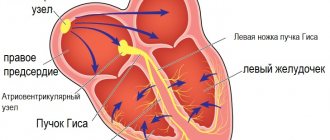
Чтобы понять механизм аритмии, необходимо вспомнить основную информацию о строении и функции сердца в организме. Этот орган состоит из двух предсердий и двух желудочков, которые сокращаются и расслабляются в строго определенном ритме. Благодаря этим движениям кровь постоянно закачивается в каждую клетку организма, обеспечивая ее питательными веществами и кислородом. Но что делает сокращения сердца такими регулярными? Сердце снабжено естественным «кардиостимулятором», то есть синусовым узлом, расположенным в правом предсердии. Именно благодаря нему сердце «бьется», даже когда оно удаляется из груди. Синусовый узел производит электрические импульсы, которые приводят в движение всю мышцу. Работа сердца — это серия сложных биоэлектрических процессов, которые происходят в каждой его клетке. Сердечные аритмии возникают, когда в какой-то момент этого сложного процесса возникают аномалии. Может выйти из строя источник импульса или возникнуть проблемы и на стадии проводимости. В обоих случаях возникнет аритмия.
Типы аритмий
Есть много типов аритмий, а также подразделений в медицине в зависимости от принятых классификаций. Наиболее распространенные формы сердечной аритмии включают в себя:
- синусовая тахикардия,
- брадикардия,
- мерцательная аритмия,
- мерцание желудочков,
- дополнительные суправентрикулярные и желудочковые сокращения,
- тахикардия: наджелудочковая и желудочковая.
Каждое из этих расстройств на самом деле представляет собой отдельное заболевание, которое имеет разные причины, а также требует различного лечения.
ПРИЧИНЫ РАЗВИТИЯ ПАРОКСИЗМАЛЬНОЙ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
Причины развития ПЖТ:
1. тяжёлые заболевания сердечно-сосудистой системы:
- инфаркт миокарда
- кардиомиопатии
- пороки сердца
- сердечная недостаточность
- миокардит (тяжёлое течение)
2. токсические факторы:
- частая алкоголизация в значительных количествах
- вдыхание паров клея
- наркотические вещества
3. травма сердца
4. лекарственные средства: сердечные гликозиды, антидепрессанты, флекаинид , фторхинолоны
5. врожденные аномалии проводящей системы сердца (синдром Бругада)
6. идиопатическая ЖТ – причина развития неясна
Симптомы аритмии
Наиболее распространенные симптомы аритмии включают в себя:
- учащенное или нерегулярное сердцебиение,
- тахикардия,
- брадикардия,
- сильное сердцебиение,
- ощущение комков в груди,
- одышка,
- боль в груди,
- жар,
- слабость,
- обморок.
Желудочковая аритмия
Желудочковая аритмия — одна из самых распространенных. В их классификации есть: желудочковая тахикардия, трепетание и фибрилляция желудочков и ускоренный желудочковый ритм. Чем старше пациент и чем больше повреждено сердце, тем чаще они возникают.
Желудочковая аритмия — сердечные факторы Факторы, вызывающие или обостряющие желудочковую аритмию, можно разделить на сердечные или не сердечные. При возникновении данного типа аритмии особенно вероятны такие факторы сердца, как:
- ишемическая болезнь сердца,
- кардиомиопатия,
- синдром врожденного удлинения интервала QT,
- Синдром Бругада,
- пролапс митрального клапана.
Желудочковая аритмия — несердечные факторы К несердечным факторам относятся расстройства, такие как, например:
- полимиозит,
- саркоидоз,
- амилоидоз,
- заболевания нервной системы,
- гормональные нарушения,
- нарушения обмена веществ,
- электролитные нарушения.
Кроме того, на состояние влияет употребление стимуляторов (кофе, курение, алкоголь).
Каковы симптомы желудочковой аритмии?
Симптомы желудочковой аритмии зависят от типа аритмии. При легких формах пациенты могут не испытывать аритмий. Чувство сердцебиения может сопровождаться дискомфортом в груди и беспокойством. При сложных расстройствах (желудочковая тахикардия, трепетание желудочков, фибрилляция желудочков) возникают одышка, потеря сознания и внезапная остановка сердца.
Диагностика
Диагноз ставят на основании ЭКГ. На пленке хорошо видны волнообразные вершины комплексов QRS. Сами комплексы меняют свою ориентацию вокруг изолинии. На электрокардиограмме вне приступа присутствует увеличенный интервал QT. В норме его значение составляет в пределах 0,44 с. Следует обратить внимание на семейный анамнез: если у кого-то из родственников этот интервал увеличен, то риск развития пируэтной тахикардии возрастает.
- Пример тахикардии, связанной с токсичностью дигоксина
Такая тахикардия часто длится недолго и проходит самостоятельно, но иногда приводит к дестабилизации гемодинамики с последующим коллапсом. Также она может перерасти в фибрилляцию желудочков. В таком случае потребуется незамедлительная помощь: непрямой массаж сердца и стимуляция деятельности миокарда разрядом электрического тока.
- Пируэтная аритмия, возникающая в результате гипокалиемии
ЭКГ пациента с гипокалиемией показан на фото ниже: у больного произошел краткий самозавершающийся пароксизм пируэтной тахикардии с эффектом наслоения «R на T».
- Torsades de Pointes
Какие тесты нужно сдать при желудочковой аритмии?
Чтобы правильно определить желудочковую аритмию и точно дифференцировать тип желудочковой аритмии, необходимо выполнить ЭКГ. Если аритмия возникает периодически, выполните тест Холтера (24-часовая запись ЭКГ). Вы также можете контролировать частоту сердечных сокращений дольше, например, в течение трех дней или даже в течение 2-3 недель. В таком случае необходимо носить устройство Event-Holter, который пациент активирует только при появлении симптомов, таких как:
- учащенное сердцебиение,
- ухудшение самочувствия,
- головокружение.
Инвазивное электрофизиологическое исследование проводится, когда идентифицируется участок желудочковой аритмии и делается попытка разрушить аритмогенный очаг. При лечении желудочковых аритмий используются следующие методы:
- антиаритмические препараты,
- чрескожная высокочастотная абляция,
- имплантация кардиовертера-дефибриллятора.
Врач решает, какое лечение предпринять, когда он определяет, какой тип желудочковой аритмии у пациента.
Лечение нарушений ритма и проводимости на догоспитальном этапе
Острые аритмии и блокады, которые могут осложнить течение заболеваний сердечно-сосудистой системы — ИБС (включая инфаркт миокарда, постинфарктный кардиосклероз), ревматических пороков сердца, первичных и вторичных кардиомиопатий, иногда развиваются вследствие врожденных аномалий проводящей системы (синдромы Вольфа-Паркинсона-Уайта — WPW, Лауна-Генонга-Левайна — LGL). Аритмии нередко возникают на фоне артериальной гипертензии, застойной сердечной недостаточности, электролитных расстройств (например, гипокалиемии, гипомагниемии). Их появление могут спровоцировать прием лекарственных средств (сердечных гликозидов, теофиллина; препаратов, удлиняющих интервал QT, — терфенадина, цизаприда), алкоголя, а также избыточное употребление кофеинсодержащих напитков.
На догоспитальном этапе целесообразно выделить те нарушения ритма, при которых показана неотложная терапия (см. табл.).
Пароксизмальная суправентрикулярная тахикардия
Врачебная тактика при пароксизме суправентрикулярной тахикардии (ПСВТ) определяется стабильностью гемодинамики пациента. Падение артериального давления (АД) с развитием синкопального состояния, приступ сердечной астмы, отек легких, развитие тяжелого ангинозного приступа на фоне тахикардии являются показаниями для немедленной электроимпульсной терапии.
При относительно стабильной гемодинамике выбор лекарственного препарата зависит от электрокардиографической картины (рис. 1).
Тахикардия с «узкими» комплексами QRS (QRS неизмененной формы не более 0,1 с) купируется введением антагониста кальция верапамила (изоптина), удлиняющего рефрактерный период в атриовентрикулярном узле. Препарат вводится в/в болюсно в дозе 2,5-5 мг за 2-4 мин (во избежание развития коллапса или выраженной брадикардии) с возможным повторным введением 5-10 мг через 15-30 мин при сохранении тахикардии и отсутствии гипотензии.
К побочным эффектам верапамила относятся: брадикардия (вплоть до асистолии при быстром внутривенном введении за счет подавления автоматизма синусового узла); AV-блокада (вплоть до полной поперечной при быстром внутривенном введении); преходящая желудочковая экстрасистолия (купируется самостоятельно); артериальная гипотензия вследствие периферической вазодилатации и отрицательного инотропного действия (вплоть до коллапса при быстром внутривенном введении); нарастание или появление признаков сердечной недостаточности (за счет отрицательного инотропного действия); отек легких. Со стороны ЦНС отмечаются головокружение, головная боль, нервозность, заторможенность, покраснение лица, периферические отеки, чувство нехватки воздуха, одышка, аллергические реакции.
Верапамил следует применять только при нарушениях ри комплексом QRS. При «широком» комплексе QRS и подозрении на синдром Вольфа-Паркинсона-Уайта (синдром WPW) препарат противопоказан, так как он укорачивает рефрактерный период дополнительных путей проведения и может вызвать увеличение ЧСС и фибрилляцию желудочков. Диагностика синдрома WPW возможна при соответствующих анамнестических указаниях и/или при оценке предыдущих ЭКГ с синусовым ритмом (интервал PQ менее 0,12 с, комплекс QRS расширен, определяется дельта-волна). Другими противопоказаниями к применению верапамила являются:
- абсолютные: выраженная брадикардия, синдром слабости синусового узла, AV-блокада II и III степени, кардиогенный шок, хроническая и острая сердечная недостаточность, повышенная чувствительность к препарату;
- относительные: брадикардия с ЧСС менее 50 в минуту, AV-блокада I степени, желудочковая тахикардия, артериальная гипотензия (САД менее 90 мм рт. ст.).
Кроме того, верапамил противопоказан пациентам, у которых в течение последних двух часов применялся какой-либо бета-адреноблокатор.
Альтернативой верапамилу может служить прокаинамид (новокаинамид); его можно также использовать в случае неэффективности верапамила, но не ранее чем через 15 мин после введения последнего и при условии сохранения стабильной гемодинамики. Прокаинамид эффективен при реципрокных тахикардиях у пациентов с синдромом WPW (в тех случаях, когда верапамил противопоказан). Прокаинамид вводится в/в медленно в дозе 1000 мг в течение 8-10 мин (10 мл 10%-ного раствора, доведенные до 20 мл изотоническим раствором хлорида натрия) с постоянным контролем АД, ЧСС и ЭКГ (в случае резкого расширения комплеков QRS введение должно быть остановлено). В момент восстановления синусового ритма введение препарата прекращается. В связи с возможностью снижения АД при введении прокаинамида больной должен находиться в горизонтальном положении, необходимо также заготовить шприц с 0,1 мг фенилэфрина (мезатона).
К побочным эффектам прокаинамида относятся аритмогенное действие, желудочковые нарушения ритма вследствие удлинения интервала QT, замедление атривентрикулярной и внутрижелудочковой проводимости, артериальная гипотензия, головокружение, слабость, нарушения сознания, депрессия, бред, галлюцинации, аллергические реакции.
Противопоказания к применению прокаинамида — артериальная гипотензия, кардиогенный шок, хроническая сердечная недостаточность, синоатриальная и AV-блокады II и III степени, внутрижелудочковые нарушения проводимости, удлинение интервала QТ и указания на эпизоды «пируэтной» тахикардии в анамнезе, выраженная почечная недостаточность, системная красная волчанка, повышенная чувствительность к препарату. Токсический эффект новокаинамида устраняется в/в струйным введением 100 мл 5%-ного раствора натрия гидрокарбоната.
Возможно также использование бета-адреноблокаторов (пропранолола) и сердечных гликозидов (дигоксина), но их эффективность при пароксизмальной суправентрикулярной тахикардии составляет только 40-55%. Если больному уже введен верапамил, то пропранолол (обзидан, анаприлин) можно использовать не ранее чем через 30 мин сублингвально в дозе 10-20 мг. Препарат противопоказан при артериальной гипотензии и синдроме бронхиальной обструкции. В/в введение пропранолола в дозе до 0,15 мг/кг со скоростью не более 1 мг/мин желательно осуществлять под контролем ЭКГ-монитора в условиях кардиоблока. Пропранолол высокоэффективен при пароксизмальной тахикардии, обусловленной кругом «повторного входа» (re-entry) в синусовом или атриовентрикулярном узле; при других вариантах тахикардии его применение позволяет снизить ЧСС. Дигоксин в начальной дозе 0,25-0,5 мг эффективен при узловой реципрокной тахикардии, в остальных случаях он только уменьшает ЧСС. Дигоксин не показан при синдроме WPW по тем же причинам, что и верапамил.
Терапию пароксизмальной суправентрикулярной тахикардии в условиях специализированного кардиореанимобиля и в стационаре возможно проводить путем в/в введения АТФ (или аденозина), прерывающей круг «повторного входа»: 10 мг (1 мл 1%-ного раствора) АТФ вводят в/в в течение 5-10 с, при отсутствии эффекта через 2-3 мин повторно вводят еще 20 мг (2 мл 1%-ного раствора). При использовании аденозина (аденокора) начальная доза составляет 3 мг (1 мл). Эффективность препарата при этом виде нарушений ритма составляет 90-100%. Как правило, удается купировать пароксизмальную суправентрикулярную тахикардию в течение 20-40 с после введения АТФ.
Введение аденозина в/в позволяет также дифференцировать трепетание предсердий с проведением 1:1 и суправентрикулярную тахикардию; угнетение AV-проведения позволяет выявить характерные волны трепетания, однако ритм при этом не восстанавливается.
Противопоказаниями к применению препарата являются AV-блокада II и III степени, синдром слабости синусового узла (при отсутствии искусственного водителя ритма), повышенная чувствительность к аденозину. Также следует учитывать, что введение АТФ или аденозина может спровоцировать приступ у больных бронхиальной астмой.
Необходимо принимать во внимание, что внутривенное введение болюса аденозина (АТФ) при суправентрикулярных пароксизмах примерно в 50% случаев приводит к 5-15-секундной асистолии, а в 0,2-3% случаев асистолия может затягиваться более чем на 15 с, что может потребовать нанесения прекордиального удара и даже проведения непрямого массажа сердца (требуется всего несколько массажных движений). Из-за риска развития подобных осложнений применение аденозина (АТФ) допустимо только в условиях специализированного реанимобиля или в стационаре.
Фибрилляция и трепетание предсердий
При лечении пациентов с мерцанием и трепетанием предсердий на догоспитальном этапе должна быть оценена целесообразность восстановления синусового ритма.
Абсолютным показанием к восстановлению синусового ритма при развитии пароксизма мерцательной аритмии является развитие отека легких или аритмогенного шока; в этом случае на догоспитальном этапе должна быть проведена экстренная кардиоверсия.
Противопоказаниями к восстановлению синусового ритма на догоспитальном этапе можно считать длительность пароксизма мерцания предсердий более двух дней, доказанную дилатацию левого предсердия (передне-задний размер 4,5 см, по данным ЭхоКГ), наличие тромбов в предсердиях или тромбоэмболические осложнения в анамнезе, развитие пароксизма на фоне острого коронарного синдрома (при наличии стабильной гемодинамики), развитие пароксизма на фоне выраженных электролитных нарушений, декомпенсацию тиреотоксикоза. При отказе от восстановления синусового ритма необходимо установить контроль над частотой сердечных сокращений в целях поддержания ее в пределах 60-90 ударов в минуту.
Средством выбора для контроля частоты сердечного ритма являются сердечные гликозиды: 0,25 мг дигоксина (1 мл 0,025%-ного раствора) в 20 мл изотонического раствора хлорида натрия вводятся в/в, медленно болюсно. Дальнейшая тактика определяется в стационаре. Постоянная нормосистолическая форма мерцательной аритмии без признаков сердечной недостаточности вообще не нуждается в антиаритмической терапии (рис. 2). Побочные эффекты дигоксина (проявления дигиталисной интоксикации) — брадикардия, AV-блокада, предсердная тахикардия, желудочковая экстрасистолия, анорексия, тошнота, рвота, диарея, головная боль, головокружение, нарушение зрения, синкопальное состояние, возбуждение, эйфория, сонливость, депрессия, нарушения сна, спутанность сознания.
Противопоказания к применению дигоксина:
- абсолютные: гликозидная интоксикация, повышенная чувствительность к препарату;
- относительные: выраженная брадикардия (отрицательное хронотропное действие); AV-блокада II и III степени (отрицательное дромотропное действие); изолированный митральный стеноз и нормо- или брадикардия (опасность дилатации левого предсердия с усугублением левожелудочковой недостаточности вследствие повышения давления в его полости; опасность развития отека легких вследствие увеличения сократительной активности правого желудочка и нарастания легочной гипертензии); идиопатический гипертрофический субаортальный стеноз (возможность увеличения обструкции выхода из левого желудочка вследствие сокращения гипертрофированной межжелудочковой перегородки); нестабильная стенокардия и острый инфаркт миокарда (опасность увеличения потребности миокарда в кислороде, а также возможность разрыва миокарда при трансмуральном инфаркте миокарда вследствие повышения давления в полости левого желудочка); синдром WPW (улучшает проведение по дополнительным путям), частая или политопная желудочковая экстрасистолия, пробежки желудочковой тахикардии.
Препаратом выбора для восстановления синусового ритма при стабильной гемодинамике является прокаинамид.
В ряде случаев альтернативой прокаинамиду может служить верапамил. Он не всегда восстанавливает синусовый ритм, но эффективно снижает ЧСС путем блокирующего влияния на атриовентрикулярный узел. Нельзя, однако, забывать о том, что при мерцательной аритмии у пациентов с синдромом WPW не показано использование верапамила (препарат улучшает проведение по дополнительным путям).
При магнийзависимом мерцании предсердий (доказанная гипомагниемия или наличие удлиненного интервала QT) препаратом выбора служит сульфат магния (кормагнезин), являющийся в остальных случаях дополнительным средством для замедления (снижения частоты сокращений) ритма.
При неэффективности одного антиаритмического препарата медикаментозная терапия на догоспитальном этапе прекращается, в случае появления осложнений (см. выше) проводится электроимпульсная терапия.
Трепетание предсердий с низким атриовентрикулярным проведением, приводящим к невыраженной тахикардии, и при отсутствии осложнений не требует экстренной терапии.
При нестабильной гемодинамике, развитии осложнений на фоне трепетания предсердий с высокой частотой сердечных сокращений (AV-проведение 1:1) показана экстренная электроимпульсная терапия.
Неосложненное трепетание предсердий с высокой частотой сокращений желудочков на догоспитальном этапе требует только замедления сердечного ритма, для чего используются дигоксин или верапамил. Применение в этом случае бета-адреноблокаторов наименее целесообразно, хотя и возможно.
Желудочковые нарушения ритма
В большинстве случаев как желудочковая, так и наджелудочковая экстрасистолия не является «злокачественным» нарушением ритма и не требует немедленного терапевтического вмешательства (исключение — частая и/или политопная желудочковая экстрасистолия при инфаркте миокарда). В этом случае вариантом выбора могут быть бета-адреноблокаторы для перорального приема. С позиций сегодняшнего дня оптимально назначение селективных препаратов с липофильными свойствами. Наиболее изученный препарат этой группы — метопролол, применение которого в суточной дозе 50–200 мг (в два приема) рекомендуется в первую очередь пациентам, у которых экстрасистолия является проявлением ИБС и/или сопровождает артериальную гипертензию.
При остром инфаркте миокарда препаратом выбора для купирования желудочковых нарушений ритма является лидокаин (рис. 3).
В условиях стабильной гемодинамики средством выбора для купирования желудочковой тахикардии (ЖТ) является лидокаин, вводимый в/в болюсно в дозе 1-2 мг/кг (80-100 мг) в течение 3-5 мин с последующей поддерживающей капельной инфузией длительностью до 24-36 ч со скоростью 20-55 мкг/кг/мин (максимально 4 мг/мин). При необходимости на фоне инфузии допустимо дополнительное струйное введение лидокаина в дозе 40 мг через 10-30 мин после первого болюса. Удлинение интервала QT и увеличение его дисперсии — показания к усилению поддерживающей терапии путем капельного введения кормагнезина (магния сульфата) со скоростью 3-20 мг/мин. В дальнейшем возможен переход на профилактическое в/м введение лидокаина в дозе 2-4 мг/кг (160-200 мг, максимально 600 мг, а при инфаркте миокарда не более 300 мг) каждые 4-6 часов.
В случае неэффективности лидокаина применение других антиаритмиков для купирования ЖТ показано при сохранении стабильной гемодинамики и отсутствии нежелательных реакций (опасность коллапса и потенцирования аритмогенного действия антиаритмических препаратов) либо когда невозможно проведение электроимпульсной терапии. В этих случаях вторым по значимости препаратом является прокаинамид (новокаинамид), вводимый с соответствующими предосторожностями в/в дробными дозами по 100 мг/5 мин до восстановления синусового ритма или достижения насыщающей дозы (500-1000 мг).
Эффективность прокаинамида при всех пароксизмальных тахикардиях делает его препаратом выбора для лечения тахикардии неустановленной природы с широким комплексом QRS (желудочковой или суправентрикулярной с аберрацией проведения).
Препаратом выбора при желудочковой тахикардии типа «пируэт» и дополнительным средством при других видах желудочковой тахикардии (в том числе рефрактерных к терапии лидокаином и новокаинамидом) является сульфат магния (кормагнезин), вводимый в/в в течение 10-15 мин в дозе 400-800 мг магния (20-40 мл 10%-ного или 10-20 мл 20%-ного раствора). При отсутствии эффекта препарат вводится повторно через 30 мин. По достижении эффекта поддерживающая терапия заключается в капельном введении кормагнезина (магния сульфата) со скоростью 3-20 мг/мин в течение 2-5 ч.
Желудочковая тахикардия при нестабильной гемодинамике требует немедленной электроимпульсной терапии (рис. 4).
Брадиаритмии
Брадиаритмии (синусовая брадикардия, синоаурикулярная блокада, медленный замещающий атриовентрикулярный ритм, нарушения атриовентрикулярной проводимости II и III степени) требуют терапии в тех случаях, когда эти состояния сопровождаются нестабильной гемодинамикой и возникают как осложнение органического поражения сердца или развиваются при проведении реанимационных мероприятий, а также при появлении частых приступов Морганьи-Эдемса-Стокса. Для восстановления гемодинамики бывает достаточно увеличить ЧСС в/в введением 0,1%-ного раствора атропина сульфата в дозе 0,3-1,0 мл с повторением начальной дозы (при ее эффективности) через 4-5 ч.
К побочным эффектам атропина относятся сухость во рту, жажда, тошнота, рвота, атония кишечника и запоры, усиление кашля у больных бронхиальной астмой, нарушения мочеотделения, мидриаз, фотофобия, паралич аккомодации, тахикардия, беспокойство, тремор, головная боль, психомоторное возбуждение.
Противопоказаниями к применению атропина являются глаукома, хроническая задержка мочи, атония кишечника, тахикардия, тяжелая сердечная недостаточность, выраженный атеросклероз, повышенная чувствительность к препарату. При брадиаритмиях и AV-блокадах допустимо использование атропина по витальным показаниям даже при ишемии миокарда, кишечной непроходимости, атонии кишечника, болезнях печени и почек, закрытоугольной форме глаукомы.
Неэффективность терапии атропином служит показанием к временной электрокардиостимуляции, а при невозможности ее проведения по жизненным показаниям используется орципреналин (в дозе 10-30 мкг/мин под контролем ЧСС в/в капельно до появления терапевтического эффекта).
О. Б. Талибов, кандидат медицинских наук А. В. Тополянский, кандидат медицинских наук
Суправентрикулярная аритмия
Мерцательная аритмия и трепетание предсердий — один из видов суправентрикулярной аритмии. Наиболее распространенные симптомы включают учащенное сердцебиение, одышка и даже обмороки. Наилучшие результаты достигаются при сочетании фармакологического лечения с диагностическими процедурами. Нарушения суправентрикулярного сердечного ритма вызываются электрическими импульсами, возникающими в синусовом узле или в предсердно-желудочковом фокусе.
Суправентрикулярная аритмия — типы
Суправентрикулярные аритмии включают в себя:
- дополнительные, одиночные стимуляции,
- наджелудочковая тахикардия,
- синдромы предварительного возбуждения,
- предсердная тахикардия,
- мерцательная аритмия,
- трепетание предсердий,
- синусовые тахиаритмии.
Суправентрикулярная аритмия — симптомы
Каждая из перечисленных выше аритмий имеет разные причины и симптомы. К каждому из них относятся по-разному. Прежде всего, необходимо определить, какие заболевания вызывают суправентрикулярную аритмию, какие симптомы сопровождают ее, каков прогноз пациента и как его лечить. Симптомы, которые типичны для суправентрикулярной аритмии, включают в себя:
- учащенное сердцебиение,
- усталость,
- диспноэ,
- обморок,
- головокружение,
- дискомфорт в груди.
Часто нет никаких симптомов с наджелудочковыми дополнительными ударами.
Клинический случай
Пациентка 56 лет вызвала кардиобригаду СМП. Жалобы: головная боль и дискомфорт в грудной клетке. Данное состояние длится несколько часов до вызова. В анамнезе гипертоническая болезнь, но регулярного лечения больная не проводит. Иногда, при скачках АД выше 200/120, принимает Каптоприл в дозе 25-50 мг. Перед возникшими жалобами употребила около 1 литра вина. Со слов, периодически злоупотребляет спиртными напитками.
На момент осмотра продуктивному контакту доступна. Кожные покровы, дыхание, живот – без особенностей. Сердечная деятельность ритмичная, тоны приглушены. АД 160/90, ЧСС=Ps 90 в минуту. Живот мягкий, безболезненный. Симптом «поколачивания» отрицательный с обеих сторон. Физиологические отправления в норме. ЭКГ больной представлено ниже:
Во время записи пленки пациентка заявила, что стала очень плохо себя чувствовать и кружится голова. На ЭКГ – пируэтная тахикардия, перешедшая тут же в крупноволновую фибрилляцию предсердий.
Состояние пациентки крайне тяжелое: диагностирована клиническая смерть. Пульс и давление не определяются. Незамедлительно больная нашей бригадой была перемещена на твердую поверхность (пол) с проведением реанимационных мероприятий: ИВЛ, непрямой массаж сердца, введение Атропина, Адреналина, магнезии; выполнены две дефибрилляции. Обеспечена катетеризация периферической вены и госпитализация в кардиореанимацию напрямую, минуя приемный покой. На момент поступления в стационар пациентка в сознании, жалоб нет. АД 130/90, ЧСС=Ps 90 ударов в минуту. Дыхание самостоятельное.
Лечение наджелудочковых аритмий
Прежде всего, важно иметь подробную историю не только болезней сердца, но и общих, ревматологических, метаболических и эндокринных заболеваний. Обычно это начинается с неинвазивных тестов, таких как: морфология, ЭКГ, ЭХО сердца и исследование Холтера. При необходимости выполняются инвазивные и сложные тесты, такие как электрофизиологические исследования. Суправентрикулярные аритмии обычно лечат с помощью лекарств. Когда это не работает, вы можете ввести, например, абляцию. Эти два лечения также могут эффективно дополнять друг друга.
Статья имеет ознакомительный характер, самолечение не приемлемо. Обязательно проконсультируйтесь со своим лечащим врачом.
Последующая терапия и профилактика
Последующая терапия направлена на профилактику возобновления фибрилляции желудочков. Ведь итог может быть без своевременной помощи летальным. Международные организации здоровья сердца рекомендуют регулярный прием β-адреноблокаторов. Результативность их применения составляет 68–90 %. Также хороший эффект дают блокаторы натриевых каналов, например, Мекситилен.
При сохранении синкопальных состояний на фоне терапии β-блокаторами показана имплантация кардиостимулятора-дефибриллятора. Необходимо помнить, что эта операция не означает отмену медикаментозного лечения.
Основной совет пациентам и их родственникам: следует знать список лекарств, удлиняющих интервал QT, и избегать их приема.
Крайняя мера лечения – это левосторонняя симпатэктомия на уровне шейно-грудного отдела.