Обширный инфаркт миокарда (ОИМ) – один из видов острой сердечной недостаточности, которая сопровождается полной закупоркой одного из сердечных сосудов, обширной площадью некроза миокарда.
Научное название заболевания – инфаркт миокарда (ИМ) без зубца Q или инфаркт миокарда без подъема сегмента ST. Рассмотрим основные причины развития ОИМ, особенности его проявления, диагностики, лечения, прогноз, шансы выжить, способы снижения смертности.
Существует несколько разновидностей инфаркта, различающиеся по локализации участка омертвения:
- ИМ боковой стенки миокарда левого желудочка;
- ИМ задней/передней стенки миокарда левого желудочка;
- ИМ нижней стенки миокарда левого желудочка (диафрагмальный);
- ИМ правого желудочка.
Причины заболевания
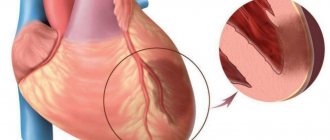
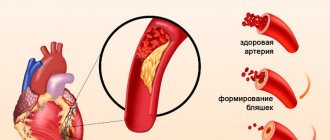
Причиной обширного инфаркта является тромбоз, который обычно развивается как осложнение атеросклероза – формирования на стенке сосуда атеросклеротической бляшки.
Когда такое образование достигает больших размеров, оно может разорваться, или повредится, что провоцирует образование тромба. Тромб закупоривает просвет сосуда, клетки сердечной мышцы перестает получать кислород. Это провоцирует гибель элементов миокарда. Чем большую площадь питает закупоренный сосуд, тем больше клеток умрет. Если пациента доставляют в больницу быстро, врачи имеют возможность удалить тромб и уменьшить площадь некроза.
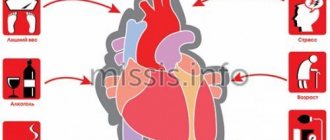
Косвенные причины обширного инфаркта называют факторами риска. Они сами по себе не вызывают ОИМ, но повышают вероятность развития патологии. К ним относятся:
- старший возраст;
- мужской пол;
- наследственная предрасположенность;
- нарушение обмена жиров;
- артериальная гипертония;
- ожирение;
- сахарный диабет;
- неправильное питание;
- сидячий образ жизни;
- курение;
- злоупотребление алкоголем.
Диета после стентирования
Диета после стентирования включает в себя пищу богатую витаминами и клетчаткой, но резко ограничивает содержание жиров животного происхождения и содержание быстроусвояемых углеводов.
Не рекомендуется употреблять в пищу жирную баранину, говядину, свинину, сливочное масло, сало, майонез и острые приправы, колбасные изделия, сыр, икру, макароны из нетвердых сортов пшеницы, шоколад, сладости и выпечку, белый хлеб, кофе, крепкий чай, алкоголь и пиво, газированные сладкие напитки.
Рекомендуется употреблять свежие овощи и фрукты, свежие соки, отварное мясо птицы, рыбу, каши, макаронные изделия из твердых сортов, творог, кисломолочные продукты, зеленый чай.
Симптомы, диагностика ОИМ
Существует два типа симптомов обширного инфаркта:
- типичные;
- атипичные.
Типичные проявления ОИМ включают:
- слабость;
- грудную боль;
- одышку;
- пульс обычно ускорен, может быть нерегулярным;
- артериальное давление может повышаться, а затем понижаться.
Некоторые особенности отличают грудную боль предынфарктного состояния от приступов обычной стенокардии:
- боль очень интенсивная, длится 30-60 минут;
- отдает в шею, плечо, челюсть лопатку;
- не проходит после приема таблетки нитроглицерина.
Нетипичные признаки болезни по свои симптомам напоминают другие заболевание: бронхиальную астму, приступ острого панкреатита, инсульт. Атипичные боли характеризуются менее выраженными грудными болями.
Диагностика ОИМ предполагает инструментальное обследование:
- ЭКГ;
- УЗИ сердца;
- определение в крови маркеров инфаркта миокарда (тропонина, тропонина-1, КФК, АСТ, ЛДГ);
- общий анализ крови;
- ангиографию коронарных сосудов.
Стадии
Инфаркт обширного типа развивается поэтапно. Медики выделяют пять стадий эволюции опасного заболевания:
- Предынфарктное состояние (продромальный период). Этот этап продолжается от нескольких часов до месяца, для каждого пациента индивидуально. У больного наблюдается регулярная стенокардия.
- Следующая стадия – острейшая. Длится она примерно от 30 минут до 2 часов. Человек испытывает сильные боли в груди, его прошибает холодный пот. Вдобавок к этому, уменьшается или увеличивается сердечный ритм, происходит снижение артериального давления.
- Острый период инфаркта – от 3 до 10 суток. За это время образуется участок отмирающей ткани в сердечной мышце, болевые ощущения притупляются, появляются аритмия и высокая температура тела.
- В области отмирания тканей формируется рубец, совсем пропадает боль, ритм сердца и давление приходят в норму – все это симптомы подострого этапа развития инфаркта. Продолжительность такого периода составляет 4-5 недель.
- Последняя стадия болезни называется постинфарктной, длительность – от 3 месяцев до полугода. Характерная симптоматика этого периода заключается в увеличении плотности рубцовой ткани и привыкании «мотора» к измененным условиям работы.
Особенности лечения
Обширный инфаркт миокарда требует неотложной терапии. Чем раньше больному окажут помощь, тем больше вероятность благоприятного исхода. Существует два метода лечения ОИМ: медикаментозный, хирургический. Их можно комбинировать между собой.
Цель медикаментозной терапии – предупредить повторное образование тромба, растворить имеющийся тромб, уменьшить сердечную нагрузку, улучшить кровоснабжение миокарда, устранить симптомы сердечного приступа. Для этого больному назначают следующие препараты, процедуры:
- Обезболивающие, седативные. Снимают болевой синдром, способствуют расширению сосудов. Препараты выбора – нитроглицерин, морфин, фентанил+дроперидол.
- Кислородотерапия. Процедура необходима пациентам с недостаточным насыщением артериальной крови кислородом, острой сердечной недостаточностью.
- Антиагреганты, антикоагулянты. Препятствуют рецидиву тромбообразования. Препарат первого выбора – аспирин.
Кроме него при ОИМ назначают клопидогрел, тикагрелор, гепарин, бивалирудин. - Тромболитики. Разрушают уже имеющийся тромб, улучшают прогноз. Для лечения инфаркта применяют один из четырех препаратов: стрептокиназу, тенектеплазу, алтеплазу, пуролазу.
- Бета-блокаторы. Снижают потребность миокарда в кислороде, уменьшают ишемию сердечной мышцы, ограничивают площадь поражения, препятствуют развитию аритмии. Препараты выбора – эсмолол, метопролол, пропранолол.
- Ингибиторы ренин-ангиотензиновой системы. Улучшают прогноз за счет позитивного влияния на работу сердца. Представители группы – валсартан, каптоприл, рамиприл, спиронолактон.
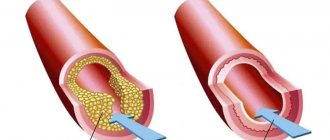
Хирургическое лечение при обширном инфаркте миокарда позволяет быстро восстановить нормальный кровоток. К экстренным методикам относится чрескожное коронарное вмешательство. Это малотравматичная хирургическая процедура, во время которой врач расширяет суженный участок посредством миниатюрного катетера, введенного через крупный сосуд. Конец катетера оборудован баллоном. Его надувание, сдувание позволяет расширить просвет артерии.
Такая процедура называется баллонированием. Если после расширения врач устанавливает внутри сосуда миниатюрный каркас (стент), операцию называют стентированием. Чрескожное коронарное вмешательство эффективно, если после начала приступа прошло менее 12 часов.
Ультрафиолетовое облучение крови
Этот метод лечения последствий инфаркта миокарда, используемый в CBCP, также позволяет улучшить качество жизни после данного заболевания. Не требует какого-либо хирургического вмешательства в организм пациента. При этом никакого забора крови не проводится: в сосуд пациента вводится специальная игла, подключенная к УФ-излучателю. Аппарат воздействует на небольшой объем крови излучением малой мощности, что совершенно не ощущается пациентом.
Под воздействием УФ-излучения в крови и плазме происходит фотохимическая реакция, в результате чего улучшается их состав и функциональность. Удается добиться значительного снижения вязкости крови (устранить риск образования тромбов), активизировать обмен веществ, улучшить доставку кислорода в ткани сердца, расширить сосуды.
УФО крови привлекает, прежде всего, восстановительным эффектом. Если вы хотите «омолодить» свое сердце, не прибегая к операциям, этот метод открывает перед вами широкие возможности.
Последствия, осложнения
Пережитый ИМ не проходит бесследно. Мышечные клетки сердца не умеют размножаться. Тканевой дефект в период восстановления затягивается соединительной тканью, не способной выполнять функции миокарда. Поэтому сердце не может работать в полную силу. Однако последствия обширного инфаркта могут быть гораздо более серьезными. Различают 6 групп осложнений (6):
- ишемические: отказ реперфузии (неудачное чрескожное коронарное вмешательство), постинфарктная стенокардия, повторный инфаркт;
- механические: остановка сердца, кардиогенный шок, разрыв миокарда, нарушение работы проводящей системы сердца (синусного, атриовентрикулярного узлов);
- аритмии: желудочковая, предсердная;
- тромбоз, эмболия: сосудов мозга или периферических артерий;
- воспалительные: перикардит;
- психологические: депрессия.
Прогноз, шансы выжить
При обширном инфаркте миокарда прогноз всегда неблагоприятен. Качество, продолжительность жизни человека будет зависит от общего состояния здоровья, своевременности и полноты оказания медицинской помощи.
Около 5% пациентов умирает во время госпитализации. На протяжении года 36,7% людей снова попадут в больницу с сердечным приступом, 9% погибнут (5). По другим данным общая смертность от инфаркта составляет около 30%.
Факторы, влияющие на прогноз (4).
| Благоприятно сказываются на прогнозе | Неблагоприятно сказываются на прогнозе |
| Быстрая медицинская помощь | Пожилой возраст |
| Нормальное функционирование левого желудочка | Сахарный диабет |
| Кратковременное, долгосрочное лечение аспирином, бета-блокаторами, иАПФ | Предыдущие сосудистые заболевания |
| Отсроченное или неудачное восстановление кровотока | |
| Нарушение функционирования левого желудочка (самый мощный индикатор неблагоприятного исхода) | |
| Застойная сердечная недостаточность | |
| Депрессия | |
| Повышение уровня С-реактивного белка (СРБ-фактор) | |
| Характерные изменения кардиограммы |
Как снизить смертность?
Обширный инфаркт сердца – серьезная патология, приводящая к инвалидности, смерти. Люди, пережившие ОИМ более склонны к рецидивам, каждый из которых может стать летальным.
Улучшить прогноз можно, вовремя обратившись за помощью с первым инфарктом, придерживаясь рекомендаций врачей. Цель реабилитации – снизить риск развития осложнений, улучшить качество жизни человека.
Первая помощь
Полноценное лечение оказывается только поступившим в больницу менее чем через 6 часов с начала возникновения первых болей. По истечении этого срока применение некоторых лекарств уже никак не влияет на прогноз. Поэтому если есть подозрение, что с человеком приключился сердечный приступ, необходимо немедленно вызвать скорую помощь.
До приезда специалистов больному обеспечивают приток свежего воздуха, растягивают воротник. Идеальное положение – полусидя. Человеку дают таблетку аспирина, которую нужно разжевать и проглотить. Затем ему под язык кладут таблетку нитроглицерина. Всего допускается прием до 3 таблеток с интервалом в 5 минут. Боли при этом полностью не исчезнут, но прогноз значительно улучшится.
За исключением аспирина, нитроглицерина больному не рекомендуется давать другие препараты. Полную медикаментозную помощь человеку окажут уже работники скорой.
Лекарственные средства
После обширного инфаркта пациентам назначаются препараты, которые необходимо принимать самостоятельно. Некоторые из них через некоторое время отменят, прием других пожизненный. Цель назначения лекарств – профилактика осложнений, рецидива заболевания.
Список рекомендованных препаратов для профилактики осложнений инфаркта миокарда (1).
| Лекарство | Рекомендации |
| Аспирин | Назначается всем пациентам пожизненно |
| Клопидогрел | Принимают в течение 1 года за исключением случаев высокой вероятности развития кровотечений |
| Бета-блокаторы | При недостаточности левого желудочка назначаются пожизненно (показатель выброса менее 35%) |
| иАПФ, антагонисты рецепторов ангиотензина 2 | При недостаточности левого желудочка назначаются пожизненно (показатель выброса менее 35%). Возможно применение у пациентов с нормальной функцией левого желудочка |
| Верошпирон | При недостаточности левого желудочка (показатель выброса менее 35%), отсутствии нарушения работы почек назначается пожизненно |
| Статины (аторвастатин, розувастатин, симвастатин) | Если нет противопоказаний, назначаются всем пациентам пожизненно. Целевой уровень ЛПНП – менее 1,8 ммоль/л |
Исключение факторов риска
Неправильное питание, сидячий образ жизни, злоупотреблением алкоголем, лишний вес, негативный психологический настрой значительно повышают вероятность развития осложнений, летального исхода. Поэтому после выписи пациентам рекомендуется пересмотреть привычный ритм жизни.
Курение
Отказ от курения признан одной из самых эффективных профилактических мер. Компоненты табачного дыма способствуют тромбообразования. При отказе от курения вероятность смерти в ближайшие годы понижается на 35-43% (1). Людям, не способным справится с пагубной привычкой самостоятельно, рекомендуется обратиться за помощью к специалистам. При некоторых лечебных учреждениях функционируют специальные программы, помогающие бросить курить.
Психологическая помощь
Подавленное настроение, страх смерти встречаются у переживших инфаркт людей довольно часто. Справиться с подавленным состоянием помогают, занятие любим делом, общение с близкими людьми. Не проходящая хандра – возможный признак депрессии. Таким пациентам нужно обратиться к лечащему врачу. Он выпишет направление к психологу или посоветует курсы, где людей, переживших сердечный приступ, учат справляться со стрессом.
Физическая реабилитация
Отсутствие физических нагрузок крайне негативно сказывается на качестве жизни, прогнозе пациента. Доказано, что отсутствие регулярных тренировок увеличивает смертность на 26% (1). Поэтому физическую реабилитацию пациента начинают с первых дней после инфаркта миокарда (2). Регулярные тренировки замедляют прогрессирование атеросклероза, улучшают работу сердца, снижают риск тромбообразования, помогают человеку быстрее вернуться к обычной жизни.
После выписки из стационара необходимо поддерживать физическую активность самостоятельно. Рекомендуется гулять не менее 30 минут/день, 5 дней/неделю (3), заниматься домашними делами, выполнять несложную работу на приусадебном участке. Перенесенный ОИМ не является абсолютным противопоказанием к более серьезным физическим нагрузкам. Напротив, части пациентов они могут быть полезными. Однако перед началом тренировок необходимо проконсультироваться со своим лечащим врачом. Возможно, планируемая нагрузка является для вас недопустимой.
Снижение веса
{banner_banstat9}
Индекс массы тела более 30 кг/м2, окружность талии более 102 см (мужчины), 88 см (женщины) считаются нездоровыми показателями. Лишние килограммы не увеличивают вероятность летального исхода, но влияют на другие факторы риска, повышающие смертность (1,3). Диета, физическая активность – самые безопасные способы нормализации веса.
Контроль давления
Нормализация артериального давления (АД) позволяет снизить вероятность развития осложнений, рецидивов. Рекомендуется поддерживать АД на уровне до 140/90 (1,2), а больным сахарным диабетом, болезнью почек – до 130/90 мм рт. ст. (1). Снижения давления добиваются диетой, изменением образа жизни, приемом гипотензивных препаратов.
Лечение сахарного диабета 2 типа
Сахарный диабет 2 типа повышает риск развития сердечно-сосудистых заболеваний. Лечение заболевания предполагает правильное питание, активный образ жизни, прием метформина или других лекарств, нормализирующих уровень сахара. Хорошим результатом считается достижение уровня гликированного гемоглобина до 7% и ниже.
Профилактика гриппа
Обычный грипп способен спровоцировать серьезные сердечно-сосудистые осложнения с возможным летальным исходом. Поэтому всем людям, пережившим инфаркт миокарда, рекомендуется ежегодно делать вакцинацию против вируса гриппа и быть особенно осторожными в период эпидемий.
Дальнейшее трудоустройство
{banner_banstat10}
Существуют типы работ, которые противопоказанные людям, пережившим инфаркт миокарда. Все они связаны с повышенной нагрузкой на сердце или невозможностью быстрого оказания медицинской помощи. К ним относятся:
- ночная или суточная работа;
- смены более 8 часов;
- работа, требующая постоянного пребывания на ногах или связанная с непрерывной длительной ходьбой;
- работа вдали от населенных пунктов;
- работа, связанная с тяжелыми условиями труда: высокая влажность, высокая/низкая температура;
- высотные работы;
- работа с токсическими веществами;
- работа на борту самолета, вертолета.
После сердечного приступа людям также нельзя работать авиадиспетчерами, операторами пультов железной дороги, электростанций управлять общественным транспортом, грузовиками. Ведь внезапный повторный приступ может повлечь за собой гибель большого количества людей.
Игнорирование рекомендаций врачей при выборе места работы, повышает вероятность летального исхода.
Цели и задачи реабилитации
Зарубцевавшаяся ткань имеет ограниченную функциональность, что приводит к недостаточности кровообращения. Главная цель восстановления после инфаркта миокарда – адаптация организма к новым условиям. Задачи программы:
- восстановление работы сердечно-сосудистой системы;
- психологическая подготовка пациента, включающая настрой на продолжительную реабилитацию с соблюдением всех рекомендаций врача;
- профилактика возможных осложнений – миокардита, нарушения ритма, аневризмы;
- общее укрепление, подготовка организма больного к нагрузкам, восстановление физических показателей;
- возвращение к работе и полноценной жизни.
Профилактика ИМ
Единственный способ предупредить развитие обширного инфаркта – контролировать факторы риска развития заболевания, вовремя обращаться за медицинской помощью. Важно правильно питаться, быть физически активным, иметь здоровый вес, не курить, не злоупотреблять употреблением алкоголя.
Если вы болеете сахарным диабетом, гипертонией, ишемической болезнью сердца, имеете проблемы щитовидной железы, не запускайте заболевания. Вовремя посещайте врача, выполняйте его указания. Игнорирования медицинских рекомендаций, недисциплинированный прием таблеток значительно повышают шансы развития ОИМ.
Также необходимо регулярно проходить медицинские осмотры, сдавать анализы. Определение уровня холестерина, сахара, измерение артериального давления, контроль ЭКГ помогают выявить заболевания на самых ранних стадиях и вовремя принять меры по предупреждению прогрессирования.
Лекарства после стентирования
После стентирования необходимо обязательно принимать назначенные кардиологом лекарственные препараты, такие как плавикс или зилт, и аспирин, для предотвращения закупорки тромбом стентированных сосудов. Продолжительность приема и дозировку лечащий кардиолог индивидуально подберет.
А также, при наличии сопутствующих заболеваний, например гипертонии — препараты снижающие давление, холестериноснижающие препараты при высоком содержании в крови холестерина, и другие необходимые лекарства, которые принимали и до стентирования сердца.