Так называемый ревматизм или острая ревматическая лихорадка (по новой терминологии) — это системное воспалительное заболевание соединительной ткани, при котором патологический процесс имеет тропность к оболочкам сердца и суставам.
Еще в начале 20 века под понятием «ревматизм» подразумевались практически любые болезни суставов – у врачей не было необходимости и возможности дифференцировать эти недуги, тем более что и набор целительных процедур не отличался разнообразием. Сегодня же в арсенале врача-ревматолога широкий выбор методов диагностики, позволяющих отличать ревматизм от множества других заболеваний ревматологического профиля, для каждого из которых существует своя стратегия лечения.
Ревматизм – это заболевание преимущественно детей в возрасте от 6 до 15 лет, причем страдает в данной возрастной группе только 1 ребенок из 1000.
Первичный ревматизм у взрослых пациентов наблюдается реже. По статистике, женщины в 2 — 3 раза чаще страдают от этой болезни, чем мужчины.
Ревматизм обычно начинается спустя некоторое время после стрептококковой инфекции носоглотки, а через несколько лет может превратиться в хроническое, неизлечимое заболевание. К счастью, только 1-3% пациентов, перенесших инфекцию, становятся жертвами ревматизма.
1
Консультация ревматолога
2 Консультация ревматолога
3 Консультация ревматолога
Общие сведения о ревматизме
Острая ревматическая лихорадка
ー системное воспалительное заболевание, характеризующееся поражением суставных тканей, сердца и сосудов. Развивается у предрасположенных лиц после перенесенной стрептококковой инфекции (фарингит, тонзиллит, скарлатина, рожа). Чаще всего развивается у подростков и людей молодого возраста ввиду высокой реактивности их иммунной системы.
При этой болезни появляются очаги воспаления с разрушением тканей в крупных и средних суставах, тканях сердца, почках, печени. Наибольшую опасность имеет ревматическое поражение сердца. Это самая распространенная причина образования приобретенных пороков сердца, несет риск развития сердечной недостаточности, тромбоэмболии (закупорки тромбами) легочных и мозговых артерий.
Причины ревматизма
Гемолитический стрептококк группы А вызывает развитие ангины, скарлатины, рожи. Иммунная система человека активно реагирует на наличие такого патогена в организме — вырабатывает специфические антитела, которые ведут борьбу с микробом. Но ферменты, которые вырабатывает стрептококк, имеют токсическое действие на сердечную мышцу. Кроме того, они имеют схожую структуру с белками человеческого организма, поэтому антитела начинают атаковать не только микробов, но так же собственные ткани, развивается ревмокардит, ревматоидный артрит, гломерулонефрит.
Поэтому ревматическая лихорадка считается болезнью инфекционно-аллергической природы — в его развитии играют роль патогенный микроорганизм, с гиперреактивностью иммунной системы человека.
Многие из нас болели ангиной, но ревматическая лихорадка развивается только у 1-3% людей, этому способствуют такие факторы:
- некорректное лечение стрептококковой инфекции;
- генетическая предрасположенность;
- переохлаждение;
- дефицит витаминов и микроэлементов;
- наличие аутоиммунных заболеваний (волчанка, склеродермия и др.).
Клиническая картина ревматизма
Пусковым механизмом для развития ревматизма является попадание в организм стрептококка, в результате чего иммунная система начинает вырабатывать антитела для борьбы с инфекцией. Однако в самом организме, а именно в соединительных тканях и сердечной мышце, имеются такие же по структуре молекулы. В силу наличия этого фактора иммунитет начинает «воевать» со своими клетками. В итоге происходит поражение соединительной ткани, а это чревато пороками сердца и деформацией суставов.
Формы ревматизма
- кардиальная форма (сердечный ревматизм), когда поражаются все оболочки сердца (панкардит), миокард (миокардит), эндокард (эндокардит);
- суставная форма (ревматизм суставов);
- кожная форма;
- легочная форма (плеврит);
- ревматическая хорея (пляска святого Витта).
Классификация ревматизма
По характеру течения выделяют такие формы:
- острую (до 3 месяцев);
- подострую (3-6 месяцев);
- затяжную (более 6 месяцев);
- латентную (скрытую) ー протекает без характерных симптомов, без лабораторных изменений, выявляется уже после формирования пороков сердца;
- рецидивирующую ー волнообразное течение с быстрым развитием недостаточности внутренних органов.
Выделяют активную и неактивную фазы течения заболевания. В активной наблюдается специфическая лабораторная картина (повышения уровня С-реактивного белка (СРБ) –отражает острые воспалительные процессы, антистрептолизина ).
Клинические формы ревматизма:
- ревмокардит ー воспаление тканей сердца;
- полиартрит ー множественное поражение суставов;
- кольцевидная эритема ー специфическая сыпь на коже;
- хорея ー выраженная неврологическая симптоматика (дрожание рук, слабость мышц, непроизвольные движения);
- подкожные узелки — с образованием плотных узелков под кожей в области суставов.
Что будет, если запустить?
После первой атаки может пройти от нескольких месяцев до нескольких лет. Даже при отсутствии симптомов развиваются опасные последствия ревматизма.
Самое безобидное из них — эритема, — покраснение кожи в виде красной окружности с четкими краями. Она возникает при большинстве ревматических болезней. В четверти случаев воспаление тканей сердца приводит к появлению пороков: сердце становится больше, появляются шумы при прослушивании, аритмия. Поражение митрального клапана может привести к сердечной недостаточности.
Нарушение работы нервной системы приводит к “малой хорее” — непроизвольным движениям конечностей, мышц лица, тела, нарушению координации, почерка, дефектам речи.
Не запускайте болезнь, обращайтесь к врачу (педиатру или терапевту) при появлении первых симптомов — как стрептококковой инфекции, так и признаков ревматизма. А чтобы не допустить болезнь, следуйте советам по профилактике.
Симптомы и признаки ревматизма
Заподозрить болезнь можно по таким проявлениям:
- развитие заболевания через 1-2 неделю после перенесенного тонзиллита, фарингита, скарлатины, рожи;
- резкое повышение температуры тела, общая слабость;
- боли в суставах (коленных, голеностопных, локтевых, лучезапястных);
- отечность и покраснение кожи над суставами, скованность движений;
- боли в области сердца;
- одышка, головокружение, головная боль;
- мышечная слабость, непроизвольные подергивания конечностей;
- розовая сыпь в виде кольца на теле, быстро проходит;
- ревматические узелки ー безболезненные плотные мелкие образования под кожей в области суставов;
- тянущие боли в пояснице, потемнение, покраснение мочи.
При появлении таких симптомов следует записаться к врачу к терапевту, кардиологу или ревматологу.
ВЫ можете нам позвонить: 8 (8452) 98-84-68 и+7-967-500-8468 или
Ревматизм — заболевание, которое развивается незаметно и постепенно. Оно возникает после перенесенной стрептококковой инфекции и заключается в воспалении соединительной ткани, которая есть во всех органах и системах организма. В первую очередь вовлекаются сердце, кровеносные сосуды и суставы.
В современной медицинской литературе данный термин вытеснен общепринятым во всём мире «острая ревматическая лихорадка», что обусловлено разноречивостью понимания термина «ревматизм» в России.
Причины
«Запускают» болезнь особые бактерии — бета-гемолитические стрептококки группы А. Оказавшись внутри нашего организма, они могут вызвать ангину (тонзиллит), фарингит, лимфаденит. Однако ревматизм может стать последствием этой инфекции только в том случае, если у человека имеются определенные дефекты иммунной системы. По статистике лишь 0,3-3% людей, перенесших острую стрептококковую инфекцию, заболевают ревматизмом.
Этиология. Инфицирование β-гемолитическим стрептококком группы А. Наличие очагов инфекции в носоглотке (ангина, хронический фарингит, хронический тонзиллит). Скарлатина. Генетическая предрасположенность.
Факторы риска развития ревматизма:
- наличие ревматизма или системных заболеваний соединительной ткани у родственников первой степени родства (мать, отец, братья, сестры);
- женский пол;
- возраст 7 — 15 лет;
- перенесенная острая стрептококковая инфекция и частые инфекции носоглотки;
- содержание в организме особого белка — В-клеточного маркера D8/17
Что происходит?
Когда стрептококк попадает в организм, иммунная система человека начинает бороться с ним, вырабатывая специфические антитела. Они «узнают» стрептококк по особым молекулам на его поверхности. Однако в соединительной ткани и сердечной мышце предрасположенных к ревматизму людей содержатся сходные по структуре молекулы. И антитела атакуют ткани собственного организма. Это приводит к развитию воспалительного процесса в соединительной ткани, преимущественно в сердце и суставах. При этом ткань может деформироваться — так возникают пороки сердца и искривления суставов.
Чем проявляется? Обычно первые признаки ревматизма появляются через две-три недели после ангины или фарингита. Человек начинает испытывать общую слабость и боль в суставах, может резко подняться температура. Иногда болезнь развивается очень скрытно: температура невысокая (около 37,0), слабость умеренная, сердце и суставы работают, как ни в чем не бывало. Обычно человек начинает беспокоиться только после того, как у него появляются серьезные проблемы с суставами — артриты.
Чаще всего болезнь поражает суставы крупные и средние: появляется боль в коленях, локтях, запястьях и стопах. Болевые ощущения могут резко появляться и так же резко пропадать, даже без лечения. Но не стоит заблуждаться — ревматический артрит никуда не исчез.
Еще один важный признак ревматизма — сердечные проблемы: нарушения частоты пульса (слишком быстрый или слишком медленный), перебои в сердечном ритме, боли в сердце. Человека беспокоит одышка, слабость, потливость. Это связано с развитием воспаления сердца — ревмокардита. В 25% случаев ревмокардит приводит к формированию порока сердца.
После первой ревматической атаки через месяцы или годы могут наступать повторные со схожими проявлениями. Они также могут привести к деформациям суставов и порокам сердца.
Если ревматизмом поражена нервная система, у больного появляются непроизвольные движения различных мышц (лица, шеи, конечностей, туловища). Это проявляется гримасами, вычурными движениями, нарушением почерка, невнятностью речи и носит название малой хореи (старое название — пляска святого Витта). Такое расстройство встречается у 12-17% больных ревматизмом, чаще у девочек 6-15 лет.
Патогенез Патогенез связан с двумя факторами: Токсическим воздействием ряда ферментов стрептококка, обладающих кардиотоксическим действием. Наличие у некоторых штаммов стрептококка общих антигенных субстанций с сердечной тканью.
Диагноз Поставить диагноз может только врач-ревматолог. Чтобы не ошибиться, он должен провести комплексное обследование.
Во-первых, назначить общий клинический анализ крови для того, чтобы выявить признаки воспаления.
Во-вторых, провести иммунологический анализ крови, чтобы выявить специфичные вещества, характерные для ревматизма. Эти вещества появляются в крови не раньше, чем через неделю после возникновения заболевания и достигают максимума к 3-6 неделе.
Чтобы уточнить степень поражения сердца, необходима электрокардиография (ЭКГ) и эхокардиография сердца. Оценить состояние суставов поможет рентгеновский снимок. При необходимости проводят также артроскопию, биопсию сустава, диагностическую пункцию сустава с исследованием суставной жидкости.
При ревматическом повреждении других органов могут понадобиться консультации профильных специалистов.
Клиника Симптомы проявляются через 1—3 недели после перенесённой острой стрептококковой инфекции. Ревматизм проявляется в 5 синдромах:
Ревмокардит (кардиальная форма) — воспалительное поражение сердца с вовлечением в процесс всех оболочек сердца (ревмопанкардит), но прежде всего миокарда (ревмомиокардит).
Проявления:
Симптомы интоксикации (слабость, утомляемость, потливость, снижение аппетита); Боли в области сердца тянущего, колющего характера; Повышение температуры тела до фебрильных цифр (больше 38 градусов); Умеренная гипотония; Тахикардия (сердцебиение); Изменение границ сердца; Присоединение симптомов левожелудочковой и правожелудочковой сердечной недостаточности; Ослабление тонов, чаще всего приглушение I тона; При резком поражении миокарда может аускультироваться ритм галопа; Может аускультироваться диастолический шум, характеризующийся завихрениями крови при переходе из атриумов сердца в вентрикулы благодаря работе клапана, пораженного ревмоэндокардитом, с наложенными на него тромботическими массами; При ранних стадиях заболевания о ревмоэндокардите свидетельствует грубый систолический шум, звучность которого возрастает после физической нагрузки; иногда он становится музыкальным.
Ревмополиартрит (суставная форма) — воспалительное поражение суставов, с характерными для ревматизма изменениями.
Проявления:
Преимущественное поражение крупных суставов (коленные, локтевые, голеностопные); Появляется ремиттирующая лихорадка (38-39 гр.), сопровождающаяся потливостью, слабостью, носовыми кровотечениями; Боли в суставах: стоп, голеностопных, коленных, плечевых, локтевых и кистей; Симметричность поражения; Быстрый положительный эффект после применения нестероидных противовоспалительных препаратов; Доброкачественное течение артрита, деформация сустава не остаётся.
Ревмохорея (Пляска святого Вита) — патологический процесс, характеризующийся проявлением васкулита мелких мозговых сосудов. Преимущественно встречается у детей, чаще у девочек.
Проявления:
Двигательное беспокойство, активность; Гримасничанье, нарушение почерка, невозможность удерживания мелких предметов (столовые приборы), нескоординированные движения. Симптомы исчезают во время сна; Мышечная слабость, вследствие чего пациент не может сидеть, ходить, нарушается глотание, физиологические отправления; Изменение в психическом состоянии пациента — появляется агрессивность, эгоистичность, эмоциональная неустойчивость, или, напротив, пассивность, рассеянность, повышенная утомляемость.
Кожная форма ревматизма.
Проявления:
Кольцевая эритема — высыпания в виде бледно-розовых кольцевидных ободков, безболезненных и не возвышающихся над кожей; Узловатая эритема — ограниченное уплотнение участков кожи темно-красного цвета величиной от горошины до сливы, которые располагаются обычно на нижних конечностях. Иногда при значительной проницаемости капилляров появляются мелкие кожные кровоизлияния; Ревматические узелки — плотные, малоподвижные, безболезненные образования, расположенные в подкожной клетчатке, суставных сумках, фасциях, апоневрозах; Бледность кожных покровов, потливость;
Ревмоплеврит.
Проявления:
Боли в грудной клетке при дыхании, усиливающиеся на вдохе; Повышение температуры; Непродуктивный кашель; Одышка; При аускультации, слышен шум трения плевры; Отсутствие дыхания на стороне поражения. Органы пищеварения при ревматизме поражаются сравнительно редко. Иногда появляются острые боли в животе (абдоминальный синдром), связанные с ревматическим перитонитом, которые чаще бывают у детей. В ряде случаев поражается печень (ревматический гепатит). Довольно часто выявляют изменения почек: в моче находят белок, эритроциты и др., что объясняется поражением сосудов почек, реже — развитием нефрита.
Лабораторная диагностика
- Для острой фазы ревматизма характерен умеренный лейкоцитоз со сдвигом лейкоцитарной формулы влево; в дальнейшем могут наблюдаться эозинофилия, моно- и лимфоцитоз.
- СОЭ всегда увеличена, в тяжелых случаях до 50—70 мм/ч.
- Характерна диспротеинемия: уменьшение количества альбуминов (менее 50%) и нарастание глобулинов, снижение альбумино-глобулинового коэффициента ниже единицы. На протеинограмме отмечается нарастание α2-глобулиновой и у-глобулиновой фракций;
- Повышается содержание фибриногена до 0,6—1% (в норме не выше 0,4%). В крови появляется С-реактивный белок, отсутствующий у здоровых людей;
- Повышается уровень мукопротеинов, что выявляется дифениламиновой (ДФА) пробой. Значительно возрастают титры антистрептолизина, антигиалуронидазы, антистрептокиназы.
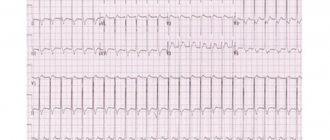
- На ЭКГ часто находят нарушения проводимости, особенно атриовентрикулярную блокаду I-II степени, экстрасистолию и другие нарушения ритма, снижение вольтажа зубцов ЭКГ. Нарушение трофики сердечной мышцы в связи с воспалительным её поражением может приводить к изменению зубца T и снижению сегмента S—Т.
- ФКГ отражает свойственные ревмокардиту изменения тонов, регистрирует появление шумов.
Длительность активного ревматического процесса 3-6 мес., иногда значительно дольше. В зависимости от выраженности клинических симптомов, характера течения заболевания различают 3 степени активности ревматического процесса:
- Максимально активный (острый), непрерывно рецидивирующий;
- Умеренно активный, или подострый;
- Ревматизм с минимальной активностью, вяло текущий, или латентный. В тех случаях, когда нет ни клинических, ни лабораторных признаков активности воспалительного процесса, говорят о неактивной фазе ревматизма.
Для ревматизма характерны рецидивы заболевания (повторные атаки), которые возникают под влиянием инфекций, переохлаждения, физического перенапряжения. Клинические проявления рецидивов напоминают первичную атаку, но признаки поражения сосудов, серозных оболочек при них выражены меньше; преобладают симптомы поражения сердца.
Профилактика Включает закаливание организма, улучшение жилищных условий, режим труда на производстве, борьбу со стрептококковой инфекцией. Для предупреждения рецидивов весной и осенью проводят лекарственную профилактику бициллином в сочетании с салициилатами или ортофеном (вольтареном), индометацином, хингамином либо проводят круглогодичную профилактику с ежемесячным введением бициллина-5.
Особенности течения ревматизма у детей
У детей ревматическая лихорадка протекает тяжелее, чем у взрослых. Ведущая клиническая форма — кардит, чаще и быстрее формируются пороки сердца у детей.
Суставной синдром у детей мало выражен, а другие внесердечные проявления (аннулярная сыпь, подкожные узелки, хорея) встречаются чаще с более яркими проявлениями.
Но, несмотря на более тяжелое течение, болезнь у детей лучше поддается медикаментозному лечению, удается избежать рецидивов. При появлении симптомов ревматизма, поторопитесь показать ребёнка педиатру. Не отказывайте своему ребенку в медицинской помощи, выполняйте все рекомендации, все назначения детского врача, это может быть жизненно важным.
Диагностика ревматизма
Диагноз ставится по клиническим и лабораторным признакам. Основные критерии: полиартрит, кардит, хорея, аннулярная сыпь, подкожные узелки.
Для подтверждения диагноза необходимы лабораторные тесты:
- общий анализ крови;
- уровень С-реактивного белка;
- уровень антител к стрептококку и его токсинам (антистрептолизин, антистрептокиназа).
Чтобы оценить уровень поражения сердца, необходимо сделать:
- рентгенографию грудной клетки;
- ЭКГ;
- эхокардиографию (УЗИ сердца с допплерографией).
Ревматическую лихорадку часто “пропускают” из-за смазанной клинической картины и диагностических ошибок. Чтобы этого не произошло, сдавайте анализы в проверенных лабораториях.
В Медицинском центре “Парацельс” применяется сертифицированное диагностическое оборудование экспертного класса, которое проходит стандартизацию и калибровку.
Все врачи работают по принципам доказательной медицины (международным протоколам, составленным на основе клинических испытаний). Это сводит к минимуму вероятность постановки ложного диагноза.
Профилактика ревматизма
Основные превентивные меры:
- своевременное лечение стрептококковых инфекций;
- полное прохождение курса антибиотикотерапии, если таковая была назначена (нельзя прекращать пить антибиотики раньше, чем назначил врач);
- избегание переохлаждения и контактов с больными ангиной;
- общие меры по укреплению иммунитета (сбалансированное питание, физическая активность, прогулки на свежем воздухе).
Эффективное лечение ревматизма
Эффективное лечение ревматизма должно быть направлено не только на подавление стрептококковой инфекции, но и также на предотвращения рецидива, подавление воспаления, особенно возникшего в сердце и суставах. Необходимо знать, что избавления от данного серьезного заболевания обязательно должно сопровождаться ограничением физической активности пациента, которая негативно влияет на состояние поврежденных воспалением тканей. Для того чтобы выздороветь, необходимо соблюдать постельный режим.
При выявлении стрептококковой ангины пациенту назначают внутренний прием пенициллина, который выписывается на десять дней. Остаточная инфекция у больного ребенка устраняется посредством инъекций пенициллина. Для устранения болевых ощущений и воспалительных процессов назначаются нестероидные средства, включая аспирин.
Ребенок, который в детском возрасте перенес ревматизм, должен до достижения восемнадцати лет получать внутренне или внутримышечным путем пенициллин. Это необходимо для того, чтобы предотвратить рецидив заболевания. Если в ходе болезни у человека наблюдалось повреждение сердца, то на протяжении всей жизни пациент перед любой операцией (даже удалением зубов) должен обязательно принять антибиотик.