25.10.2019
Инсульт в детском возрасте: особенности болезни у детей и лечение
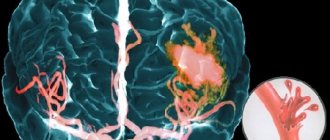
Инсульт у детей возникает реже, чем у взрослых и пожилых людей, но его последствия бывают не менее опасными. Несвоевременно диагностированные геморрагические и ишемические инсульты в детском возрасте могут стать причиной инвалидности и смерти, что делает вопрос их выявления на ранней стадии важным для каждого родителя.
Статистика
Инсульт принято считать болезнью пожилых людей: по статистике 7,3%-10,5% мужчин и женщин в возрасте 70-80 лет страдают этим заболеванием. Детям подобный диагноз ставят реже, поскольку они меньше подвержены факторам риска, связанным с его появлением.
Чаще всего инсульт у ребенка происходит во внутриутробном или раннем неонатальном периоде: 1 случай на 4000 новорожденных. Повышенный риск возникновения патологии имеют дети до 3 лет, на которых приходится 38% от общего числа диагностированных инсультов.
Чаще от этой проблемы страдают мальчики, у девочек риск возникновения заболевания повышается в подростковом возрасте. У дошкольников и подростков число инсультов меньше, чем у младенцев: 1-2 на 100 000 человек.
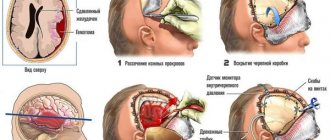
Лечение и реабилитация после инсульта
Лечение детей перенесших геморрагический инсульт, концентрируется на стабилизации состояния и устранении последствий кровоизлияния в мозг. Тем же детям, но перенесшим ишемический инсульт, скорее всего, придется пропить курс препаратов, разжижающих кровь.
Мероприятия по восстановлению после инсульта для таких детей будут направлены на восстановление физических функций. Восстановление необходимо начать как можно скорее. Восстановление продлится в среднем от полугода до двух лет или дольше.
Причины
Перинатальные и фетальные инсульты могут зависеть от особенностей образа жизни матери, ее состояния здоровья и протекания беременности.
Среди основных факторов риска в этом случае можно выделить:
- курение, употребление матерью наркотических препаратов и алкоголя;
- хроническая гипертония, частые кризы;
- отслоения плаценты на разных сроках, из-за чего плод ощущал нехватку кислорода;
- сахарный диабет;
- инфекционные заболевания разного характера;
- разрыв плодных оболочек до начала родовой деятельности, результатом которого стало ранее излитие околоплодных вод.
Новорожденные чаще страдают в результате родовых травм, проявления врожденных и приобретенных в первые дни жизни заболеваний. У подростков к причинам инсультов добавляются черепно-мозговые травмы, высокое психоэмоциональное напряжение и употребление наркотических веществ.
Факторы риска у новорожденных детей
Причины инсульта у младенцев чаще связаны с врожденными патологиями и течением родовой деятельности. На эту группу приходится более 30% всех детских инсультов.
Среди основных причин возникновения заболевания у детей выделяют:
- полученные во время родов травмы головного мозга, черепа, шейных позвонков;
- внутриутробные инфекции и гипоксия плода, патологии различного генеза во время беременности;
- тяжелые и долгие роды, вызвавшие гипоксию;
- необластические процессы;
- ранние или поздние роды;
- сдавливание артерии позвоночника;
- бактериальный эндокардит;
- болезнь Вергольфа, заболевания, связанные с процессами свертываемости крови и приводящие к образованию тромбов;
- заболевания, передающиеся генетическим путем, среди них болезнь Мойя-Мойя, проявляющаяся в сужении внутричерепных артерий;
- анемия серповидно-клеточного типа, которая чаще наблюдается у детей с темным цветом кожи;
- церебральная ишемия;
- менингит, нейроинфекции, ветрянка, увеличивающая риск появления инсульта в 3 раза.
Факторы риска у дошкольников
У детей дошкольного возраста заболевание встречается реже. У детей старше 3 лет одной из главных причин ишемического инсульта выступают заболевания крови, которыми страдают, по разным данным, от 15% до 50% детей. Повышенная активность ребенка в этом возрасте становится причиной травм головы и шеи, которые могут спровоцировать инсульт.
Среди других причин выделяют:
- ЧМТ, часто после падения;
- острое отравление;
- авитаминоз, дефицит железа и витамина С;
- первые проявления артериальной гипертензии;
- болезни крови, среди которых апластическая анемия и лейкоз;
- эндокардиты;
- васкулиты;
- аневризмы.
- Причинами нарушения кровообращения по ишемическому типу называют:
- сахарный диабет;
- поражающие сосуды вирусы, воспаление мозговых оболочек и мозга;
- врожденный порок сердца или его клапанов, патологии сосудов головного мозга, артериовенозная мальформация;
- онкологические заболевания;
- аутоиммунные и метаболические заболевания.
резкое обезвоживание, ведущее к загустению крови;
Подростки — наиболее защищенная категория детей. Описанные выше причины проблем с нарушениями кровоснабжения мозга возникают у них реже. К факторам риска в этом возрасте добавляется высокий травматизм, употребление запрещенных и вредных для здоровья препаратов, высокие эмоциональные нагрузки и нервное перенапряжение.
Результаты
В перинатальный период (с момента рождения по 28-е сутки жизни) были зарегистрированы 16 (11,43%) детей с Г.И. Старше 28 сут жизни были госпитализированы 124 (88,57%) ребенка. Преобладали дети 2-го и 3-го месяцев жизни — 117 (83,57%): 2-й месяц — 101 (72,14%) ребенок, 3-й месяц — 16 (11,43%). В возрасте от 4 мес до 1 года были стационированы 7 (5,0%) пациентов с ГИ.
Среди жалоб (родителей) указывалось на вялость у 101 (72,14%) пациента, которая у 16 (11,42%) детей переходила в сонливость, а у 1 ребенка — в утрату сознания. У 39 (27,86%) детей заболевание начиналось с беспокойства, у 19 (13,57%) появлялся монотонный плач, 89 (63,57%) детей в дебюте ГИ отказывались от грудного кормления, у 20 (14,28%) возникали срыгивания, у 66 (47,14%) — рвота. У 21 (15,0%) ребенка отмечались судороги. У 7 (5%) больных выявляли запрокидывание головы. У 101 (72,14%) пациента появлялась бледность кожных покровов, у 2 (1,42%) — желтушное окрашивание кожи. У 10 (7,14%) детей отмечались высыпания на коже, у 1 — на слизистых, у 1 — кровоподтеки на лице, у 1 пациента наблюдалось носовое кровотечение. У 4 (2,85%) детей регистрировали отсутствие движений в правой либо левой верхней конечности, а также правой либо левой нижней конечности. У 29 (20,71%) детей проявлялся кашель, у 11 (7,85%) — стонущее дыхание, у 3 (0,80%) — остановка дыхания. Понос и разжиженный стул отмечали у 7 (5,0%) детей, причем у 3 (2,14%) в стуле присутствовала кровь. У 3 (2,14%) пациентов родители отмечали гнойное отделяемое из глаз. Повышение температуры тела до 37—37,9 °С родители регистрировали у 29 (20,71%) детей, в пределах 38—38,9 °С — у 49 (35,0%), выше 39 °C — у 8 (5,71%) больных.
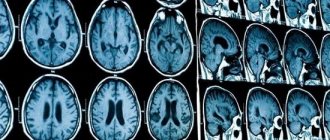
При нейровизуализационном обследовании на момент поступления в стационар была отмечена высокая частота САК — у 32 (22,85%) детей, а также таких клинико-анатомических форм САК, как сочетанное субарахноидально-паренхиматозное кровоизлияние — у 24 (17,14%) пациентов, САК в сочетании с нетравматической субдуральной гематомой — в 15 (10,71%) случаях, САК и вентрикулярное кровоизлияние — у 6 (4,28%) детей. Смешанное субарахноидально-паренхиматозное и нетравматическое субдуральное кровоизлияние наблюдалось у 18 (12,85%) больных, субарахноидально-паренхиматозное и вентрикулярное кровоизлияние — у 13 (9,28%) больных, субарахноидально-паренхиматозное, вентрикулярное, субдуральное кровоизлияние — у 2 (1,42%). Гораздо реже у 1 ребенка имело место смешанное субарахноидально-вентрикулярное и субдуральное кровоизлияние. У 8 (5,71%) детей причиной госпитализации явилась нетравматическая субдуральная гематома, у 8 (5,71%) — нетравматическая субдуральная гематома и паренхиматозное кровоизлияние, у 7 (5,0%) — изолированное паренхиматозное кровоизлияние. У 2 (1,42%) пациентов ГИ был представлен паренхиматозным и вентрикулярным кровоизлиянием, у 4 (2,85%) —изолированным вентрикулярным кровоизлиянием.
Неврологическое обследование детей при поступлении в стационар выявило наличие как менингеальных, так и очаговых неврологических симптомов, а также признаков нарастания внутричерепной гипертензии, формирования отека головного мозга.
Оценка по ШКГ в 3 (2,14%) случаях составила 15 баллов, в 29 (20,71%) — 12 баллов, в 39 (27,86%) — 9 баллов, в 29 (20,71%) — 7 баллов, в 37 (26,43%) — 5 баллов, в 3 (2,14%) случаях — 4 балла.
У 102 (72,85%) пациентов был менингеальный симптомокомплекс, представленный ригидностью мышц затылка. У 38 (27,14%) детей наблюдались судороги, у 7 (5,0%) — гиперестезия. Нарушение терморегуляции проявлялось в форме гипертермии, которая в день госпитализации была выявлена у 91 (65,0%) пациента. Повышение температуры тела до 37—37,9 °С регистрировали у 31 (22,14%) ребенка, в пределах 38—38,9 °С — у 56 (40,0%) детей, выше 39 °C — у 4 (2,85%) больных, что, вероятно, было связано с сопутствующей инфекционной патологией [29].
Распространенным клиническим проявлением ГИ у детей грудного возраста были: нарастание внутричерепного давления, формирование отека головного мозга. При этом у 125 (89,28%) детей отмечалось выбухание и напряжение большого родничка. В 3 (2,14%) случаях большой родничок, напротив, западал. Лишь у 12 (8,57%) детей состояние большого родничка было удовлетворительное.
Диффузный характер повреждения мозга вследствие прогрессирующей внутричерепной гипертензии и отека головного мозга сопровождался плавающими движениями глазных яблок у 29 (20,71%) детей.
Синдром двигательных нарушений проявлялся гемипарезом у 17 (12,14%) и тетрапарезом у 1 ребенка. Нарушение двигательных реакций в виде ограничения движений в конечностях справа отмечалось у 6 (4,29%) пациентов, слева — у 11 (7,85%), что свидетельствовало о превалирующем поражении правого полушария мозга. Экстрапирамидные двигательные расстройства проявлялись изменением мышечного тонуса в виде гипертонии у 98 (70,0%) пациентов, в виде гипотонии — у 35 (25,0%) детей. У 4 (2,86%) детей наблюдалась мышечная атония. Лишь у 3 (2,14%) пациентов тонус мышц был удовлетворительный. В 103 (73,57%) случаях отмечались высокие сухожильные рефлексы с расширением рефлексогенных зон. Понижение сухожильных рефлексов наблюдалось у 29 (20,74%) больных, арефлексия — у 3 (2,14%). У 3 (2,14%) пациентов была выявлена девиация языка вправо.
Результаты исследования зрачков показали одинаковые размеры у 73 (52,14%) детей, правосторонне расширение зрачка наблюдалось у 36 (25,72%), левостороннее расширение — у 31 (22,14%) больного. Парез зрительного нерва проявлялся снижением реакции зрачков на свет у 54 (38,57%) детей, отсутствием реакции зрачков на свет — у 12 (8,57%). Фотореакция зрачков определялась в 74 (52,85%) случаях.
У 41 (29,28%) ребенка имел место горизонтальный, у 3 (2,14%) — вертикальный нистагм. У 101 (72,14%) пациента был выявлен положительный рефлекс Бабинского.
Паралич лицевого нерва проявлялся сглаженностью носогубной складки слева у 23 (16,42%) детей, справа — у 2 (1,42%). В 2 (1,42%) случаях наблюдался лагофтальм.
Поражение верхних отделов ствола мозга и паралич глазодвигательного нерва проявлялись в виде стробизма у 26 (18,57%) пациентов. Глазодвигательные нарушения также сопровождались птозом справа в 9 (6,42%) случаях, слева — в 3 (2,14%) случаях. У 16 (11,42%) детей был обнаружен отрицательный роговичный рефлекс.
Парез взора вверх выявлен у 1 ребенка, парез взора влево — у 6 (4,28%), парез взора вправо — у 2 (1,42%).
У 1 ребенка выявили афонию. Бульбарные нарушения с расстройством функции глотания, сосания и отрицательным глоточным рефлексом были зарегистрированы у 44 (31,42%) детей. Оценка витальных функций выявила брадикардию (менее 70 уд/мин) у 42 (30,0%) пациентов, умеренной и выраженной тахикардии с частотой сердечных сокращений свыше 120 уд/мин — у 95 (67,85%) детей. Соответствующий возрасту сердечный ритм отмечался у 3 (2,14%) пациентов. В большинстве случаев — у 102 (72,85%) детей отмечались гипервентиляционные расстройства в виде тахипноэ (40 дыхательных движений в 1 мин и более) с участием вспомогательной мускулатуры. Брадипноэ с частотой дыхания менее 30 дыхательных движений в 1 минуту или апноэ (остановка дыхания более 15 с) регистрировалось у 38 (27,15%) детей. Вегетативные признаки представляли бледные кожные покровы у 31 (22,14%) пациента. Однако у 59 (42,14%) больных наблюдалось желтушное окрашивание кожи. У 1 (0,71%) ребенка выявлялись петехиальные высыпания на коже, петехиальное кровоизлияние на небе — у 10 (7,14%) детей. Увеличение размеров печени было обнаружено у 61 (43,57%) ребенка. Желудочно-кишечное кровотечение наблюдалось в 3 (2,14%) случаях, частый стул — у 5 (3,57%) детей, сниженное мочевыделение — у 5 (3,57%) больных, гнойное отделяемое из глаз — у 4 (2,85%) пациентов.
Как проявляется заболевание
Симптомы проблем кровоснабжения мозга у детей и взрослых одинаковы. Сложность своевременной диагностики заключается в том, что младенцы не способны к полноценной коммуникации. В отличие от взрослых, симптомы заболевания которых видны сразу же, дети не могут объяснить свои ощущения, что затрудняет постановку диагноза.
Проблема усложняется для новорожденных, у которых реакция на инсульт похожа на проявления при внешних раздражителях. Родителям важно внимательно наблюдать за поведением ребенка любого возраста и при первых же подозрениях на инсульт вызывать скорую помощь, поскольку промедление может иметь последствия для здоровья малыша.
Когда стоит заподозрить у ребенка инсульт
Часто признаки сосудистых патологий у детей младшего возраста остаются незамеченными, поскольку проходили без симптоматических проявлений.
Чтобы не пропустить начало болезни, стоит внимательно отнестись к появлению в поведении ребенка следующих признаков:
- резкая головная боль, головокружение, нарушения зрения и слуха, потеря сознания;
- беспричинная тошнота и рвота;
- при улыбке поднимаются уголки губ лишь на одной части лица;
- координация движений нарушена: при попытке поднять перед собой обе руки одна не будет слушаться;
- речь становится нечленораздельной, реакции — заторможенными, сознание — спутанным;
- один из глаз может начать косить, обнаруживается резкое ухудшение зрения.
4 главных симптома
Среди массы сопутствующих проявлений можно выделить 4 основных симптома детского инсульта:
- Полный или частичный паралич конечностей, в большинстве случаев невозможность пошевелить рукой или ногой с одной стороны, провисание правой или левой половины туловища, нарушенная координация.
- Признаки затуманенности и спутанности сознания, оглушенности, в тяжелых случаях — состояние комы.
- У детей старшего возраста — нарушение речи, коверкание слов, невозможность повторения предложений целиком, невнятная и заторможенная речь.
- Резкие и повторяющиеся судороги в конечностях, напряжение мышц в области затылка и шеи.
«Ты, мама, вообще нашла, что рассказывать!»
«Реабилитацию для Ильи я сначала искала методом тыка в интернете, – говорит Анна. – Бесплатный центр реабилитации предлагает пять минут массажа, все. А нам нужны постоянно массажист, преподаватель ЛФК, логопед. Ведь Илье приходится не только нарабатывать новые навыки – надо удержать то, что есть».
«Я палку поднимаю, приседаю и могу на ступеньку залезть, – вмешивается Илья в серьезный разговор с журналистом и вытаскивает из-под кровати степ-платформу, как для аэробики. – Да без проблем!» Но тут же сдувается: «Всё, больше не могу, устал».
Анна рассказывает, что заговорил Илья в три года, а пошёл к трём с половиной. И всё равно только недавно стал ходить по лестнице, как взрослый, а не ставя обе ноги на каждую ступеньку, как малыш. А вот левая рука пока не работает почти совсем.
Был период, когда Илья всё время ходил на носочках.
Ортопед даже советовал подрезать ему ахиллово сухожилие, но, в конце концов, мама и сын вытянули ногу тренировками. Просто специально стояли с опорой на ногу и плакали.
«На каких ещё мысочках? Ты, мама, вообще нашла, что рассказывать, это когда было!» – растягивает Илья, явно повторяя папину интонацию. А потом притаскивает гитару и начинает петь, перебирая струны одной правой.
«Хорошо, мы сейчас нашли реабилитацию, которая есть у нас в Ногинске – «Развитие без барьеров», – продолжает мама. – Мне в них нравится то, что ребёнком, наконец-то стали заниматься комплексно. Был период, когда он активно рос. В это время мы разрабатывали ногу. Потом массажист занимался рукой, а параллельно логопед ставила нам письмо. Илья, конечно, отстаёт, но сейчас он равновесие стал держать».
Сейчас мама внимательно следит за занятиями сына. Мотивацию ему тоже подбирает она. Может сказать, например: «Не сделаешь упражнения – не будешь смотреть мультфильм». И Илья старается, делает.
Борьба за знания
С учёбой у Ильи пока непросто. В свои девять лет он учится в первом классе, осваивает программу восьмого вида. Правда, из дома.
«Коррекционная школа находится от дома в пятнадцати километрах. В классе пятнадцать человек. Когда мы начинали заниматься, высидеть спокойно Илья мог минут двадцать. Сейчас, по словам учительницы, может выдержать урок – сорок минут. Но уроков в школе три. Поэтому отдавать его в класс я пока не решилась. Учительница к нам домой ходит», – уточняет Анна.
«Учительница Анастасия Александровна», – деловито добавляет Илья. – Мы с ней читаем и писаем. А вы видели сериал «Пёс»?»
Учебный материал Илья осваивает неравномерно. Математика идёт туда-сюда, письмо и чтение хуже, а вот учебник по окружающему миру он даже видеть не может, настолько не любит этот предмет. Ему тяжело даются времена года, он плохо распознаёт животных – может, потому и не любит этот предмет.
Планы на будущее Ильи у семьи скромные.
«Я, конечно, не надеюсь, что он окончит институт. Умел бы читать, посчитать и сам себя обслужить. Зато вы не представляете, какой он отзывчивый и благодарный».