© Автор: А. Олеся Валерьевна, к.м.н., практикующий врач, преподаватель медицинского ВУЗа, специально для СосудИнфо.ру (об авторах)
Синоатриальную блокаду (синоаурикулярная, СА-блокада) считают одним из вариантов синдрома слабости синусового узла (СУ). Этот вид аритмии может быть диагностирован в любом возрасте, несколько чаще она регистрируется у лиц мужского пола, в общей популяции встречается относительно редко.
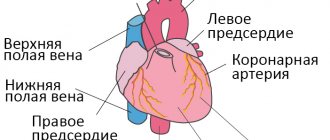
В здоровом сердце электрический заряд генерируется в синусовом узле, который расположен в толще правого предсердия. Оттуда он распространяется к предсердно-желудочковому узлу и к ножкам пучка Гиса. За счет последовательного прохождения импульса по проводящим волокнам сердца достигается правильное сокращение его камер. Если на каком-то из участков возникнет препятствие, то нарушится и сокращение, тогда речь идет о блокаде.
При синоатриальной блокаде нарушается воспроизведение либо распространение импульса к нижележащим отделам проводящей системы от главного, синусового, узла, поэтому нарушается сокращение и предсердий, и желудочков. В определенный момент сердце «пропускает» нужный ему импульс и не сокращается совсем.
Разные степени синоатриальной блокады требуют разного терапевтического подхода. Это нарушение может вообще никак не проявляться, а может стать причиной обмороков и даже гибели больного. В одних случаях синоатриальная блокада носит постоянный характер, в других – она преходящая. При отсутствии клиники можно ограничиться наблюдением, блокада 2-3 степени требует соответствующего лечения.
Причины синоатриальной блокады
Среди главных механизмов синоаурикулярной блокады – повреждение самого узла, нарушение распространения импульса по сердечной мышце, изменение тонуса блуждающего нерва.
В части случаев импульс не образуется совсем, в других – он есть, но слишком слабый, чтобы вызвать сокращение кардиомиоцитов. У больных с органическими повреждениями миокарда импульс встречает механическое препятствие на своем пути и не может пройти дальше по проводящим волокнам. Возможна и недостаточная чувствительность кардиомиоцитов к электрическому импульсу.
Факторами, приводящими к синоаурикулярной блокаде, считают:
- Пороки сердца;
- Воспалительные изменения в сердце (миокардит);
- Кардиоваскулярную форму ревматизма;
- Вторичное поражение тканей сердца при лейкозах и других новообразованиях, травмах;
- Ишемическую болезнь сердца (кардиосклероз, послеинфарктный рубец);
- Некроз миокарда (инфаркт);
- Кардиомиопатию;
- Ваготонию;
- Интоксикацию лекарственными средствами при превышении допустимой дозы или индивидуальной непереносимости – сердечные гликозиды, верапамил, амиодарон, хинидин, бета-адреноблокаторы;
- Отравление фосфорорганическими веществами.
На работу СУ оказывает влияние активность блуждающего нерва, поэтому при его активации возможно нарушение генерации импульса и появление СА-блокады. Обычно в таком случае говорят о транзиторной СА-блокаде, которая сама по себе появляется и так же проходит. Такое явление возможно у практически здоровых людей, без анатомических изменений в самом сердце. В единичных случаях диагностируется идиопатическая синоаурикулярная блокада, когда точную причину патологии выяснить не удается.
У детей также возможно нарушение проведения от синоатриального узла. Обычно такая аритмия обнаруживается после 7-летнего возраста, а частой причиной становится вегетативная дисфункция, то есть блокада скорее будет транзиторной, на фоне повышения тонуса блуждающего нерва. Среди органических изменений миокарда, которые могут стать причиной этого вида блокад у ребенка – миокардит, миокардиодистрофия, при которых наряду с СА-блокадой могут быть обнаружены и другие типы аритмий.
Симптомы 1 стадии
На раннем этапе, проявлений нет вообще или они скудные. Клиническая картина складывается из двух признаков:
- Выраженная одышка. Но только после интенсивной физической нагрузки. Среднестатистический человек не настолько активен, чтобы заметить отклонение от нормы. Частично, заподозрить неполадки можно по результатам специализированных тестов (велоэргометрия), но назначают такое исследование только по показаниям.
- Тахикардия. Ускорение сердечного ритма по причине чрезмерной генерации электрического импульса, на фоне неполной проводимости сигнала к желудочкам. Активизируется компенсаторный механизм. Но он изначально ущербный, не способен повлиять на положение вещей. Оба признака выявляются только после сильной физической нагрузки. Обычный человек не замечает проблемы, потому диагностика на 1 стадии почти не представляется возможной.
Разновидности (типы и степени) синоатриальной блокады
В зависимости от выраженности аритмии, выделяют несколько ее степеней:
- СА-блокада 1 степени (неполная), когда изменения минимальны.
- СА-блокада 2 степени (неполная).
- СА-блокада 3 степени (полная) – самая тяжелая, нарушается сокращение как желудочков, так и предсердий.
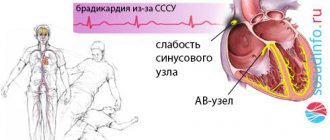
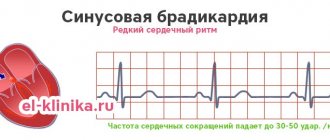
При блокаде синусового узла 1 степени узел функционирует, а все импульсы вызывают сокращение миокарда предсердий, но происходит это реже, чем в норме. Импульс по узлу проходит медленнее, поэтому и реже сокращается сердце. На ЭКГ такую степень блокады зафиксировать невозможно, но о ней косвенно говорят более редкие, что положено, сокращения сердца – брадикардия.
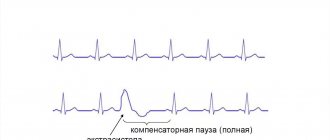
При синоатриальной блокаде 2 степени импульс уже не всегда образуется, результатом чего становится периодическое отсутствие сокращения предсердий и желудочков сердца. Она, в свою очередь, бывает двух типов:
- СА-блокада 2 степени 1 типа – постепенно замедляется проведение электрического сигнала по синусовому узлу, в результате чего очередного сокращения сердца не происходит. Периоды нарастания времени проведения импульса называют периодами Самойлова-Венкебаха;
- СА-блокада 2 степени 2 типа – выпадает сокращение всех отделов сердца через определенное количество нормальных сокращений, то есть без периодического замедления продвижения импульса по СА-узлу;
Синоаурикулярная блокада 3 степени – полная, когда не происходит очередного сокращения сердца вследствие отсутствия импульсации из синусового узла.
Первые две степени блокады называют неполной, так как синусовый узел, хоть и аномально, но продолжает функционировать. Третья степень – полная, когда импульсы не поступают к предсердиям.
Суть нарушения
При нормальном положении вещей, мышечный орган работает автономно и не нуждается в сторонней стимуляции. Обеспечивается бесперебойное функционирование наличием особого скопления активных клеток-кардиомиоцитов — синусового узла. Он расположен в правом предсердии.
Задача этой анатомической структуры — генерировать электрический импульс, который вынуждает остальные камеры сокращаться.
При синоатриальной (СА) блокаде нарушается генерация, либо распространения импульса в нижележащие камеры сердца. Итогом оказывается невозможность правильной стимуляции желудочков.
Поскольку они не получают нужной команды, полноценного сокращения также не происходит. Организм стремится компенсировать подобное положение. Камеры начинают производить сигнал сами, спонтанно возбуждаются.
Но с одной стороны интенсивности недостаточно для качественного выброса крови, с другой желудочки перестают координировать действия.
Сокращения оказываются хаотичными, беспорядочными. Развивается фибрилляция, которая с большой вероятностью приводит к остановке сердца.
Другой момент — чрезмерная активность самого синусового узла. Это еще один компенсаторный механизм. Орган начинает продуцировать импульс более часто, чтобы хоть как то достичь желудочков.
В итоге пациент с запущенной синоатриальной блокадой имеет два опасных процесса в анамнезе: тахикардию в результате чрезмерной работы естественного водителя ритма и фибрилляцию.
Не заметить эти признаки сложно, потому диагностика назначается относительно на ранних стадиях. Хотя не всегда описанное положение столь критично. Больной может жить с патологией годами, даже не подозревая о каких-то неполадках.
Особенности ЭКГ при СА-блокаде
Электрокардиография – главный способ обнаружения блокад сердца, посредством которого выявляется некоординированная деятельность синусового узла.
СА-блокада 1 степени не имеет характерных ЭКГ-признаков, ее заподозрить можно по брадикардии, которая нередко сопровождает такую блокаду, или укорочении интервала PQ (признак непостоянный).
Достоверно о наличии СА-блокады по ЭКГ можно говорить, начиная со второй степени нарушения, при которой не происходит полного сердечного сокращения, включая предсердия и желудочки.
На ЭКГ при 2 степени регистрируются:
- Удлинение промежутка между сокращениями предсердий (Р-Р), причем во время выпадения одного из очередных сокращений этот интервал будет составлять два или более нормальных;
- Постепенное уменьшение времени Р-Р после пауз;
- Отсутствие одного из очередных комплексов PQRST;
- Во время длинных промежутков отсутствия импульсов могут возникать сокращения, генерируемые из других источников ритма (атрио-вентрикулярного узла, ножек пучка Гиса);
- При выпадении не одного, а сразу нескольких сокращений, продолжительность паузы будет равна нескольким Р-Р, как если бы они происходили в норме.
Полной блокада синоатриального узла (3 степени), считается когда на ЭКГ регистрируется изолиния, то есть отсутствуют признаки электрической активности сердца и его сокращения, считается одним из наиболее опасных видов аритмии, когда высока вероятность гибели больного во время асистолии.
Проявления и методы диагностики СА-блокады
Симптоматика синоатриальной блокады определяется степенью выраженности расстройств в проводящих волокнах сердца. При первой степени признаки блокады отсутствуют, равно как и жалобы пациента. При брадикардии организм «привыкает» к редкому пульсу, поэтому большинство пациентов никаких беспокойств не испытывает.
СА-блокады 2 и 3 степеней сопровождаются шумом в ушах, головокружением, дискомфортными ощущениями в груди, одышкой. На фоне урежения ритма возможна общая слабость. Если СА-блокада развилась по причине структурного изменения сердечной мышцы (кардиосклероз, воспаление), то возможно нарастание недостаточности сердца с появлением отеков, синюшности кожи, одышки, уменьшения работоспособности, увеличения печени.
У ребенка признаки СА-блокады мало отличаются от таковых у взрослых. Нередко родители обращают внимание на уменьшение работоспособности и быструю утомляемость, посинение носогубного треугольника, обмороки у детей. Это и служит поводом для обращения к кардиологу.
Если промежуток между сокращениями сердца слишком длинный, то могут проявиться пароксизмы Морганьи-Адамса-Стокса (МАС), когда резко сокращается приток артериальной крови к головному мозгу. Это явление сопровождается головокружением, потерей сознания, шумом, звоном в ушах, возможны судорожные сокращения мышц, непроизвольное опорожнение мочевого пузыря и прямой кишки как следствие выраженной гипоксии мозга.
обморок при синдроме МАС вследствие блокады синусового узла
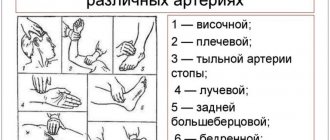
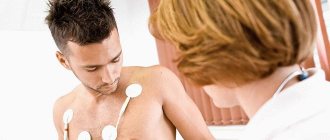
Подозрение на наличие блокады в сердце возникает уже при аускультации, при которой кардиолог фиксирует брадикардию или выпадение очередного сокращения. Для подтверждения диагноза синоаурикулярной блокады основными методами являются электрокардиография и суточное мониторирование.
Холтеровское мониторирование может проводиться в течение 72 часов. Длительный мониторинг ЭКГ важен у тех пациентов, у которых при подозрении на наличие аритмии в обычной кардиограмме не удалось обнаружить изменений. За время исследования может быть зафиксирована транзиторная блокада, эпизод СА-блокады в ночное время или при физической нагрузке.
Детям также проводится холтеровское мониторирование. Диагностически значимым считается обнаружение пауз, длящихся более 3 секунд, и брадикардии менее 40 ударов в минуту.
Показательной является проба с атропином. Введение этого вещества здоровому человеку вызовет повышение частоты сокращений сердца, а при СА-блокаде пульс сначала увеличится вдвое, а потом так же стремительно снизится – наступит блокада.
Для исключения другой сердечной патологии или поиска причины блокады может быть проведено УЗИ сердца, которое покажет порок, структурные изменения миокарда, зону рубцевания и др.
Прогноз
Относительно благоприятный на фоне систематического медикаментозного лечения.
Если имплантирован кардиостимулятор и операция прошла успешно, выживаемость резко возрастает до 90-95% в перспективе 10 лет и более.
Отсутствие терапии сопряжено почти со 100% вероятностью летального исхода в течение короткого промежутка времени.
Патологический процесс не всегда удается вылечить хирургическим путем. Некоторым пациентам, с выраженными пороками сердца, тяжелыми сопутствующими состояниями, старческого возраста, операция может быть противопоказана.
Однако шансом пренебрегать нельзя. Сначала стараются стабилизировать пациента, затем все равно рассматривают радикальное вмешательство. Иначе шансов на восстановление нет.
Лечение
СА-блокада 1 степени не требует специфической терапии. Обычно для нормализации ритма достаточно пролечить основное заболевание, ставшее причиной блокады, нормализовать режим дня и образ жизни, либо отменить препараты, которые могли нарушить автоматизм синусового узла.
Транзиторная СА-блокада на фоне повышенной активности блуждающего нерва хорошо лечится назначением атропина и его препаратов – беллатаминал, амизил. Эти же лекарства используют в педиатрической практике при ваготонии, вызывающей преходящую блокаду синусового узла.
Приступы СА-блокады могут быть пролечены медикаментозно с помощью атропина, платифиллина, нитратов, нифедипина, но, как показывает практика, эффект от консервативного лечения лишь временный.
Пациентам с блокадой синусового узла назначается метаболическая терапия, направленная на улучшение трофики миокарда – рибоксин, милдронат, кокарбоксилаза, витаминно-минеральные комплексы.
При зафиксированной СА-блокаде нельзя принимать бета-блокаторы, сердечные гликозиды, кордарон, амиодарон, препараты калия, поскольку они могут вызвать еще большее затруднение автоматизма СУ и усугубление брадикардии.
Если блокада СА-узла приводит к выраженным изменениям в самочувствии, вызывает нарастание сердечной недостаточности, часто сопровождается обмороками с высоким риском остановки сердца, то пациенту предлагают имплантировать кардиостимулятор. Показаниями могут также стать приступы Морганьи-Адамса-Стокса и брадикардия ниже 40 ударов ежеминутно.
При внезапно возникшей тяжелой блокаде с приступами Мроганьи-Адамса-Стокса необходима временная кардиостимуляция, показан непрямой массаж сердца и искусственная вентиляция легких, вводится атропин, адреналин. Иными словами, пациенту с подобными приступам может потребовать проведение полноценных реанимационных мероприятий.
Если точных причин развития синоатриальной блокады установить так и не удалось, действенных мер профилактики этого явления не существует. Пациентам, у которых уже зафиксированы изменения на ЭКГ, следует корректировать их с помощью лекарств, которые назначает кардиолог, нормализовать образ жизни, а также регулярно посещать врача и снимать ЭКГ.
Детям с аритмиями часто рекомендуют снизить общий уровень нагрузки, сократить занятия в спортивных секциях и кружках. Посещение детских учреждений не противопоказано, хотя есть специалисты, которые советуют ограничить ребенка и в этом. Если риска для жизни нет, а эпизоды СА-блокады скорее единичны и преходящи, то нет смысла изолировать ребенка от занятий в школе или походов в детский сад, но наблюдение в поликлинике и регулярный осмотр необходимы.