При дефибрилляции разряд наносится случайным образом по отношению к фазе сердечного цикла. С позиции здравого смысла применение дефибрилляции должно быть ограничено рамками сердечно-легочной реанимации. Но ситуации бывают разные. И иногда дефибрилляцию приходится применять по тем же показаниям, что и кардиоверсию. В этом случае всегда существует риск развития фибрилляции желудочков (около 0.4%). Повторная дефибрилляция, которую нужно провести в максимально короткие сроки, обычно восстанавливает ритм.
Дефибриллятор – это прибор, генерирующий электрический импульс нужной продолжительности и мощности (измеряется в Джоулях). По форме импульса дефибрилляторы делят на монофазные и бифазные. Последние считаются наиболее эффективными. Совет медикам: если вы не знаете, к какому типу устройств относится ваш дефибриллятор, считайте его монофазным.
Дефибрилляция
Проводится при перечисленных ниже нарушениях ритма. При проведении сердечно-легочной реанимации дефибрилляция при указанных нарушениях ритма должна быть выполнена как можно раньше. Если с момента фатального нарушения ритма сердца прошло более 3 минут, дефибрилляции должен предшествовать непрямой массаж сердца.
Дети: начальная мощность приблизительно 2 Дж/кг массы тела, повторная дефибрилляция – 4 Дж/кг массы тела.
Противопоказания: отказ от реанимационных мероприятий.
| Показания для проведения дефибрилляции и рекомендуемая начальная мощность разряда для взрослых пациентов: | |||
| Вид аритмии | Мощность импульса в джоулях (Дж) | ||
| монофазный | бифазный | ||
| Фибрилляция желудочков | 360 Дж или максимальной мощности | 150-200 Дж | |
| Полиморфная желудочковая тахикардия | 360 Дж или максимальной мощности | 150-200 Дж | |
| Желудочковая тахикардия без пульса | 360 Дж или максимальной мощности | 150-200 Дж | |
Что это такое?
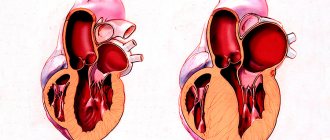
Кардиоверсия – возобновление сердечного ритма при фибрилляции предсердий и других аритмиях. Выделяют: медикаментозную, электроимпульсную и плановую, а также внеплановую. Антикоагулянтную терапию нужно проводить при неотложной кардиоверсии («Гепарин» в/в) и обязательно перед плановой («Варфарин», «Ривароксабан» за три недели до процедуры).
Основные формы мерцательной аритмии и необходимость кардиоверсии при них:
- Пароксизмальная – характерны повторные эпизоды мерцания длительностью не больше 48 ч., восстановление синусового ритма происходит спонтанно.
- Персистирующая – регистрируется один или больше пароксизмов, которые длятся больше семи суток, ритм приходит в норму после медикаментозной или электроимпульсной кардиоверсии.
- Длительно персистирующая – тянется больше года к моменту принятия решения о необходимости возобновления нормального ритма.
- Постоянная – восстановление ритма не планируется или противопоказано.
- Немая – бессимптомная, манифестирует в виде осложнений аритмии (ишемический инсульт, тахикардиомиопатии) или диагностируется случайно.
Кардиоверсия
Показания
1.Фибрилляция (мерцательная аритмия) или трепетание предсердий
а. Фибрилляция или трепетание предсердий давностью более 48 ч (или неизвестной давности) при условии антикоагулянтной терапии в течение 3-4 недель с поддержанием MHO в диапазоне 2-3;
б. Пароксизм фибрилляции или трепетания предсердий, сопровождающийся нарушением гемодинамики или другими опасными состояниями:
- стенокардией;
- инфарктом миокарда;
- отеком легких;
- артериальной гипотонией;
- сердечной недостаточностью.
в. Фибрилляция или трепетание предсердий любой давности в отсутствие тромбов в левом предсердии и ушке левого предсердия по данным чреспищеводной ЭхоКГ;
г. Фибрилляция или трепетание предсердий давностью менее 48 ч (целесообразность антикоагулянтной терапии зависит от риска эмболических осложнений).
2. Предсердные тахикардии;
3. АВ-узловая реципрокная тахикардия;
4. Реципрокные тахикардии с участием дополнительных путей проведения.
Выбор начальной мощности разряда
| Показания для проведения кардиоверсии и рекомендуемая начальная мощность разряда для взрослых пациентов: | |||
| Вид аритмии | Мощность импульса в джоулях | ||
| монофазный | бифазный | ||
| Стабильная мономорфная желудочковая тахикардия | 100 Дж | 100 Дж | |
| Фибрилляция предсердий | 360 Дж | 200-360 Дж | |
| Трепетание предсердий | 50-100 Дж | 50-100 Дж | |
| Пароксизмальная наджелудочковая тахикардия | 50-100 Дж | 50-100 Дж | |
Противопоказания
1. Тромбы в предсердиях в отсутствие показаний к экстренной кардиоверсии;
2. Синусовая тахикардия;
3. Тахикардии, обусловленные повышенным автоматизмом:
- Политопная предсердная тахикардия;
- Ускоренный АВ-узловой ритм.
4. Гликозидная интоксикация;
5. Тяжелые электролитные нарушения в отсутствие показаний к экстренной кардиоверсии;
6. Фибрилляция предсердий неизвестной давности в отсутствие антикоагулянтной терапии и данных чреспищеводной ЭхоКГ;
7. Противопоказания к анестезии.
Подготовка к плановой кардиоверсии
- Пациент должен подписать согласие на проведение кардиоверсии;
- Перед проведением анестезии пациент в течение 4 часов не должен принимать пищу и жидкость;
- Больным перед плановой кардиоверсией показана чреспищеводная ЭхоКГ для выявления тромбов в левом предсердии. Стандартная ЭхоКГ в этом плане недостаточно информативна;
- Рекомендуется отмена сердечных гликозидов за 3-4 дня до процедуры;
- Уровень калия должен быть 4,0-5,0 ммоль/л.
Анестезиологическое обеспечение
Больные, которым проводится кардиоверсия, нуждаются в выключении сознания. Подготовка, предоперационное обследование, оснащение – общепринятые в анестезиологии. Мониторинг – стандартный. Особенности: внутривенная анестезия поверхностная и кратковременная – обратите внимание на рекомендуемые дозы анестетиков. Анестезия, как правило, проводится с сохранением спонтанного дыхания у больного.
Кардиоверсия производится, как только больной утрачивает сознание (плавающие глазные яблоки, утрата речевого контакта) – в условиях поверхностной анестезии. Из-за сниженного сердечного выброса время наступления анестезии может быть увеличено. Врачи не спешат увеличивать дозу анестетика больше рекомендуемых значений – это чревато развитием гипотензии и угнетения дыхания. Наготове должны быть наборы для интубации трахеи, проведения временной ЭКС.
Рекомендуется заранее развести в шприце 1 мг эпинефрина в 10,0 мл 0,9% натрия хлорида на случай резкого падения артериального давления – вводить по 1 мл болюсом в случае необходимости. Совет медикам: не включайте в премедикацию наркотические анальгетики и атропин.
Выполнение
1. Преоксигенация;
2. Внутривенная анестезия, используется один из перечисленных ниже препаратов:
- Пропофол 40-80 мг, препарат выбора;
- Мидазолам 5-15 мг, не очень удобен из-за длительной седации;
- Тиопентал натрия 1% – 100-200 мг;
- Кетофол (пропофол 100 мг + кетамин 100 мг) – 3-6 мл смеси, показан при гипотензии у пациента.
Все перечисленные препараты вводить очень медленно.
Аппаратура
- Дефибриллятор с ЭКГ-монитором и наружным электрокардиостимулятором;
- Запасной дефибриллятор;
- ЭКГ-монитор с электродами;
- Гель для электродов.
Внимание. Дефибриллятор может сломаться в самый неподходящий момент, что может грозить непредсказуемыми последствиями для пациента. Запасной дефибриллятор, пусть простой конструкции, позволит избежать проблем.
Как правильно расположить электроды дефибриллятора при дефибрилляции и кардиоверсии
Стандартным расположением считается передне-боковое расположение электродов: один – справа под ключицей около грудины, второй – слева над верхушкой сердца. Но с такой же эффективностью, в зависимости от ситуации, можно использовать другие варианты расположения электродов, например передне-заднее, когда один электрод располагается около грудины слева приблизительно на уровне четвертого межреберья, а второй – напротив него со стороны спины. Или: передне-левое подлопаточное и передне-правое подлопаточное.
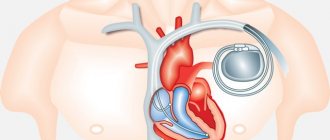
Если у больного имеется имплантированный кардиостимулятор или кардиовертер-дефибриллятор
При дефибрилляции, кардиоверсии у пациентов с имплантированными электрокардиостимуляторами электроды обычно устанавливают в передне-заднем или передне-боковом положении. Не стоит располагать электрод непосредственно над имплантированным устройством. Стараются выбрать такую позицию, чтобы расстояние между электродами и кардиостимулятором было > 8 см. После проведенной процедуры проводят проверку работы кардиостимулятора или кардиовертера-дефибриллятора.
Публикации в СМИ
Кардиоверсия — купирование тахиаритмии разрядом дефибриллятора, синхронизированным с наименее уязвимой фазой электрической систолы желудочков (как правило, через 20–30 мс после вершины зубца R).
• В отличие от фибрилляции желудочков (ФЖ) при устранении тахиаритмии существует опасность нанесения электрошока в наиболее уязвимую фазу сердечного цикла. С целью предупреждения ФЖ при лечении постоянной формы мерцания предсердий или пароксизмальных тахиаритмий был предложен кардиовертер — комплекс дефибриллятора постоянного тока и электронного синхронизатора, подающего разряд в определённый момент электрической деятельности сердца.
• Электрическую дефибрилляцию и кардиоверсию обычно объединяют термином электроимпульсная терапия (ЭИТ).
Методы ЭИТ
• Наружная (трансторакальная) ЭИТ — основной метод. Оба электрода накладывают на грудную клетку таким образом, чтобы сердце было охвачено электрическим полем разряда конденсатора. Для взрослых величина разряда — от 50 до 360 Дж (4–7кВ). У детей применяют разряды из расчёта 2 Дж/кг массы тела.
• Внутренняя ЭИТ — электроды прикладывают непосредственно к сердцу. При этом требуется значительно меньшая величина разряда (для взрослого пациента — около 500 В или 12,5–25 Дж).
• Чреспищеводная ЭИТ — один из электродов вводят в пищевод до уровня предсердий, другой располагают в прекардиальной области. Энергия разряда — 12–25 Дж. Чреспищеводная ЭИТ показана при тяжело протекающих наджелудочковых тахиаритмиях, устойчивых к трансторакальным разрядам, а также для подавления тяжёлых желудочковых тахиаритмий разрядами малой энергии.
• Трансвенозная внутрисердечная ЭИТ с помощью многополюсного электрода, который устанавливают в правый желудочек, применяется в палатах интенсивной терапии при рецидивирующих желудочковых тахикардиях. Энергия разряда при эндокардиальной ЭИТ варьирует от 2,5 до 40 Дж. Для купирования фибрилляции предсердий также может применять внутрисердечную ЭИТ, которая может быть двух видов: высокой и низкой энергией •• При использовании высокой энергии (200–400 Дж) один электрод располагают в правом предсердии, другой — на поверхности тела. Эффективность до 100% •• При применении низкой энергии 2–4,5Дж один электрод располагают в правом предсердии, другой — в коронарном синусе.
• Имплантируемые кардиовертеры-дефибрилляторы используют низкоэнергетическую кардиоверсию-дефибрилляцию; их применяют для лечения пароксизмальной желудочковой тахикардии и рецидивирующей ФЖ, пароксизмальной фибрилляции предсердий.
Показания к плановой ЭИТ • Непереносимость противоаритмических препаратов • Отсутствие эффекта лекарственной противоаритмической терапии • Прогрессирующая вследствие тахиаритмии сердечная недостаточность, симптомы ухудшения кровоснабжения сердца, головного мозга, нарушения периферического кровообращения • Указание в анамнезе на положительный эффект ЭИТ при лечении тахиаритмий.
Противопоказания к плановой ЭИТ • Интоксикация сердечными гликозидами • Наджелудочковые тахиаритмии при тиреотоксикозе до коррекции содержания в крови гормонов щитовидной железы • Наджелудочковые тахиаритмии у больных с синдромом слабости синусового узла или нарушением АВ-проведения • ЭИТ не проводят при выявлении тромбов в полостях сердца при трансторакальном или чреспищеводном Эхо-КГ • Гиперкалиемия (возможно развитие брадиаритмии и асистолии при восстановлении ритма).
Подготовка к плановой ЭИТ • Всем больным перед плановой кардиоверсией показана чреспищеводная ЭхоКГ для выявления тромбоза левого предсердия • Отмена сердечных гликозидов за 3–4 дня до процедуры • Нормализация электролитного баланса (проведение ЭИТ при гипокалиемии менее эффективно и чаще осложняется ФЖ) • При выявлении гипокалиемии назначают глюкозо-калиевую смесь (10 мл 7,5% или 4 мл 20% р-ра калия хлорида) в/в капельно • Применение антикоагулянтов за 2–3 нед до ЭИТ с целью предупреждения тромбоэмболий, возникающих сразу после восстановления синусового ритма у 2–3% больных с хронической фибрилляцией предсердий.
Способы обезболивания при плановой ЭИТ • Мононаркоз кетамином, пропанидидом или барбитуратами быстрого действия, а также комбинации кетамина или наркотических анальгетиков с бензодиазепинами. Наготове должны быть наборы для интубации трахеи и временной ЭКС.
Осложнения ЭИТ • ФЖ • Нормализационные эмболии • АВ-блокада • Асистолия желудочков • Ваготонический шок • Артериальная гипотензия • Отёк лёгких • Нарушения дыхания • Ожоги кожи.
Лекарственные средства после успешной кардиоверсии • После купирования фибрилляции предсердий антикоагулянты в течение 2–3 нед, особенно при указаниях в анамнезе на тромбоэмболии, а также при митральном пороке сердца, дилатационной кардиомиопатии, недостаточности левого желудочка; больным старше 60 лет.
Сокращения. ФЖ — фибрилляция желудочков, ЭИТ — электроимпульсная терапия.
Эффективность и прогноз
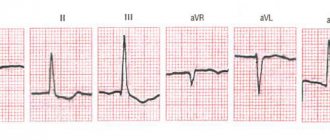
Фармакологическая кардиоверсия при мерцательной аритмии эффективна только в 40-70% случаев, тогда как электроимпульсная у 90% больных. После дефибрилляции за пациентом нужно наблюдать до выхода из седации, оценивать ритм с помощью ЭКГ, поскольку возможны осложнения. Прогнозировать, сколько времени будет сохраняться правильный пульс, сложно, так как у многих пациентов он не держится больше года.
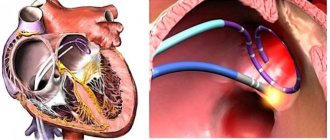
Также применяют хирургические тактики. Среди них: радиочастотная, лазерная, микроволновая, ультразвуковая абляции, операция «Maze», криодеструкция. Стоимость их высокая, но эффективность и, главное, безопасность наилучшие. Авторитетом среди пациентов в этом направлении пользуется НЦССХ им. А. Н. Бакулева, г. Москва.