Норильская межрайонная детская больница
А.И. Лобанов, О.Г. Лобанова
В статье рассмотрены проблемы геморрагической болезни новорожденных с поздним дебютом. В настоящее время в роддомах профилактика геморрагической болезни проводится не всем новорожденным. Проведен клинический анализ 9 случаев болезни. Опасной особенностью позднего проявления геморрагической болезни (после месяца жизни) является развитие массивных внутричерепных кровоизлияний на фоне повышенной кровоточивости. Для позднего возникновения геморрагии вследствие дефицита витамина К характерно сочетание трех факторов: отсутствие профилактики геморрагической болезни, грудное вскармливание ребенка и транзиторный холестаз.
В практике детского реаниматолога нетравматические внутричерепные кровоизлияния у детей первых месяцев жизни встречаются достаточно редко. Установить истинную причину кровоизлияния не всегда возможно. Вместе с тем известно, что одной из причин развития внутричерепных кровоизлияний у детей первых месяцев жизни является поздняя геморрагическая болезнь новорожденных (ГБН). Предвидеть развитие позднего дебюта болезни невозможно, поэтому профилактика ГБН на этапе родильного дома чрезвычайно важна.
Предшествует развитию ГБН у новорожденных, особенно тех, кто находится на естественном вскармливании, дефицит витамина К: в гепатоците нарушается гамма-карбоксилирование витамин К-зависимых факторов свертывания крови. В результате не подвергавшиеся карбоксилированию факторы утрачивают способность участвовать в процессе свертывания крови. Иммунологически они обнаруживаются в крови в нормальном количестве, в виде некарбоксилированных и нефункционирующих молекул, обозначаемых в литературе аббревиатурой PIVKA {Protein-Induced by Vitamin К Absence) [1].
Эти неполноценные факторы свертывания не способны качественно влиять на процессы коагуляции крови, что приводит к развитию ГБН. Наиболее опасное проявление этой патологии — внутричерепное кровоизлияние, возникающее на фоне общей кровоточивости (кожных геморрагии, желудочно-кишечных кровотечений).
За период с 2004 по 2008 гг. в отделение реанимации ГКБ № 4 г. Ижевска были госпитализированы 9 детей с нетравматическими внутричерепными кровоизлияниями. Возраст пациентов составлял от 1 до 2,5 мес жизни. Шестеро детей госпитализированы из дома и трое — из стационаров города.
Анамнез
При сборе анамнеза было выяснено, что все дети — от практически нормально протекавшей беременности, срочных родов, находившиеся на естественном вскармливании. В роддоме всем новорожденным была проведена вакцинация от гепатита В и БЦЖ. Профилактическое введение менадиона натрия (Викасол) новорожденным не проводилось. На 5-7 сут все дети были выписаны домой. В дальнейшем 2 ребенка были привиты от гепатита В дважды.
Клиника дебюта
Начало заболевания протекало практически одинаково у всех детей. За 1-2 дня до возникновения внутричерепного кровоизлияния на коже или слизистой ротовой полости появлялись геморрагические элементы (табл. 1).
Единичные глубокие экхимозы диаметром от 5 до 20 мм обнаруживались родителями чаще на конечностях, реже — на туловище. Мелкие множественные кровоизлияния на слизистой ротовой полости выявлялись уже при осмотре в реанимации. У одного больного ребенка была обнаружена кровь в стуле и отмечалась длительная кровоточивость из места инъекции при повторной вакцинации от гепатита В. При консультации хирургом патологии не выявлено.
У всех больных внутричерепное кровоизлияние манифестировало внезапным, болезненным, но недлительным плачем. У 8 детей сразу появилась постоянная и упорная рвота, в двух случаях — с примесью крови. Рвота не отмечалась только у одного ребенка. Вначале дети проявляли периодическое беспокойство, начинали стонать, отказывались от кормления, затем становились апатичными и безучастными к окружающему. У 7 детей отмечались тонические судороги. Нарастала резкая бледность кожи. Кратковременная субфебрильная температура сменялась гипотермией.
Практически все дети были очень поздно госпитализированы: время, проведенное дома от момента возникновения кровоизлияния до госпитализации, составляло от одних суток и более. При поступлении в реанимационное отделение 8 детей находились в крайне тяжелом состоянии. У всех определялась декомпенсация легочной вентиляции, расстройства системного кровообращения, очаговая и общемозговая неврологическая симптоматика, нарушения коагуляционного гемостаза. В 6 случаях у поступивших было редкое, аритмичное дыхание или его полное отсутствие. В 2 случаях дыхательные нарушения были только в виде выраженного тахипное (частота дыхания — в пределах 100/мин).
У всех пациентов отмечалась резкая бледность кожи и слизистых с цианотичным оттенком, а также кровоточивость из мест инъекций. У 2 детей наблюдались признаки невыраженного легочного и желудочного кровотечения, в виде геморрагического отделяемого из эндотрахеальной трубки и желудочного зонда. У 8 детей при поступлении сохранялся легкий желтушный оттенок кожи. Дефицит объема циркулирующей крови составлял от 30 до 39% от нормы (норма ОЦК у детей первых месяцев жизни — 85 мл/кг; ОЦКфакт = масса тела/весовая часть ОЦК по гематокриту в таблице). Артериальное давление колебалось от 80/40 до 110/72 мм рт. ст. В 7 случаях у детей отмечалась тахикардия с глухостью сердечных тонов. В неврологическом статусе у 6 детей наблюдались нарушения центральной регуляции дыхания. Патологические формы дыхания в виде выраженного брадипноэ или апноэ у этих детей развились еще до момента госпитализации и продолжали прогрессировать до полной утраты автоматического дыхания. Стволовые рефлексы со слизистых (роговицы, глотки, трахеи) не вызывались. Отмечалась резкая сухость и отек слизистых ротовой полости, склер. Отсутствовал окулоцефалический рефлекс. Выявлялся фиксированный, двусторонний, паралитический мидриаз, диффузная мышечная атония.
У всех детей большой родничок был выбухающим, плотным на ощупь, с отсутствием пульсации. Отмечалась резкая гипотермия кожи головы. У 5 детей отмечались приступы горметонии (периодическое тоническое напряжение мышц конечностей и туловища, возникающее на фоне мышечной атонии спонтанно или под влиянием раздражителей, длящееся не более 10 с). В данном случае появление горметонии связано с повреждением ствола на уровне среднего мозга и моста вследствие транстенториального вклинения, когда происходит функциональное разобщение ствола и полушарий большого мозга. По мере углубления комы приступы горметонии прекращались. Таким образом, у всех 6 больных была констатирована кома 3 степени (запредельная). Все больные, поступившие в отделение реанимации в состоянии запредельной комы, погибли.
У двоих детей при поступлении в реанимацию была констатирована кома 1-2 степени. Отмечались тонические судороги, преходящие симптомы поражения III, VI, VII пары черепно-мозговых нервов, тахипноэ. Большой родничок был плотным, выбухающим, но с сохранением пульсации. Реакция зрачков на свет, стволовые рефлексы со слизистых (роговицы, глотки, трахеи), окулоцефалический рефлекс — оставались сохранными. У одного больного в неврологическом статусе — признаки умеренно выраженной внутричерепной гипертензии.
Лабораторное обследование
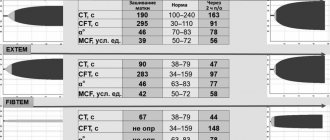
В анализах периферической крови у большинства больных отмечалось значительное снижение уровня гемоглобина (табл. 2).
У всех пациентов время свертывания крови (по Моравицу) было резко удлинено. Протромбиновый индекс определялся только у одного больного и был снижен. Количество тромбоцитов было нормальным или повышенным, и имело тенденцию к еще большему повышению в течение суток. Нормальные показатели фибриногена отмечались у 4 больных, у остальных фибриноген не определялся. Прямой билирубин оставался повышенным у 8 детей, печеночные ферменты незначительно повышены — у 1. Диагностика
У всех детей были выявлены субарахноидальные кровоизлияния. В 8 случаях кровоизлияния были массивными. Диагностика внутричерепных кровоизлияний осуществлялась на основании анамнеза, клинических данных и ультразвуковых исследований. Проведение нейровизуальных методов исследования (КТ, МРТ головного мозга) у подавляющего большинства пациентов было невозможно из-за крайне тяжелого состояния больных. У 3 пациентов после стихания кровоточивости, когда не была запредельно выражена внутричерепная гипертензия (необратимый отек мозга), кровоизлияние подтверждалось люмбальной пункцией (через сутки). Ликвор чаще вытекал под низким или нормальным давлением, красно-бурого цвета. При его центрифугировании выявлялась резкая ксантохромия; при микроскопии обнаруживались в большом количестве измененные (гемолизированные) эритроциты. При биохимическом исследовании ликвора определялись низ¬кий уровень глюкозы и высокие цифры белка, молочной кислоты (лактата). Терапия
8 детей находились на искусственной вентиляции легких. Всем проводилась коррекция ОЦК, нарушений гемостаза и метаболизма, а также противосудорожная и нейропротекторная терапия. Купирование кровоточивости начиналось с введения через зонд 10 мг Викасола, однократной трансфузии свежезамороженной плазмы в объеме 15 мл/кг. С прекращением кровоточивости (обычно через 10-12 ч) продолжалось дальнейшее введение менадиона натрия (внутримышечно) для создания депо по 5 мг/сут в течение 2-3 дней. 8 пациентам вследствие развития постгеморрагической анемии проводилось переливание эритроцитарной массы. В дальнейшем ни у одного из больных кровоточивости не было. Результаты аутопсии
На аутопсии у погибших детей были обнаружены массивные субарахноидальные кровоизлияния; в 2 случаях с наличием крови еще и в субдуральном пространстве и в 1 случае — в желудочковой системе мозга. В 2 случаях мозг был в состоянии некроза. Кроме этого, у всех погибших детей обнаружены изменения в печени, чаще всего в виде неспецифического реактивного гепатита с внеклеточным холестазом и начальным фиброзом портальных трактов.
Обсуждение
Входе проведения клинического наблюдения было отмечено, что всех детей, поступивших в отделение реанимации с генерализованной кровоточивостью, объединяет ряд общих факторов и клинических особенностей, характерных для возникновения позднего дебюта ГБН. Основной фактор — отсутствие профилактики ГБН. Частота развития позднего дебюта ГБН без профилактики витамином К, по некоторым данным, составляет 5-20 случаев на 100 тыс. новорожденных [2]. Никому из 9 детей, поступивших в отделение реанимации с генерализованной кровоточивостью, в роддоме не проводили профилактику ГБН введением менадиона натрия.
Второй фактор — грудное вскармливание. Все наблюдаемые дети были доношенными, находились исключительно на грудном вскармливании. В физиологических условиях витамин К (К± или филлохинон) поступает в организм ребенка с пищей (грудное молоко) и дополнительно синтезируется в кишечнике в виде витамина К2 или менахинона. Но синтез витамина К2 в кишечнике происходит преимущественно Bacteroides fragilis и некоторым Escherichia coli — флорой, которая заселяется при искусственном вскармливании.
При естественном вскармливании кишечник заселяется Bifidobacterium, Lactobacillus и Clostridium — флорой, практически неспособной синтезировать витамин К2 [3]. Третий фактор — явления транзиторного холестаза. Они отмечались в 8 случаях. Естественный витамин К всасывается в тонкой кишке при обязательном наличии в ней желчи и жира. Уменьшение тока желчи приводит к мальабсорбции жиров и жирорастворимых витаминов, увеличивая еще больший дефицит витамина К. Новорожденные из-за незрелости экскреторной функции печени особенно предрасположены к холестазу [4].
У 8 из 9 детей, поступивших в реанимацию в возрасте старше 1 месяца жизни, уровень прямого билирубина еще оставался повышенным (от 12 до 27 ммоль/л), что свидетельствует о транзиторной, функциональной и экскреторной недостаточности печени. Из клинических особенностей, характерных для позднего дебюта ГБН, следует отметить: во-первых, развитие массивных внутричерепных кровоизлияний в сочетании с кожными геморрагиями и кровоточивостью из желудочно-кишечного тракта. Во-вторых — отсутствие у наблюдаемых детей в начале заболевания тяжелой патологии с высоким риском развития ДВС-синдрома.
Практически накануне развития поздней ГБН все дети были осмотрены участковыми педиатрами. В-третьих — позднюю госпитализацию этих детей в отделение реанимации. Причиной поздней госпитализации наблюдаемых детей стало то обстоятельство, что повышение внутричерепного давления у детей первых месяцев жизни протекает более медленно в связи с тем, что череп ребенка (до заращения черепных швов и закрытия родничков) остается временно податливым и приспосабливается к возникшим условиям. При попадании крови в подоболочечное пространство мозга угрожаемая симптоматика отсрочена на некоторое время, поэтому родители слишком поздно обратились за медицинской помощью.
В-четвертых — изменения в периферической крови и ликворе. Эти изменения являются приспособительными реакциями саногенетической направленности. Они вызваны кровью, излившейся в подоболочечное пространство, и продуктами ее распада. Поэтому у наблюдаемых детей возникало реактивное повышение температуры тела, отмечались изменения периферической крови в виде лейкоцитоза и сдвига лейкоцитарной формулы влево. Поступление самой крови и продуктов ее распада в ликворное пространство вызывало реактивно выраженный плеоцитоз и гиперпротеинрахию. Эти изменения также носят защитную (саногенетическую) направленность и исчезают по мере очищения ликвора от крови к концу 2-3 нед.
Продукты распада крови обладают выраженной токсичностью (оксигемоглобин, серотонин, билирубин и др.) и дополнительно вызывают резкую церебральную ишемию, приводя к инфаркту мозга. И, наконец, еще одной особенностью поздней ГБН является гипокоагуляционная направленность результатов доступных тестов оценки гемостаза и их стабилизация на фоне введения витамина К (Викасол).
Основой лабораторной диагностики ГБН является определение протромбинового времени и индекса, отражающих суммарно уровень (трех из четырех) зависимых от витамина К факторов свертывания (II, VII, X) (табл. 3).
При ГБН содержание тромбоцитов и тромбиновое время должны быть нормальными [5]. У 8 наблюдаемых детей протромбиновый индекс не определялся, а у 1 был снижен. Ни в одном из наблюдений не выявлено снижения числа тромбоцитов, напротив, в ответ на длительное кровотечение в 7 случаях развился компенсаторный тромбоцитоз. Это обстоятельство исключает вовлеченность тромбоцитов в патологические реакции потребления, связанные с ДВС-синдромом.
При отсутствии клинических признаков ДВС-синдрома у более половины больных при поступлении фибриноген не определялся. Это обусловлено рядом причин, таких как снижение белково-синтетической функции печени при развитии критического состояния, влияние гиповолемии, гипоксии, ацидоза. При классической форме ГБН, возникающей у новорожденных в родильном доме, в отличие от ее поздней формы, не возникает внутричерепных кровоизлияний, такой остроты и декомпенсации витальных функций.
Заключение
На основании проведенного клинического наблюдения можно заключить, что возникновению поздней ГБН подвержены доношенные новорожденные, у которых стало возможным сочетание таких факторов, как отсутствие профилактического введения менадиона натрия, грудное вскармливание и транзиторный холестаз. У новорожденных при предполагаемом грудном вскармливании профилактика ГБН особенно актуальна.
СПИСОК ЛИТЕРАТУРЫ 1. Баркаган 3. С. Введение в клиническую гемостазиологию. — М.: Ньюдиамед-АО, 1998. — С. 21-23. 2. Долгов В. В., Свирин П. В. Лабораторная диагностика нарушений гемостаза. — М.: Триада, 2005. — 213 с. 3. Гусель В. А., Маркова И. В. Справочник педиатра по клинической фармакологии. — Ленинград, 1989. — С. 161-163. 4. Шабалов Н. П. Неонатология. Том 2. — СПб., 1996. — С. 95. 5. Баркаган 3. С. Геморрагические заболевания и синдромы. — М.: Медицина, 1988. — 498 с.
Читать статью на сайте www.evrika.ru
Общие сведения
Геморрагическим синдромом или склонностью к геморрагиям (кровоизлияниям) называется кровоточивость кожных и слизистых покровов, вызванная патологическими изменениями одного или более компонентов гемостаза. Они обычно заключаются в виде поражения сосудистых стенок, нарушения структуры, функциональных способностей и числа тромбоцитов, отклонений коагуляционного кровяного стаза.
Для данного патологического состояния помимо поверхностных кровоизлияний характерны носовые, желудочно-кишечные и маточные кровотечения, а также кровоточивость десен. Кроме того, кровоизлияния могут происходить во внутренних органах, в том числе в тканях головного мозга, сетчатке и суставных полостях.
При определении причин геморрагического синдрома важно учитывать, что приобретенные и наследственные разновидности патологии могут встречаться немного чаще. Приобретенные нарушения обычно вызваны вторичной тромбоцитопенией и тромбоцитопатией, ДВС-синдромом, дефицитом факторов протромбинового набора и геморрагическим васкулитом. Наследственные патологические изменения обычно представлены гемофилией A и В, заболеванием Виллебранда и сосудистой формой телеангиэктазии.
Классификация
Выделяют 5 разновидностей геморрагического синдрома:
- Гематомная — вызвана дефицитом VIII, IX и XI фактора свёртывания крови, обычно встречается при гемофилии А или В, проявляясь болезненными напряженными кровоизлияниями в толщу мягких тканей (петехиальные высыпания) и суставов, что приводит к постепенным функциональным нарушениям опорно-двигательной системы, отличается возникновением запоздавших кровотечений — спустя пару часов после травм, возможны даже кровоизлияния в ткани головного мозга – чаще всего из-за тромбоцитопатий.
- Петехиально-пятнистая, капиллярная, микроциркуляторная — так называемая синячковая разновидность, которая возникает при дефиците II, V и X фактора свёртывания крови, обычно вызвана тромбоцитопенией, тромбоцитопатией, такими нарушениями свертывающей системы как гипофибриногенемия, дисфибриногенемия и наследственный дефицит факторов кровяного свертывания.
- Смешанная, микроциркуляторно-гематомная форма обычно инициирована тяжелым дефицитом факторов протромбинового комплекса и XII-XIII фактора, заболеванием Виллебранда, ДВС-синдромом, передозировкой тромболитиков и антикоагулянтов, появлением в кровотоке иммунных ингибиторов VIII и IX фактора, внешне проявляется сочетанием петехиально-пятнистых кожных геморрагий и отдельных больших гематом в области забрюшинного пространства и стенки кишечника, в крайне редких случаях возникают кровоизлияния в полости суставов, образующиеся синяки отличаются обширностью распространения и болезненностью.
- Васкулито-пурпурная форма вызвана инфекционным или иммунным васкулитом и способна легко трансформироваться в ДВС-синдром, для нее характерны геморрагические высыпания и развитие эритемы с воспалительным процессом, возможно присоединение нефрита и развитие кишечного кровотечения.
- Ангиоматозная разновидность геморрагического синдрома может возникать в области телеангиэктазии, ангиомы или артериовенозного шунта в виде упорных локальных геморрагий в зонах сосудистых патологий.
Патогенез
Существует несколько патогенетических механизмов развития геморрагического синдрома:
- По пути коагулопатии – у особ с наследственным или вторичным (приобретенным) дефицитом плазменных факторов кровяного свертывания — прокоагулянтов, в результате недостаточной их активации, нарушениях синтазп, а также напротив — чрезмерной активация антикоагулянтов.
- Выпадение тромбоцитарного звена — патологическое состояние возникает в результате недостаточности числа тромбоцитов (при иммунных конфликтах, недостатке витамина В12, апластической анемии, опухолевых процессах в костном мозге и механических разрушениях в результате спленомегалии) или в случае нарушения их адгезивно-агрегационных свойств при различных тромбоцитопатиях.
- Гиперфибринолитические предпосылки связаны с избыточным фибринолизом.
- Вызваны патологиями сосудистой стенки или её повышенной проницаемостью.
Причины
Геморрагический синдром обычно вызван различными дефицитами факторов свертывания крови и тромбоцитопатии, в том числе:
- гемофилия А или В;
- травмы, переохлаждения и перегревы;
- ОРВИ и острые бактериальные инфекции;
- профилактическое вакцинирование;
- острые лучевые поражения;
- болезнь Виллебранда;
- системная красная волчанка;
- тромбоцитопеническая пурпура или болезнь Верльгофа;
- ДВС-синдром;
- ВИЧ-инфекция;
- тяжелые поражения печени;
- инфекционные и иммунные васкулиты;
- гипо- или дисфибриногенемия.
Психогенная форма геморрагического синдрома обычно представлена невротической кровоточивостью или может быть вызвана синдромом Мюнхгаузена.
Необходимо помнить, что в связи с общей доступностью медицинских препаратов нарушения гемостаза — развитие геморрагического синдрома может быть спровоцировано приемом лекарственных препаратов — нестероидных противовоспалительных средств, глюкокортикоидов, антикоагулянтов и антиагрегантов, которые нарушают свертываемость крови и способность тромбоцитов к агрегации.
Симптомы
В комплексе симптомов геморрагического синдрома различные проявления, наиболее выражены внешне заметные изменения, а также:
- петехии – мелкоточечная сыпь, возникающая при изменениях сосудисто-тромбоцитарного гемостаза, состоит из множественных элементов размером не более 3 мм, не возвышается над кожей и не пальпируется, чаще фиолетового, пурпурного или красного цвета;
- синячковые и гематомные образования – могут быть подкожными, мышечными и др. чаще всего вызваны нарушениями коагуляции, отличаются болезненностью и постепенным нарастанием в размерах;
- расслаивающая гематома обычно вызвана изменениями коагуляционного гемостаза и представляет собой ложный канал заполненный кровью разной протяженности, располагающийся в медии аорты;
- наличие множества кожных поверхностных кровоизлияний (экхимозов) незначительного размера – не более 3 мм, которые также могут наблюдаться и на слизистых оболочках;
- «отложенные кровотечения» — возникающие с запозданием на несколько часов;
- гемартрозы – кровоизлияния в суставные полости, которые вызывают увеличение объема сустава, локальную гиперемированность и повышенную температуру кожных покровов, а также резко выраженный болевой синдром;
- кровоточивость даже при несущественных травмах – порезах или царапинах.
Диета при геморрагическом синдроме
Диета Стол №1
- Эффективность: лечебный эффект через 3 недели
- Сроки: 2 месяца и более
- Стоимость продуктов: 1500 — 1600 руб. в неделю
Чаще всего при выявляемых гематологических нарушениях назначают диетический Стол №1, который отличается достаточно высокой калорийностью и дробностью питания. Меню обычно состоит из таких блюд и ингредиентов как :
- овощные супы с сухарями;
- паровая грудка птицы;
- отварная рыба;
- яйца;
- полувязкие каши с молоком;
- ягоды и фрукты – перетертые в составе киселей и компотов;
- на виды масла практически нет запретов, главное – чтобы оно было натуральное, несоленое и в умеренном количестве.
Исключить из рациона следует слишком соленое, перченое, жареное, свежее тесто, жирное мясо, консервы, снеки, газированные напитки и кофе. К «специфическим запретам» относится необходимость отказа от белокочанной капусты, грибов, щавеля, шпината, лука и огурцов.
Анализы и диагностика
Основой для подозрения нарушения сосудисто-тромбоцитарных и коагуляционных процессов гемостаза становятся кожные геморрагические проявления, их характер и вид. Дифференциальная диагностика проводится с учетом числа тромбоцитов периферической крови и полученных данных простейших коагуляционных тестов, включая пробу Румпель-Лееде-Кончаловского, скорость свертывания крови, время кровотечения и пр.
Достаточно важным аспектом обследования становится определение первопричины патологического состояния, то есть заболевания вызвавшего геморрагический синдром.
Синдром Меллори-Вейсса и отличия от желудочно-кишечных кровотечений
Важнейшей задачей диагноста является способность своевременно распознать синдром Меллори-Вейсса, который проявляется рвотой кровью, вызывает неинтенсивное кровотечение ЖКТ и мелену. К факторам способствующим развитию такого состояния относится многократная рвота как при булемии, алкоголизме, также грыжа пищевода, хронические воспалительные заболевания верхнего отдела пищеварительной трубки, сильный кашель, портальная гипертензия и пр.
При желудочно-пищеводном разрывно-геморрагическом синдроме может происходить как разрыв только выстиляющих покровных структур, так и более глубоко залегающих подслизитых и мышечных с полным разрывом пищевода и риском развития перитонита, медиастонита и пневмоторакса. При этом кровотечения в наиболее легкой форме патологии могут проходить самопроизвольно через несколько суток, терапия обычно включает применение холода и антацидов, в более тяжелых случаях может понадобиться эндоскопическое лечение или гастротомия.