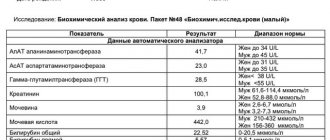
При обследовании здоровых людей в биохимический анализ включают только общий холестерин: если он в норме, значит отдельные фракции липидов тоже не превышают нормальных значений. При подозрении на нарушения биохимических процессов назначают расширенную липидограмму. В нее входят:
- триглицериды – крупномолекулярная липидная фракция;
- липопротеиды очень низкой плотности (соотношение холестерина и белка в связке – 4:1) – предшественники ЛПНП;
- липопротеиды низкой плотности (соотношение холестерина и белка – 1:1) – «плохой» холестерин с высокой атерогенностью, является основной причиной атеросклероза;
- липопротеиды высокой плотности (соотношение холестерина и белка – 1:4) – «хороший» холестерин с высокой антиатерогенностью, очищает стенки сосудов скоплений ЛПНП.
Различают:
- первичную липидограмму (назначают при повышенном показателе общего холестерина);
- повторную липидограмму (назначают через 1,5-2 месяца после первичной для уточнения причины заболевания, коррекции лечения и мониторинга состояния пациента).
Почему важно измерять уровень холестерина в крови
Холестерин является тем показателем, за уровнем которого важно следить не только в пожилом возрасте, но и в молодости. За последние несколько десятков лет количество пациентов, страдающих атеросклерозом, резко возросло. Опасность холестерина состоит в том, что он может откладываться на стенках сосуда в виде атеросклеротических бляшек. Когда бляшка закупоривает сосуд, может случиться инфаркт, инсульт, почечная недостаточность и другие недуги, ведущие к инвалидности и даже смерти.
Важно:
Часто атеросклеротические бляшки образуются в крупных сосудах в местах их изгиба. Таковыми являются сосуды вокруг сердца, а также ведущие к головному мозгу.
Не все знают, что холестерин бывает двух видов. В народе их называют «хороший» и «плохой». «Хороший» холестерин вырабатывает организм человека. Он необходим для нормальных обменных процессов и составляет примерно 80% от всего объема холестерина. «Плохой» холестерин можно получить только извне, то есть вместе с пищей.
Анализ не может разделить холестерин на хороший и плохой, он покажет общий его уровень в крови человека. Если он повышен, следует пройти другие обследования, которые покажут состояние сосудов пациента, наличие бляшек и других проблем. Именно поэтому важно регулярно сдавать анализ крови на холестерин.
Больше информации об этом и многих других важных аспектах здоровья, связанных с артериальным давлением, остеохондрозом, атеросклерозом, вы можете узнать, став членом Клуба Бывших Гипертоников
.
Присоединяйтесь к нашему сообществу, скачивайте гимнастику, которая помогла уже сотням тысяч человек победить скачки давления и гипертонию. Получайте самую актуальную и правильную информацию, задавайте свои вопросы доктору Шишонину и просто общайтесь.
Расшифровка результатов
Как мы уже выяснили, нельзя утверждать, что холестерин — абсолютное зло и чем ниже его уровень в крови, тем лучше. Более того, с медицинской точки зрения слишком низкий уровень холестерина несет даже больший риск для здоровья, чем слишком высокий. Показатели должны находиться в пределах нормы.
Какая норма содержания холестерина в крови?
Норма концентрации холестерина зависит от возраста и пола человека(см. табл.)[8].
| Возраст | Норма у мужчин, ммоль/л | Норма у женщин, ммоль/л |
| До 30 дней | 1,4–3,9 | 1,6–4,01 |
| 1–5 месяцев | 2,09–3,8 | 1,6–3,65 |
| 6–12 месяцев | 1,9–4,63 | 1,97–5,59 |
| 1–3 года | 2,2–4,71 | 2,79–4,99 |
| 4–6 лет | 2,84–5,61 | 2,74–4,99 |
| 7–9 лет | 2,8–5,46 | 2,6–5,43 |
| 10–12 лет | 2,7–5,77 | 2,72–5,64 |
| 13–15 лет | 2,35–5,28 | 2,79–5,3 |
| 16–17 лет | 2,12–4,97 | 2,38–6,05 |
| ≥ 18 лет | 2–5,18 | 2–5,18 |
| < 5,18 — нормальный уровень; 5,18–6,19 — умеренно повышенный; > 6,22 — высокий уровень | < 5,18 — нормальный уровень; 5,18–6,19 — умеренно повышенный; > 6,22 — высокий уровень |
Нормальное содержание триглицеридов для мужчин и женщин от 18 лет — 0,2–1,7 ммоль/л. А нормальный уровень ЛПВП для мужчин — > 1,45 ммоль/л. Норма ЛПВП для женщин — > 1,68 ммоль/л. Норма липопротеинов низкой плотности у мужчин —
Как бы там ни было, содержание этого общего холестерина свыше нормы означает необходимость более тщательного и углубленного анализа липидного профиля пациента.
Почему холестерин повышен?
Допустим, анализ показал, что уровень холестерина выше нормы. Это характерно для таких болезней, как:
- врожденная гиперлипидемия[9];
- патологии гепатобилиарной системы;
- рак поджелудочной железы;
- сахарный диабет;
- гипотиреоз;
- патологии почек.
Иногда высокий уровень холестерола является следствием нездорового образа жизни[10]: у людей, страдающих алкоголизмом и ожирением, а также у тех, кто слишком увлекается жирной едой, этот показатель приближается к верхней границе нормы и иногда даже пересекает ее.
И, наконец, при беременности также нередко отмечается незначительное повышение уровня холестерина.
Почему холестерин понижен?
Если анализы показали пониженный холестерин, это также может быть признаком некоторых заболеваний[11]:
- гиполипопротеинемия;
- гипертиреоз;
- рак печени и другие онкологические заболевания;
- цирроз печени, особенно на поздних стадиях;
- хроническая анемия;
- патологии костного мозга;
- хроническая легочная патология.
Понижение концентрации холестерина характерно также для острых инфекций, сепсиса и обширных ожогов. Погрешности в диете тоже могут снизить этот показатель[12]: у людей, чрезмерно увлекающихся голоданием и очень строгими диетами, а также у тех, кто употребляет слишком много жирных кислот (омега), часто наблюдается низкий уровень холестерола.
Неважно, что показал анализ крови, — ни в коем случае не следует пытаться поднять или понизить уровень холестерина своими силами, без консультации с врачом. В абсолютном большинстве случаев у высокого или низкого содержания этого соединения есть совершенно конкретные причины — заболевания, которые надо лечить.
Как подготовиться к комплексным анализам
Доктор Шишонин говорит о том, что такой анализ можно делать любому человеку без специальной подготовки. Однако это касается только тех случаев, когда предстоит анализ только на один показатель, то есть холестерин.
Если пациенту предстоит измерить также уровень сахара (глюкозы) в крови, стоит учесть некоторые ограничения. Перед данным анализом необходимо:
- не завтракать;
- не пить чай, кофе, газированные напитки, соки;
- с утра можно выпить только чистую воду.
Данные ограничения необходимы для того, чтобы не спровоцировать выброс сахара в кровь, иначе анализ получится недостоверным.
У холестерина нет прямой зависимости между его уровнем в крови и приемом пищи. Поэтому сдавать такой анализ можно в любое время суток, непосредственно после еды или перед приемом пищи – не имеет значения.
Биохимический скрининг: Холестерин, Глюкоза
Анализ на глюкозу
Глюкоза и метаболиты углеводного обмена играют важнейшую роль в обеспечении энергией тканей организма и в клеточном дыхании. Длительное повышение или понижение ее содержания приводит к серьезным последствиям, угрожающим здоровью и жизни человека. Поэтому врачи придают большое значение контролю уровня глюкозы в крови. На ее концентрацию в крови влияет сразу несколько гормонов — инсулин, глюкагон, соматотропин, тиреотропин, Т3 и Т4, кортизол и адреналин, а в производстве глюкозы задействовано целых 4 биохимических процесса — гликогенез, гликогенолиз, глюконеогенез и гликолиз. В диагностических целях важно знать референсные значения, а также отклонения в пределах и за пределами нормы, что зависит от времени приема пищи и наличия диабетических симптомов. Кроме глюкозы, существуют и другие маркеры сахара в крови: фруктозамин, гликированный гемоглобин, лактат и прочие. Но обо всем по порядку.
Глюкоза в крови человека
Как и любой другой углевод, сахар не может быть напрямую усвоен организмом и требует расщепления до глюкозы при помощи специальных ферментов, имеющих окончание «-аза» и носящих объединяющее название гликозил-гидролаз (гликозидаз), или сахараз. «Гидро-» в наименовании группы ферментов указывает на то, что распад сахарозы на глюкозу происходит только в водной среде. Различные сахаразы вырабатываются в поджелудочной железе и тонком кишечнике, где и усваиваются в кровь в виде глюкозы.
Итак, глюкоза (декстроза) образуется при распаде углеводных соединений на простые, или моносахара. Она всасывается тонким кишечником. Основным (но не единственным) ее источником являются продукты питания, богатые углеводами. Для человеческого организма крайне важно, чтобы количество «сахара» поддерживалось на постоянном нормальном уровне, так как он поставляет энергию для клеток. Особенно важно своевременно обеспечивать этим веществом скелетные мышцы, сердце и мозг, нуждающиеся в энергии более всего.
Если содержание сахара выходит за границы нормы, то:
- возникает энергетическое голодание клеток, вследствие чего их функциональные возможности значительно снижаются; если у человека наблюдается хроническая гипогликемия (сниженное содержание глюкозы), то могут возникать поражения головного мозга и нервных клеток;
- излишки вещества откладываются в белках тканей, вызывая их повреждения (при гипергликемии подвергаются разрушению ткани почек, глаз, сердца, сосудов и нервной системы).
Единица изменения глюкозы — миллимоли на литр (ммоль/л). Ее уровень зависит от рациона питания человека, его двигательной и интеллектуальной активности, способности поджелудочной железы производить инсулин, который оказывает сахаропонижающее воздействие, а также интенсивности выработки гормонов, нейтрализующих инсулин.
Существует еще один внутренний источник глюкозы — он задействуется, когда запасы гликогена исчерпаны, что обычно случается спустя сутки голодания или раньше — в результате тяжелых нервных и физических нагрузок. Этот процесс называется глюконеогенезом, который призван синтезировать глюкозу из:
молочной кислоты (лактата), образуемой в нагружаемых мышцах и эритроцитах;
глицерола, получаемого организмом после ферментации жировой ткани;
аминокислот — они образуются в результате распада мышечных тканей (белков).
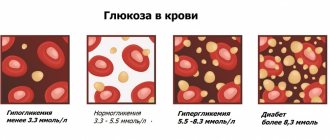
Анализ крови на глюкозу (сахар): норма показателей
Исследование уровня сахара проводится несколькими способами, для каждого из которых существуют соответствующие показания. Определение концентрации этого вещества позволяет диагностировать ряд серьезных заболеваний.
Сахар крови «натощак»
Этот анализ сдается после 8–14-часового голодания. Забор крови осуществляется из вены. Общая норма гликемии у взрослых составляет 4,1–5,9 ммоль/л, у детей от одного месяца до 14 лет — 3,3–5,6 ммоль/л, у младенцев до месяца — 2,8–4,4 ммоль/л. У пожилых лиц (от 60 лет) и женщин в период беременности показатели могут несколько повышаться и достигать 4,6–6,7 ммоль/л.
Подобное исследование проводится:
- при профилактических осмотрах;
- при ожирении или наличии патологий печени, надпочечников, щитовидной железы, гипофиза;
- при наличии симптомов гипергликемии: учащенном мочеиспускании, постоянном чувстве жажды, затуманивании зрения, утомляемости и подверженности инфекциям;
- при наличии признаков гипогликемии: усиленном аппетите, потливости, помутнениях сознания, слабости;
- с целью мониторинга состояния больного: при преддиабетическом состоянии и диабете;
- с целью исключения гестационного диабета: женщинам на 24–28 неделях беременности.
Обнаружение глюкозы натощак в объеме 7,0 ммоль/л и выше — серьезный повод для проведения дополнительных лабораторных тестов, в том числе на гормоны и ферменты.
Сахар крови «с нагрузкой» глюкозой
Если результаты стандартного анализа на сахар вызывают у специалистов сомнения, то проводят тест толерантности к глюкозе. Он также может выполняться с целью выявления диабета и различных нарушений углеводного обмена.
Проведение подобного исследования показано при наличии клинических признаков диабета, сочетающихся с нормальными показателями глюкозы в крови, при периодическом обнаружении сахара в моче, увеличении суточного количества мочи, наследственной склонности к диабету или наличии ретинопатии невыясненного происхождения. Такой анализ проводится женщинам, родившим детей с массой тела более четырех килограммов, а также их детям.
В ходе обследования у больного берется кровь натощак, а затем он принимает 75 грамм глюкозы, растворенной в чае. Для детей дозировка рассчитывается по формуле 1,75 грамм/кг. Повторный анализ проводится спустя 1–2 часа после употребления препарата, при этом содержание сахара в крови не должно превышать отметку в 7,8 ммоль/л. Если уровень глюкозы в плазме через 2 часа после введения в пероральном глюкозотолерантном тесте составляет 11,1 ммоль/л и выше — это прямое указание на сахарный диабет. Если концентрация глюкозы ниже 11,1 ммоль/л, но выше 7,8 ммоль/л — мы имеем дело с нарушенной толерантностью к глюкозе.
Гликированный гемоглобин
Соединение гемоглобина эритроцитов с глюкозой. Измерение концентрации гликированного гемоглобина позволяет определить содержание сахара в крови за 2–3 последних месяца. Для проведения анализа у больного берется биоматериал после двух- или трехчасового голодания. К преимуществам этого анализа можно отнести то, что на его результаты не влияет наличие стресса или инфекций у пациента, а также прием лекарств.
Проведение исследования показано:
- для диагностики преддиабетического состояния и диабета;
- для исследования динамики состояния диабетических больных;
- для оценки эффективности назначенного лечения;
Показатель гликированного гемоглобина измеряется в процентах от общего количества гемоглобина. Нормой считается уровень менее 6%. Значение 6,5% и выше является критерием диагностики сахарного диабета.
Фруктозамин
Представляет собой соединение глюкозы с белками плазмы, позволяющее определить среднее содержание сахара за последние 2–3 недели. Для проведения анализа у пациента берется венозная кровь после 8-часового голодания. Нормальная концентрация фруктозамина — менее 319 мкмоль/л.
Для ретроспективной оценки состояния больного чаще всего определяется содержание гликированного гемоглобина (анализ показывает концентрацию глюкозы за 3 месяца), а измерение концентрации фруктозамина назначается, когда нужно оценить состояние пациента за последние несколько недель, в частности:
- при резком изменении плана лечения диабета;
- при беременности у женщин, страдающих диабетом;
- у пациентов с анемией (в их случае исследование на гликированный гемоглобин не дает точных результатов).
Если фиксируется значение выше 370 мкмоль/л — это говорит о декомпенсации углеводного обмена, почечной недостаточности, гипотиреозе или повышении иммуноглобулина класса А (IgA). Если фруктозамин ниже 286 мкмоль/л — это повод заподозрить гипопротеинемию (гипоальбуминемию) при нефротическом синдроме, диабетическую нефропатию, гипертиреоз или обильный прием аскорбиновой кислоты.
С-пептид
Это составная часть секрета поджелудочной железы, которая позволяет оценить выработку инсулина. Измерение количества данного вещества дает возможность провести диагностику диабета и оценить эффективность его лечения. С-пептид и инсулин вырабатываются в равном соотношении, но концентрация С-пептида является постоянной и не зависит от уровня глюкозы в крови человека. Соответственно определение его количества позволяет с высокой точностью оценить выработку инсулина. Нормальные показатели С-пептида натощак варьируются в широких пределах — 260–1730 пмоль/л.
Повышение наблюдается после приема пищи, гормональных препаратов, глюкокортикостероидов, контрацептивов и некоторых других. Если этот фактор исключен, возможны гипертрофия бета-клеток, инсулинома, наличие антител к инсулину, инсулиннезависимый сахарный диабет, соматотропинома (опухоль гипофиза), апудома (опухоль, бесконтрольно продуцирующая инсулин в кровь), почечная недостаточность. Низкий уровень С-пептида говорит об инсулинозависимом сахарном диабете, проведении инсулинотерапии, алкогольной гипогликемии, стрессовом состоянии, о наличии антител к инсулиновым рецепторам (при инсулинорезистентном сахарном диабете II типа).
Почему уровень глюкозы в крови может быть повышен или понижен?
Итак, повышенная глюкоза в крови отмечается при наличии заболеваний эндокринной системы, поджелудочной железы, почек и печени, при инфаркте и инсульте, сахарном диабете. Почти те же причины, только с противоположным знаком, приводят к понижению глюкозы в крови. Сахар понижен при патологиях поджелудочной железы, некоторых эндокринных заболеваниях, передозировке инсулина, тяжелых болезнях печени, злокачественных опухолях, ферментопатии, вегетативных расстройствах, алкогольных и химических отравлениях, приеме стероидов и амфетаминов, лихорадке и сильной физической нагрузке. Гипогликемия может наблюдаться при продолжительном голодании, а также у недоношенных детей и у младенцев, родившихся от матерей с диабетом.
Как вернуть уровень сахара в нормативные границы?
При незначительных отклонениях от нормы глюкозы в крови рекомендуется откорректировать режим питания. Больным с гипергликемией необходимо ограничить поступление углеводов с пищей. В группу «запрещенных» входят сахаросодержащие продукты, белый хлеб, макароны, картофель, вино и напитки с газом. Одновременно с этим следует увеличить потребление продуктов, понижающих уровень сахара (капуста, помидоры, лук, огурцы, баклажаны, тыква, шпинат, сельдерей, фасоль и др.)
Пациентам с диабетом рекомендуется придерживаться диеты № 9. Разрешено употребление сахорозаменителей, в частности, сукразита, аспартама и сахарина. При этом такие препараты могут вызывать чувство голода, а в некоторых случаях — расстройства желудка и кишечника. Допустимую дозировку данных средств должен определять врач.
При гипогликемии следует увеличить потребление протеинов, которые содержатся в большом количестве в орехах, бобах, молочных продуктах и мясе постных сортов. Профилактика гипо- и гипергликемии заключается в соблюдении режима питания и адекватных физических нагрузках.
Если повышение сахара объясняется заболеваниями органов, участвующих в обороте глюкозы, то подобный диабет считается вторичным. В этом случае его нужно лечить одновременно с основным заболеванием (циррозом печени, гепатитом, опухолью печени, гипофиза, поджелудочной железы).
При невысоком уровне гипергликемии врачом могут быть назначены лекарственные препараты: сульфанилмочевины («Глибенкламид, «Гликлазид») и бигуаниды («Глиформин», «Метфогамма», «Глюкофаж», «Сиофор»), которые плавно снижают уровень сахара, но при этом не усиливают выработку инсулина. При подтвержденной инсулиновой недостаточности пациентам назначаются инсулины, которые вводятся подкожно. Их дозировка рассчитывается эндокринологом персонально для каждого пациента.
Где можно сдать кровь на анализ уровня глюкозы?
В настоящее время анализ можно выполнить в домашних условиях и в лаборатории. Домашний тест проводится при помощи глюкометра и тест-полосок. Этот метод считается наиболее удобным для больных, страдающих диабетом. Результаты подобных тестов менее точны, а метод исследования — намного менее чувствителен, чем у лабораторных анализов. Кроме того, многие больные сталкиваются с трудностями при поиске подходящих тест-полосок (для каждой модели глюкометра требуются специальные полоски).
Пройти лабораторные исследования можно в государственных и частных лабораториях. Вторые гарантируют точные результаты, обеспечивают высокое качество обслуживания и оперативность проведения анализа.
В нашем медиколабораторном центре “СуперЛаб” вы можете сдать анализ на глюкозу в Махачкале.
Самоконтроль и частота измерения уровня холестерина
Контроль уровня холестерина в крови очень важен для здоровья человека, поэтому врачи рекомендуют сдавать общий и биохимический анализ крови хотя бы 1-2 раза в год. Такая частота исследований необходима любому пациенту, но людям пожилого возраста рекомендуется ежемесячный контроль уровня холестерина, чтобы избежать сопутствующих заболеваний, а также вовремя распознать проблему и начать ее лечение. Кроме того, ежемесячное измерение уровня важнейших показателей поможет контролировать течение заболевания, если оно уже прогрессирует, и следить за ходом лечения.
Совет:
Людям пожилого возраста стоит измерять уровень холестерина каждый месяц.
На сегодняшний день одним из методов эффективного контроля собственного здоровья является применение специальных приборов в домашних условиях, которые могут измерить сразу несколько показателей: уровень глюкозы в крови, количество холестерина и других веществ. С помощью такого прибора можно легко следить за холестерином в домашних условиях, а потом предоставлять результаты врачу на приеме.
В данных приборах используются тест-полоски, которые реагируют на некоторые соединения. Для каждого показателя предназначена своя полоска. Затем на экране высвечивается уровень содержания каждого вещества, и можно сразу же понять, в норме ли показатель на данный момент.
Откуда берут кровь на холестерин: из вены или из пальца
Объектом исследования является венозная кровь, ведь именно она содержит отработанные липопротеиды, выброшенные клетками после их использования в собственных целях. Капиллярная по составу приближается к артериальной: очищенной и оксигенированной. Требуется кровь из вены, а не из мягких тканей пальца еще и потому, что для определения уровня холестерина необходим больший объем биологического материала, чем, например, для общего анализа.
Теоретически нужный объем можно выжать и из пальца, но на это или уйдет масса времени, или кровь разбавится выдавливаемой межтканевой жидкостью. А так как единица измерения холестерина – ммоль/л, то эта жидкость исказит результат, и показатели будут ниже истинных.
Как подготовиться к анализу
Существует единственное ограничение, которое можно расценивать как подготовку к анализу крови на холестерин. Накануне сдачи анализа и непосредственно перед ним нельзя активно заниматься спортом, тяжелыми физическими нагрузками. От этого уровень холестерина в крови может резко упасть или подняться.
Это сложная биохимическая зависимость, исследованием которой занимаются специалисты, а пациентам стоит лишь знать, что перед сдачей такого анализа не стоит посещать тренажерный зал. Ограничение не относится к повседневной жизни и таким занятиям, как, например, ходьба. Придерживайтесь данной рекомендации, и вы получите достоверные результаты анализа крови на холестерин.
В каких случаях назначают анализ
Плановая липидограмма обязательна при наличии в анамнезе хотя бы одного из пунктов:
- заболевания сердечно-сосудистой системы;
- ожирение;
- эндокринные патологии (особенно диабет и гипотиреоз);
- длительный стаж курильщика;
- беременность;
- возраст старше 45 лет;
- повреждение печени, всасывающей функции кишечника, поджелудочной железы, почек (нефротический синдром);
- лечение статинами.
Показания к проведению срочной липидограммы:
- боль в области сердца;
- резкая отечность непонятной этиологии;
- слабое мочеотделение;
- перемежающаяся хромота;
- выраженная гипертензия.
Направление на анализ могут выписать терапевт или узкий специалист смежного профиля (гастроэнтеролог, кардиолог, эндокринолог, гинеколог).
Продукты для снижения холестерина
Пища, которую мы потребляем, со временем может повлиять на уровень холестерина.
Некоторые продукты помогают снизить уровень холестерина. Например, растворимая клетчатка может связываться с холестерином в пищеварительной системе и выводить его из тела. Кроме того, полиненасыщенные жиры могут помочь снизить уровень ЛПНП.
Согласно Harvard Health, мы должны стремиться включать в свой рацион следующее:
- ячмень
- овес
- окра
- баклажан
- орехи, такие как миндаль, арахис и грецкие орехи
- фасоль, фасоль гарбанзо и черноглазый горох
- чечевица
- фрукты, такие как яблоки, цитрусовые и клубника
- соя
Тест на холестерин: что ещё следует сделать для подготовки
Прежде чем сдать анализ на холестерин, следует проинформировать врача о семейном анамнезе здоровья сердца и любых симптомах или медицинских состояниях, с которыми вы сейчас сталкиваетесь.
Также важно сообщить врачу о любых лекарствах, витаминах, лечебных травах или добавках, которые вы принимаете.
Если вы принимаете какие-либо лекарства, которые могут повлиять на уровень холестерина, врач может попросить прекратить их прием на некоторое время до обследования.
Вам следует прекратить прием лекарств только в том случае, если об этом попросит врач и только находясь под его наблюдением.
Вывод
В некоторых случаях пациенту может потребоваться голодание в ночь перед тестом на холестерин. Тем не менее, это не всегда так. Пациент должен поговорить с лечащим врачом о том, следует ли ему голодать перед обследованием.
Если голодание не требуется, можно спокойно есть и пить перед обследованием.
CDC рекомендует большинству взрослых проверять уровень холестерина каждые 4–6 лет. Больным сердечными заболеваниями или диабетом следует чаще проверять уровень холестерина.