Сердечно-сосудистые заболевания и их лечение в России
Российская Федерация с населением 146,6 миллиона человек является самой большой страной в мире. Смертность от сердечно-сосудистых заболеваний (ССЗ) в стране крайне высока, а данная группа патологий являются основной причиной смерти, составляя ≈ 1 миллион (46 %) от общего количества всех смертей в год.
В конце 20 века – начале 2000-х годов Россия столкнулась с глубоким социально-экономическим кризисом, сопровождающимся резким ростом смертности от сердечно-сосудистой патологии. Однако с 2003 по 2021 год наблюдалось неуклонное снижение числа смертей по причине ССЗ (≈ 3 % ежегодно), при этом за весь этот период смертность от ССЗ снизилась на 51 % (см. рисунок); в частности, смертность от ишемической болезни сердца снизилась на 45,8 %, а от цереброваскулярных заболеваний — на 60,1 % [1].
Рисунок 1 | Тенденция смертности, стандартизированная по возрасту, а также численность смертей по причине сердечно-сосудистой патологии в России
Верхний график: тенденции стандартизированных по возрасту показателей сердечно-сосудистой смертности мужчин и женщин в России за период с 1995 по 2021 гг. Нижний график: абсолютное количество смертей по причине сердечно-сосудистой патологии в России за период с 2014 по 2021 гг. По данным Росстата (Федеральная служба государственной статистики).
Россия характеризуется крайне разнородным населением по социальному статусу, особенностям развития патологий, диетическим привычкам, а также неравномерным распределением медицинских учреждений на больших территориях с малонаселенностью. Конституция страны гарантирует всеобщее медицинское обслуживание. Медицинская помощь при сердечно-сосудистой патологии оказывается на трех уровнях: первичном, специализированном амбулаторном и специализированном стационарном. Финансовая модель здравоохранения является смешанной: 60 % расходов покрывается за счет государственного медицинского страхования, а 40 % — за счет федерального и регионального бюджетов. Пациенты, получившие лечение по причине острых сердечно- сосудистых патологий, имеют право на бесплатное обеспечение лекарствами в течение 12 месяцев.
Основными аспектами улучшения контроля над факторами риска сердечно-сосудистых заболеваний с 2008 года являются пропаганда здорового образа жизни и профилактика неинфекционных заболеваний. Россия присоединилась к Рамочной конвенции Всемирной организации здравоохранения по борьбе с табаком. После этого, согласно обширному законодательству о курении, принятому в 2013 году, были наложены серьезные ограничения, такие как полный запрет на рекламу сигарет, повышение налогов на табак на 21 %, а также запрет на курение в общественных местах. В апреле 2021 года была введена минимальная цена в 108 ₽ (≈ 1,5 доллара США) за пачку сигарет, а средняя цена пачки в настоящее время составляет 150 ₽ (≈ 2,1 доллара США). Это привело к значительному сокращению курения на уровне населения. В 2021 году это законодательство также распространилось и на электронные сигареты. Подобные ограничения привели к значительному снижению в России потребления алкоголя и смертности, связанной с его употреблением. В период с 2003 по 2016 годы общее потребление алкоголя снизилось на 43 % (с 20,4 до 11,7 л на душу населения), в частности, крепких спиртных напитков на 67 % (с 14,7 до 4,8 л на душу населения) и незарегистрированного алкоголя (т. е. кустарного производства) на 48 % (с 6,9 до 3,6 л на душу населения). В 2021 году введено ограничение на содержание трансжиров < 2 % в масложировой продукции.
В 2013 году был начат общенациональный скрининг на основные неинфекционные заболевания. В эту программу включены: анкетирование на предмет наличия факторов риска, измерение артериального давления и частоты сердечных сокращений, определение общего холестерина и глюкозы, ЭКГ и оценка по шкале SCORE (от англ. Systematic Coronary Risk Evaluation — для оценки риска смерти от сердечно-сосудистых заболеваний в ближайшие 10 лет) для всех взрослых лиц. В группах высокого риска на втором этапе проводятся диагностические исследования и наблюдение кардиологами по причине выявленных ССЗ (15 750 сертифицированных специалистов в России или 10,8 на 100 000 населения), ≈ 90 % из которых составляют женщины.
Следует отметить, что женщины составляют < 15 % всех практикующих кардиологов в западных странах [2]. Такой значительный гендерный разрыв с преобладанием женщин в медицинских профессиях наблюдается в России и во многих странах бывшего СССР, не только в кардиологии: женщинами являются > 90 % эндокринологов, > 92 % педиатров, ревматологов и гастроэнтерологов, > 95 % неонатологов и клинических иммунологов. До недавних изменений, внесенных в профессиональный стандарт специальности «кардиология» и позволяющих кардиологам пройти дополнительное обучение и сертификацию в области методов сердечно-сосудистой визуализации, сосудистых (коронарных и системных) вмешательств, а также электрофизиологии, кардиология была в основном неинвазивным разделом внутренней медицины, занимающимся ССЗ. В настоящее время ситуация меняется, поскольку все больше выпускников мужского пола выбирают кардиологию в качестве своей основной специальности; тем не менее, чтобы сгладить вышеуказанный разрыв, потребуется время.
Государственные расходы на здравоохранение составляют 3,5 % валового внутреннего продукта в России, из которых 5 % приходится на ССЗ. Особое внимание уделяется неотложной кардиологической (и кардиохирургической) помощи, что приводит к заметному улучшению доступа населения к проведению неотложных вмешательств, фармакоинвазивных методов лечения и тромболизису на догоспитальном этапе при остром коронарном синдроме и неотложных состояниях кровообращения в головном мозге. Частота первичного чрескожного коронарного вмешательства возросла с 8,7 % (2005 г.) до 71,3 % (2013 г.), а среднее время в пути до ближайшего центра чрескожного коронарного вмешательства снизилось с 73 минут (2010 г.) до 48 минут (2015 г.) [3]. В 2021 году было зафиксировано 161 300 случаев острого инфаркта миокарда, а общая смертность по этой патологии достигла 36,8 на 100 000, средняя госпитальная летальность — 11,2 % (6,4 % в Москве).
Несмотря на беспрецедентные достижения в профилактике и лечении ССЗ, Россия по-прежнему сталкивается с серьезными проблемами. Увеличение ожидаемой продолжительности жизни с 64,8 лет (2002 г.) до 73,4 лет (2019 г.), сопровождающееся снижением уровня рождаемости (10,1 на 1000 в 2021 г.), привело к старению населения с последующим увеличением бремени заболеваний и расходов на здравоохранение. В число нерешенных проблем входят широкое распространение неправильного образа жизни, недостаточный контроль факторов риска и отсутствие первичной профилактики. Высокая распространенность ожирения и артериальной гипертензии, а также рост заболеваемости сахарным диабетом сопровождаются относительно плохим самостоятельным контролем артериального давления (только 49,7 % пациентов, получающих лечение, достигают целевых значений) и высокой долей неконтролируемой артериальной гипертензии и гипергликемии (распространенность сахарного диабета составляет 5,4 %, не диагностирован у 54 %, лечение не получают как минимум 2,9 %) [4].
Россия является членом Всемирной организации здравоохранения и других международных структур и ведет активное сотрудничество с ними в целях снижения риска ССЗ и бремени заболеваний. Российское кардиологическое общество является активным членом Европейского общества кардиологов и Всемирной кардиологической федерации. Рекомендации Европейского общества кардиологов одобрены Российским кардиологическим обществом и опубликованы в ведущем российском кардиологическом журнале. Российское кардиологическое общество работает в тесном сотрудничестве с Министерством здравоохранения над национальными рекомендациями.
Система медицинского образования в России регулируется Министерством здравоохранения и Министерством образования и науки. Выпускники медицинских университетов могут поступить на двухлетние стипендиальные программы (программы ординатуры) по кардиологии (100 государственных мест в 2021 году) и детской кардиологии (65 государственных мест в 2021 году) в аккредитованных больницах. Также доступны программы контрактного обучения на платной основе. Комплексный аккредитационный экзамен по специальности проводится Министерством здравоохранения. Несмотря на то, что большое количество кардиологов присоединяется к медицинскому сообществу каждый год, сохраняется большой спрос на специалистов-кардиологов, особенно в учреждениях первичной медико-санитарной помощи и отдаленных регионах страны.
В новом профессиональном стандарте специальности «кардиология», разработанном в 2021 году, внедрены лучшие методики обучения и образования, а также предусмотрена новая учебная программа для молодых врачей и исследователей, выходящих на арену борьбы с ССЗ. Национальные и международные периодические издания остаются самым важным источником информации; их неуклонно заменяют электронные источники информации, такие как PubMed, подкасты и интерактивные издания в социальных сетях. Тесная интеграция крупных университетов и Российской академии наук позволяет проводить прорывные биомедицинские исследования и облегчает воплощение их результатов в клинических условиях [5].
В заключение следует отметить, что, несмотря на значительные улучшения в сфере кардиологической помощи в России в последние годы, для достижения устойчивого снижения смертности от ССЗ и улучшения состояния здоровья сердечно-сосудистой системы у всех людей необходимы скорее революционные инновации, чем поступательная эволюция. Большие малонаселенные территории создают трудности с обеспечением надлежащего доступа к специализированной кардиологической помощи, особенно при острых ССЗ. Частично это решается с помощью телемедицины и удаленной курации пациентов, и в 2018 году в России был принят федеральный закон, регулирующий использование этих технологий в здравоохранении. В основе глобальной трансформации системы оказания кардиологической помощи должны лежать внедрение информационных технологий, мобильных устройств и приложений в систему здравоохранения, а также аналитика больших объемов данных.
Хорошая новость
На Кубани смертность от болезней системы кровообращения снижается. По статистике, которой располагает НИИ-ККБ№ 1 — координатор реализации на всей территории края федерального проекта «Борьба с сердечно-сосудистыми заболеваниями» — за год в регионе из ста тысяч умирает 492 человека, что на 3% ниже установленного нацпроектом целевого показателя. Снизилась больничная летальность от инфаркта миокарда, хорошие результаты в части сокращения смертей от острых нарушений мозгового кровообращения.
Кому нужна диагностика
Всем и всегда — то есть регулярно.
Сегодня в арсенале у кардиологов есть эффективные способы клинико-инструментальной и лабораторной диагностики, позволяющие выявлять факторы риска и своевременно на них воздействовать. «Обязательно надо 1 раз в год исследовать глюкозу, креатинин, липидный спектр, трансаминазы, мочевую кислоту крови, выполнять ЭКГ (а тем, кто занимается фитнесом и кардиотренировками – ЭКГ с нагрузкой, суточное мониторирование сердечного ритма), эпизодически измерять артериальное давление утром после пробуждения,— советует специалист «Сити-клиник», врач-кардиолог высшей категории, кандидат медицинских наук Елена Леонидовна Шухардина.
«Обязательным минимумом является ежегодная сдача анализов крови, включая уровень холестерина и глюкозы, контроль давления, а также ЭКГ,— говорит врач-кардиолог Клиники высоких технологий WMT Елизавета Андреевна Немцова.— По результатам врачи могут назначить более расширенные обследования: ЭКГ с физической нагрузкой, 24-часовой мониторинг ЭКГ и/или артериального давления, чреспищеводную стимуляцию сердца, ультразвуковые исследования сосудов шеи или конечностей (с целью поиска атеросклеротических бляшек), сердца (для оценки работы клапанов и функции сердца) или направить в сердечно-сосудистый центр для выполнения таких диагностик, как компьютерная томография коронарных (сердечных) сосудов или коронарная ангиография».
Что зависит от нас
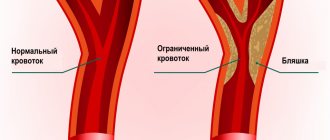
Факторы риска развития ССЗ делятся на три группы: неустранимые, устранимые и социальные. Повлиять на первые мы не можем: это пол (мужчины больше подвержены сердечно-сосудистым заболеваниям, чем женщины), возраст (старше 55 лет у мужчин, старше 65 лет у женщин), ранняя менопауза у женщин (до 40—45 лет), семейная предрасположенность. Что до вторых, то их можно устранить. «Повышение уровня артериального давления, холестерина, гомоцистеина, нарушение углеводного обмена, избыточный вес, малоподвижный образ жизни, стресс, курение и употребление алкоголя способствуют развитию атеросклероза, эндотелиальной дисфункции и, как следствие, ишемии миокарда — эти факторы относятся к тем, на которые мы можем успешно повлиять,— объясняет врач-кардиолог клиники «Будь здоров», кандидат медицинских наук Мария Валерьевна Аристова. Что касается социальных факторов риска, то они теоретически победимы, но лишь коллективными усилиями: это урбанизация, индустриализация и экономическая отсталость населения.
Когда пора идти к врачу
Есть признаки, которые требуют незамедлительной консультации кардиолога. Это сжимающие боли за грудиной, длительный период восстановления после привычных упражнений, аритмия, высокое давление, одышка, приступы резкой слабости.
«Кроме того, стоит обсудить с кардиологом спектр индивидуальных модифицируемых факторов,— говорит кардиолог «Сити-клиник» Елена Леонидовна Шухардина.— Например, надо ли вам постоянно принимать таблетки при повышенном артериальном давлении? Можно ли изменить физическую активность, снизить вес? Действительно ли конкретно вам надо пить много воды или аспирин? Стоит ли следовать примеру знакомых, которые принимают препарат от холестерина, привезенный из зарубежной поездки, или можно вообще обойтись без таблеток? На все подобные вопросы можно получить ответ, пройдя обследование у кардиолога».
Целесообразность раннего обращения к врачу говорит сама за себя: при первичной профилактике риск фатальных осложнений снижается на 75—85%.
Что делать
Профилактика ССЗ бывает первичной и вторичной. Вторичная, называемая медикаментозной, проводится дифференцированно с группами пациентов с подтвержденными сердечно-сосудистыми заболеваниями. Ее основная цель — предупредить рецидивы заболеваний и развитие осложнений у лиц с реализованными факторами риска, снизить заболеваемость и смертность от этих болезней, улучшить качество жизни пациентов.
Первичная профилактика — это именно то, что нужно тем, кто еще здоров. Она направлена на лиц из группы риска, у которых клинические проявления болезни пока не наблюдаются, и заключается в соблюдении режима труда и отдыха, увеличения физической активности, отказа от алкоголя и курения, сбалансированного рациона питания.
Слаженная работа
Успеху кардиологов в Краснодарском крае способствует слаженное взаимодействие со скорой помощью: если пациент с инфарктом находится в отдаленном районе, ему еще на этапе доставки в сердечно-сосудистый центр проводится тромболизис, чтобы по прибытии в центр сразу сделать ангиографию.
«Вторая часть сосудистой программы — это диспансеризация и выявление пациентов на раннем этапе, когда они еще не дошли до инфаркта,— продолжает главный кардиолог краевой клинической больницы имени Очаповского.— Это тоже огромная работа: создание кабинетов и отделений первичной профилактики в поликлиниках муниципальных образований края. Тут очень помогает центр медицинской профилактики со своей сетью, созданной в районах».
Что и как лечат
В Краснодарском крае сегодня применяются практически все передовые программы и процедуры, включая хирургическое лечение, вплоть до трансплантации сердца.
«В регионе проводится хирургическая коррекция большинства врожденных и приобретенных пороков сердца взрослым и детям, протезирование клапанов сердца, в том числе малоинвазивными щадящими процедурами, при этом у детей пороки выявляются еще на этапе внутриутробного скриннинга,— рассказывает врач-кардиолог клиники «Здрава» Елена Демьяновна Александрова.— В крае выполняются хирургические вмешательства на сосудах сердца открытым (аорто-коронарное шунтирование) и внутрисосудистым (коронарная ангиопластика) доступами, включая комбинированные вмешательства. Проводятся операции по радикальному лечению нарушений сердечного ритма».
Пагубно
Один из самых распространенных триггеров сердечных приступов — стресс. Для преодоления стрессовой ситуации организм напрягает все системы и прежде всего сердечно-сосудистую. «Любые стрессовые ситуации, приводящие к подъему артериального давления, к учащению пульса, сосудистому спазму, могут спровоцировать сердечный приступ, если человек имеет ишемическую болезнь сердца,— отмечает заведующая кардиологическим отделением БСМП (больницы скорой медицинской помощи) Краснодара, главный внештатный кардиолог министерства здравоохранения Краснодарского края Наталья Спиропулос.— Как с этим жить и как преодолеть пагубные последствия стресса? Учимся чередовать расслабление и напряжение. Спим достаточное количество времени — для взрослого это от семи до девяти часов каждый день. Нагружаем свое тело и мозг. Стараемся мыслить позитивно и в любой ситуации видеть больше хорошего».
У лиц с сидячим образом жизни и нагрузкой менее 150 минут в неделю повышен риск смерти от ССЗ. У тех, кто достигает рекомендованного высокого диапазона физической активности не менее 300 минут в неделю, этот риск практически устраняется
Специалисты Центра восстановления здоровья «КБЛ» рекомендуют для снижения отрицательного воздействия на организм негативных эмоций использовать бальнеопроцедуры. «Они не вызывают побочных эффектов и не только успокаивают нервную систему, но и запускают природные механизмы самовосстановления,— говорит главврач Центра восстановления здоровья «КБЛ» Светлана Николаевна Анисимова.— Например, наши уникальные йодобромные ванны обладают выраженными успокаивающими свойствами, поскольку тормозят процессы возбуждения и оказывают седативное действие».
Опасно
Фактором риска развития ССЗ может быть такое расстройство дыхания, как СОАС — синдром обструктивного апноэ сна. Первый признак такого состояния — храп. СОАС может стать одной из главных причин развития инфаркта, инсульта, артериальной гипертензии. «Для выявления этого состояния используется ряд диагностических процедур,— объясняет врач-сомнолог ТС Клиники, функциональный диагност высшей категории Василий Евгеньевич Мязин.— Это анкетирование, респираторное мониторирование, слип-эндоскопия. Обследование позволяет определить причину храпа и уровень выраженности спадения верхних дыхательных путей во время медикаментозного сна. После обследования я объясняю пациенту все нюансы его состояния и определяю дальнейшую тактику его лечения. Если состояние неосложненное, а также при небольшом ухудшении ночного дыхания обычно достаточно нескольких простых мер».
Центр диагностики и лечения нарушения сна в Краснодаре всего один, он действует на базе ТС Клиники.
Контролировать состояние сердечно-сосудистой системы мужчинам нужно с 30 лет
Фото: Александр Чиженок, Коммерсантъ
Контролировать состояние сердечно-сосудистой системы мужчинам нужно с 30 лет
Фото: Александр Чиженок, Коммерсантъ