Гипонатриемия – наиболее частое электролитное нарушение, встречающееся в клинической практике. Натрий – это жизненно важный макроэлемент, выполняющий множество функций в организме человека (обеспечение потенциала покоя и действия, поддержание осмотического давления плазмы, кислотно-щелочного равновесия). Снижение концентрации Na в первую очередь неблагоприятно сказывается на функционировании нейронов. Основная масса случаев этого состояния приходится на пациентов реанимационных отделений (около 15-20%). Более точные статистические данные о частоте развития гипонатриемии отсутствуют.
Причины гипонатриемии
Иногда гипонатриемия развивается по условно физиологическим причинам. Например, содержание натрия в крови снижается у людей, находящихся на бессолевой диете. Гипонатриемия может возникнуть при длительном повышенном потоотделении (такое часто наблюдается у профессиональных спортсменов, у людей, работающих на открытом воздухе в жарких странах). Патологические причины состояния следующие:
- Избыточные потери натрия
. Повышенное выведение натрия из организма встречается при хронической диарее, обильной рвоте. Характерной причиной гипонатриемии считаются так называемые сольтеряющие нефропатии, т.е. заболевания почек, при которых нарушается реабсорбция Na в канальцах нефрона (тубулоинтерстициальный нефрит, поликистоз почек, врожденные канальцевые дисфункции). - Задержка жидкости в организме
. Частой причиной гипонатриемии выступают патологии, характеризующиеся нарушением выведения жидкости из организма (острая либо хроническая почечная недостаточность, ХСН, цирроз печени с асцитом. Электролитный дисбаланс может возникать при синдроме неадекватной секреции антидиуретического гормона (СНСАДГ), который развивается на фоне различных заболеваний (эндокринных, легочных, онкологических). - Патологическая гемодилюция (разведение)
. Увеличение содержания воды в сосудистом русле также может служить причиной гипонатриемии. Это происходит при избыточном питье обычной воды (неминеральной) при сахарном или несахарном диабете, психогенной полидипсии. Парентеральное введение большого количества низко- или бессолевых растворов в качестве дезинтоксикационной терапии является причиной ятрогенной гипонатриемии. - Эндокринные расстройства
. Дефицит минералокортикоидных гормонов, который наблюдается при первичной и вторичной надпочечниковой недостаточности, сольтеряющей форме врожденной дисфункции коры надпочечников нарушает всасывание ионов натрия в почечных канальцах. Причиной гипонатриемии может стать гипотиреоз, тяжелая гипергликемия при декомпенсированном сахарном диабете. - Прием лекарственных препаратов
. Использование диуретиков (особенно тиазидных и осмотических), таких как гидрохлортиазид, маннитол, для купирования экстренных состояний у пациентов реанимационного отделения нередко становится причиной падения концентрации натрия. Состояние может развиться на фоне приема таких медикаментов, как сахароснижающие, психотропные средства. - Другие причины
. Гипонатриемия встречается при панкреатите, перитоните, массивных ожогах. Это состояние наблюдается при некоторых хирургических операциях, особенно трансуретральной резекции предстательной железы (ТУР-синдром).
Регуляция водного баланса в норме
В организме секрецию вазопрессина (АДГ) активируют:
- повышение осмотического давления крови и содержания натрия в крови, к которым чувствительны специальные рецепторы сердца и сосудов (осмо-, натрио-, волюмо- и механорецепторы) и сами гипоталамические нейроны (центральные осморецепторы). В зрелом и пожилом возрасте количество осморецепторов снижается, и возрастает вероятность хронического обезвоживания;
- активация ядер гипоталамуса при любом стрессе (боль, эмоциональное напряжение, физическая нагрузка, повышение температуры тела);
- никотин, ангиотензин II, интерлейкин 6, морфин, ацетилхолин и некоторые другие вещества (этанол и глюкокортикоиды — подавляют секрецию АДГ);
- раздражение J-рецепторов легких (залегают в альвеолярных стенках около капилляров), этим объясняется возможное появление синдрома Пархона при любых заболеваниях легких.
В крови АДГ не связывается белками плазмы, он ассоциирован с тромбоцитами, которые выполняют таким образом транспортную функцию.
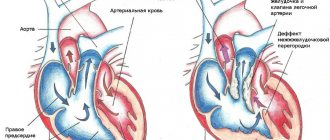
В тканях-мишенях есть два типа мембранных рецепторов к АДГ — V1 и V2. Стимуляция V1‑рецепторов, локализованных на мембране эндотелиальных и гладкомышечных клеток кровеносных сосудов, вызывает сужение сосудов. Стимуляция V2‑рецепторов клеток дистальных отделов почечных канальцев повышает реабсорбцию воды и концентрирование мочи. АДГ является единственным гормоном, способным стимулировать канальцевую реабсорбцию воды и при этом не задерживать натрий в организме. АДГ также стимулирует всасывание воды и в железах внешней секреции, и в желчном пузыре.
Патогенез
Натрий является одним из наиболее важных катионов, обеспечивающих нормальное функционирование многих клеток, особенно нервных и мышечных. При снижении его содержания уменьшается возбудимость нейронов и миоцитов как следствие изменения их мембранного потенциала. За счет этого тормозится образование и проведение волны возбуждения в нервной системе, снижается тонус скелетных мышц, сосудов и миокарда, что обусловливает клинические симптомы.
Гипонатриемия приводит к гипоосмолярности плазмы, вода по градиенту концентрации устремляется из межклеточного пространства в клетки. В результате возникает отек и набухание клеток, что нарушает их нормальное функционирование. Объем циркулирующей крови (волемия) может быть разным. Это определяется причиной, вызвавшей гипонатриемию. При гиповолемии уменьшается ОЦК, компенсаторно увеличивается секреция АДГ, что еще больше усугубляет патологию.
Прогноз
Прогноз в целом благоприятный, но зависит от характера основного заболевания и причины, вызвавшей неадекватную секрецию АДГ. Тяжелые формы синдрома Пархона могут приводить к летальному исходу в результате тяжелой водной интоксикации.
Источники
- Национальное руководство. Краткое издание. Под редакцией И. И. Дедова, Г. А. Мельниченко. М., 2011. — 741 с.
- Руководство по медицине. Диагностика и лечение. Второе издание. Перевод с английского под общей редакцией А. Г. Чучалина. М. — 2011. — 3693 с.
- Доказательная эндокринология. Перевод с английского под редакцией Г. А. Мельниченко, Л. Я. Рожинской. М. — 2009. — 632 с.
- Лечение болезней внутренних органов. Том 2. А. Н. Окороков. М. — 2007. — 596 с.
- Клиническая эндокринология. Руководство. Под редакцией Н. Т. Старковой. 3‑е издание. СПб. — 2002. — 576 с.
Классификация
Существует несколько разновидностей гипонатриемии:
- Псевдогипонатриемия
. Обусловлена уменьшением доли водной части крови за счет большого количества белков и липидов. - Гипертоническая гипонатриемия
. Развивается в результате перемещения воды из клеток в интерстициальное пространство за счет присутствия в крови высоко осмотических веществ (глюкозы, маннитола). - Гипотоническая гипонатриемия
. В зависимости от ОЦК подразделяется на:
- Гиповолемическую. Характеризуется дефицитом Na, воды, снижением ОЦК. Наблюдается при сольтеряющих нефропатиях, дефиците минералокортикоидов, рвоте и диарее.
- Изоволемическую. Данная форма встречается при СНСАДГ, при котором происходит задержка воды и усиленный натрийурез.
- Гиперволемическую. При этом виде снижается внутрисосудистый объем из-за диффузии жидкости в различные полости тела (брюшная, грудная), что ведет к повышению секреции АДГ и «разведению» натрия. Это типично для ХСН и цирроза печени.
По степени тяжести гипонатриемию разделяют на:
- Легкую
– от 130 до 134 ммоль/л. - Умеренную
– от 125 до 129 ммоль/л. - Тяжелую
– менее 125 ммоль/л.
По скорости развития гипонатриемия бывает:
- Острой
– продолжительностью до 48 часов. - Хронической
– продолжительностью более 48 часов.
Патофизиология
В основе синдрома лежит дисбаланс жидкости в организме: поступление воды превышает её выведение. У большинства пациентов постоянно секретируются АДГ или АДГ-подобные пептиды, несмотря на гипоосмолярность плазмы. Гиперпродукция АДГ ведет к задержке воды, снижению осмолярности плазмы, почечной потере натрия и гипонатриемии, но низкий уровень натрия в плазме и гиперволемия не вызывают компенсаторного, адекватного снижения синтеза АДГ. Гиперволемия подавляет продукцию альдостерона, усугубляя тем самым потерю натрия.
Альдостерон регулирует реабсорбцию натрия в дистальных канальцах почек, задерживает натрий.
В условиях гиперволемии усиливается секреция предсердного натрийуретического фактора, что также способствует выведению натрия. Таким образом, патофизиологическую основу синдрома неадекватной продукции АДГ составляют: потеря натрия с мочой; гипонатриемия, подавляющая центр жажды; гиперволемия, ведущая к водной интоксикации.
Симптомы гипонатриемии
Клинические симптомы зависят от скорости возникновения и тяжести гипонатриемии. При легком и медленно развивающемся уменьшении уровня Na серьезные симптомы поражения ЦНС отсутствуют. Могут быть небольшая сонливость, нарушение равновесия. При тяжелой степени появляется выраженная сомнолентность, сопорозное состояние. Человек начинает плохо реагировать на внешние раздражители. Характерны эпилептиформные припадки.
Вследствие снижения возбудимости миоцитов, тонуса сосудов и сократительной функции миокарда появляется мышечная слабость, симптомы артериальной гипотензии (учащение сердцебиения, головокружения, потеря сознания). Кожа, слизистые оболочки становятся сухими, тургор и эластичность кожи уменьшаются. Иногда встречается уменьшение диуреза, симптомы со стороны ЖКТ – снижение аппетита, тошнота.
Клиническая картина
Синдром Пархона редко развивается самостоятельно, и в первую очередь пациента беспокоят проявления основного заболевания. Ведущие клинические проявления — симптомы нарушения сознания, редко (при выраженной гипонатриемии и водной интоксикации) возможны увеличение массы тела и образование отеков, обусловленные задержкой воды, вследствие олигурии. Выраженность клинических проявлений определяется степенью гипонатриемии.
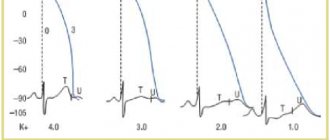
При концентрации натрия в крови ниже 120 ммоль/л (норма: 120–150 ммоль/л) характерны симптомы повышения внутричерепного давления: головная боль, сонливость, тошнота и/или рвота, мышечная слабость, спазмы мышц, судороги. При содержании натрия в крови менее 110 ммоль/л отмечается спутанность сознания, психозы, дезориентация, снижение температуры тела, снижение сухожильных рефлексов, псевдобульбарный паралич. При дальнейшем снижении концентрации натрия в крови развивается кома и наступает смерть.
Диагностические критерии
- Гипонатриемия в сочетании с соответствующим снижением осмоляльности крови.
- Осмоляльность мочи выше осмоляльности плазмы.
- Экскреция натрия почками более 20 ммоль/л (норма для взрослых: 10–20 ммоль/л).
- Нет артериальной гипотензии, гиповолемии и выраженного отечного синдрома, как при гипотериозе и надпочечниковой недостаточности и др.
- Нет нарушения функции других органов (почек, надпочечников, щитовидной железы).
Осмоляльность — концентрация осмотически активных частиц в растворе, выраженная в количестве осмолей на килограмм растворителя. Одна из основных констант организма человека колеблется в незначительных пределах, зависит в основном от концентрации ионов натрия, глюкозы и мочевины.
Осложнения
Для данного синдрома типично большое количество осложнений. Подавляющее число неблагоприятных последствий связано с поражением центральной нервной системы. К ним относят кому, отек и вклинение головного мозга. Иногда наблюдаются отек легких, инфаркты гипоталамуса и задней доли гипофиза. Летальный исход при уровне Na 125 мэкв/л встречается в 25%, при показателях ниже 115 мэкв/л – в 50% случаев.
Опасным осложнением неправильного лечения гипонатриемии является осмотический демиелинизирующий синдром (понтинный и экстрапонтинный миелинолиз), развивающийся вследствие дегидратации и сморщивания клеток головного мозга из-за резкого увеличения осмолярности плазмы при слишком быстром введении солевых растворов. Симптомы включают дисфагию, бульбарные нарушения, тетраплегию. Частота смертности при данном синдроме достигает более 50%.
Этиология
Синдром гиперсекреции АДГ может развиваться при различных заболеваниях и приеме некоторых лекарственных средств. Так, при поражении центральной нервной системы развитие синдрома обусловлено увеличением выработки АДГ гипофизом. Злокачественные новообразования могут сами вырабатывать АДГ вне зависимости от гипоталамо-гипофизарного звена, при этом гиперсекреция АДГ развивается в рамках паранеопластического синдрома, однако чаще имеет легкую, стертую форму течения и выявляется достаточно поздно, поэтому не может стать маркером опухолевого роста на ранней стадии. Другая часто встречающаяся причина гиперпродукции АДГ — синдром приобретенного иммунодефицита (СПИД). При СПИДе синдром неадекватной продукции АДГ может быть следствием бактериальных либо вирусных инфекций легких и ЦНС. Синдром Пархона чаще развивается у пожилых людей и больных с хронической соматической патологией.
Основные причины гиперсекреции АДГ
| Поражение ЦНС | Инсульт Кровоизлияние Новообразования Инфекции Гидроцефалия Гипофизэктомия транссфеноидальным доступом Красная волчанка Острая перемежающаяся порфирия |
| Злокачественные новообразования | Мелкоклеточный рак легкого Рак глотки, тимома Рак поджелудочной железы Рак мочевого пузыря Лимфома, саркома Рак других органов (предстательной железы, двенадцатиперстной кишки, яичников, мезотелия) |
| Поражение дыхательной системы за счет стимуляции J-рецепторов | Инфекции (пневмонии, абсцесс, туберкулез) Бронхоэктазы Искусственная вентиляция легких |
| Прием лекарственных препаратов | Психотропные препараты (нейролептики, трициклические антидепрессанты, селективные ингибиторы обратного захвата серотонина, карбамазепин) Неврологические препараты (наркотические анальгетики, амфетамины) Ингибиторы ацетилхолинэстеразы Противоопухолевые препараты (винкристин, винбластин, циклофосфамид) Эндокринологические препараты (окситоцин, десмопрессин, клофибрат) |
| Инфекционные заболевания опосредованно через ИЛ-6 | Заболевания ЦНС и дыхательной системы СПИД |
| Идиопатические |
Диагностика
Практически все пациенты с гипонатриемией, особенно тяжелой, должны находиться под совместным наблюдением врача-реаниматолога и профильного специалиста (эндокринолога, нефролога). Для выяснения причины данного синдрома важны анамнестические данные – предшествующая диарея, рвота, прием лекарственных средств. Установить конкретный вид патологии помогает выявление признаков, указывающих на обезвоживание – сухая кожа, гипотензия, снижение диуреза.
Также необходима информация о сопутствующих заболеваниях, имеющихся у пациента. При осмотре обращается внимание на такие симптомы, как отеки лица, нижних конечностей, увеличение и напряженность живота, расширение подкожных вен на передней брюшной стенке. Назначается дополнительное обследование, направленное на установление вида гипонатриемии и выяснение ее причины:
- Лабораторные исследования
. Определяется осмолярность сыворотки крови и уровень других электролитов (калия, кальция, магния). В биохимическом анализе крови измеряется содержание глюкозы, печеночных ферментов (АЛТ, АСТ), показателей функции почек (мочевина, креатинин). Изучается уровень гормонов щитовидной железы, надпочечников (ТТГ, св. Т4, кортизол). Проверяется количество, осмолярность, удельный вес мочи, концентрация в ней Na, глюкозы, присутствие кетоновых тел. - Инструментальные исследования
. Наиболее важное клиническое значение имеет измерение центрального венозного давления (ЦВД). Это самый точный способ определения ОЦК, который позволяет уточнить вид гипонатриемии (гиповолемическая, гиперволемическая или эуволемическая). При подозрении на отек легких проводится рентгенография грудной клетки, если имеются симптомы отека мозга – КТ головного мозга.
Данное состояние нужно дифференцировать с гипернатриемией, так как обе эти патологии имеют практически полностью идентичные клинические симптомы. Отек мозга при гипонатриемии следует отличать от отека мозга другой этиологии (гипертонический криз, ОНМК, черепно-мозговые травмы). Гораздо важнее дифференцировать разновидности этого синдрома (гипер-, гипо-, эуволемическую, гипер- и гипотоническую).
Лечение
Алгоритм терапии гипонатриемии зависит от степени тяжести электролитного нарушения, его длительности, особенностей клинических проявлений (гиповолемия, гиперволемия, отек мозга).
При гиповолемическом варианте назначают внутривенное введение изотонического раствора хлорида натрия. Необходимые для коррекции объем и скорость введения рассчитываются врачом в каждом конкретном случае по специальным формулам.
Если причина гипонатриемии состоит в слишком большом объеме инфузии гипоосмолярных растворов, то необходимо ограничить дальнейшее поступление жидкости в организм и провести коррекцию содержания ионов натрия.
Для коррекции гипонатриемии показано введение изотонического раствора натрия хлорида
Устранение гипонатриемии, особенно с тяжелыми клиническими проявлениями, должно осуществляться с большой осторожностью и постепенно. Такой подход позволяет снизить риск развития неврологических нарушений, в том числе угрожающих жизни.
Одновременно с коррекцией водно-электролитного баланса проводится терапия заболеваний и состояний, ставших причиной его возникновения.
Лечение гипонатриемии
Чаще всего больные с гипонатриемией подлежат госпитализации в отделение реанимации и интенсивной терапии. Для начала необходимо остановить прием лекарств, которые могут стать причиной гипонатриемии, и прекратить введение гипотонических растворов. Можно дополнительно назначить прием обыкновенной поваренной соли внутрь. Иногда при легкой степени гипонатриемии этого бывает достаточно. При умеренной и тяжелой степени проводится следующее лечение:
- Ограничение жидкости
. Это основное условие лечения гиперволемической формы, а также СНСАДГ. Потребление жидкости, как перорально, так и в виде растворов, не должно превышать 1000 мл/сут. - Введение солевых растворов
. Инфузионная терапия 0,9% раствором NaCl необходима как для устранения натриевого дефицита, так и для поддержания ОЦК при гиповолемической форме. Параллельно нужно восполнять дефицит других электролитов. Если возникли яркие неврологические симптомы, вводится гипертронический (3%) NaCl. Для профилактики осмотического демиелинизирующего синдрома обязателен мониторинг скорости нарастания уровня натрия сыворотки, она должна быть меньше 0,8 ммоль/сут. - Мочегонные препараты
. Применяются для выведения излишней жидкости при гиперволемической форме. С этой целью используются петлевые диуретики (фуросемид). Тиазидные диуретики строго противопоказаны, так как усугубляют гипонатриемию. - Блокада АДГ
. Поскольку при гипонатриемии довольно часто происходит повышенная секреция АДГ (вазопрессина), важны мероприятия по подавлению его эффекта. Ингибирующим действием на АДГ обладают демеклоциклин, антагонисты рецепторов АДГ (кониваптан, толваптан). Однако применения этих лекарств следует избегать у пациентов с болезнями почек.
В виду того, что гипонатриемия сама по себе является очень опасным состоянием, которое может за короткое время привести к летальному исходу, сначала выполняется коррекция уровня натрия. Поэтому только после устранения симптомов угрожающего отека мозга приступают к лечению заболевания, послужившего причиной гипонатриемии:
- ХСН
: ингибиторы АПФ, бета-адреноблокаторы, петлевые диуретики. - Цирроза печени
: введение альбумина, переливание свежезамороженной плазмы, отказ от алкоголя. - Эндокринных расстройств
: заместительная гормональная терапия флудрокортизоном, гидрокортизоном (при надпочечниковой недостаточности), левотироксином (при гипотиреозе). - ХПН
: проведение гемодиализа.
Дифференциальный диагноз
При проведении дифференциальной диагностики в первую очередь необходимо исключить заболевания печени, почек, сердца, надпочечниковую недостаточность и гипотиреоз. Наибольшие трудности возникают при попытке дифференцировать диагноз с синдромом идиопатических отеков — заболеванием, имеющим много клинически сходных симптомов, но иную патофизиологическую природу (патогенез связан с рядом нейрогенных, гемодинамических и гормональных изменений, ведущих к нарушению регуляции водно-солевого гомеостаза). Этот синдром характеризуется развитием периферических или распространенных отеков. АДГ повышен у всех больных с синдромом Пархона, тогда как при идиопатических отеках повышение АДГ наблюдается редко, также и гипонатриемия, и гиперволемия никогда не наблюдаются при идиопатических отеках.
Прогноз и профилактика
Гипонатриемия – это опасное жизнеугрожающее состояние с достаточно высоким уровнем смертности (при разных формах этой патологии погибают от 25 до 50% пациентов). По данным некоторых авторов, частота летального исхода достигает 65%. Причиной смерти в основном выступают отек головного мозга, кома. Однако при своевременно начатом грамотном лечении серьезных осложнений не происходит.
Неблагоприятным исходом могут стать такие неврологические расстройства, как дисфагия, дизартрия и тетраплегия вследствие генерализованной демиелинизации нервных волокон из-за неадекватно быстрой коррекции Na сыворотки. Профилактика данного состояния сводится к своевременному лечению тех заболеваний, которые потенциально могут являться причиной гипонатриемии, регулярному мониторингу уровня натрия плазмы.