Электрокардиография (ЭКГ) – одна из самых простых, быстрых и безопасных диагностических процедур, используемых для оценки состояния сердца малыша, будь то новорожденный или ребенок постарше. ЭКГ измеряет и записывает изменения в электрической активности сердца, которые характеризуют его работу. Данные ЭКГ показывают врачам скорость и регулярность сердечных сокращений, размер и положение камер сердца, количество крови, поступающей в сердечную мышцу, и есть ли какие-либо отклонения в его нормальной работе. С помощью электрокардиографии можно не только выявить уже развившиеся острые или хронические заболевания, но и спрогнозировать их появление, а значит – вовремя начать лечение и предупредить их.
Физические основы электрокардиографического исследования.
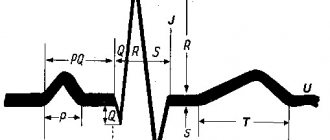
Электрокардиограф – это прибор-гальванометр для регистрации разницы электрических потенциалов между двумя участками проекции сердца на поверхность тела ребенка. В процессе работы электрическая активность сердца постоянно и ритмично изменяется. Для каждой стадии сокращения или расслабления сердечной мышцы каждого отдела существует свой уникальный «электрический» почерк, который регистрируется электрокардиографом и выдается в виде характерного графика – кардиограммы на полоске бумаги или экране компьютера. Форма и параметры характерных элементов кардиограммы (основные интервалы, амплитуды, формы и размеры зубцов) несет в себе информацию для врача о нормальной или патологической физиологии работы сердца. Количество волн в минуту на графике показывает частоту сердечных сокращений, расстояния между одинаковыми элементами кардиограммы – сердечный ритм. Формы волн кардиограммы показывают, как формируются электрические импульсы сердца и насколько хорошо отдельные части сердца работают вместе. Характерные изменения формы размера и положения волн на кардиограмме несут в себе информацию о любом повреждении сердца.
Запись электрической активности с поверхности тела производится через небольшие металлические пластинки (электроды), которые помещаются в определенные места на груди, руках и ногах ребенка. Электроды подключаются к кардиографу проводами, через которые идет запись информации. Электрокардиограф записывает электрическую активность сердца, все параметры, которые измеряются, анализируются и распечатываются для врача.
Как выглядит ЭКГ в норме и при патологии
Параметры электрокардиограммы у взрослых мужчин и женщин представлены в таблице и выглядят так:
| Параметры ЭКГ | Норма | Отклонение | Вероятная причина отклонения |
| Расстояние R-R-R | Равномерные промежутки между зубцами | Неравномерное расстояние |
|
| Частота сердечных сокращений | 60-90 уд/мин в спокойном состоянии | Ниже 60 или выше 90 уд/мин в покое |
|
| Сокращение предсердий — зубец R | Направлен вверх, внешне напоминает дугу. Высота составляет около 2 мм. Может не присутствовать в ΙΙΙ, AVL, V1. |
|
|
| Интервал P-Q | Прямая линия между зубцами P-Q c интервалом 0,1-0,2 секунды. |
|
|
| QRS-комплекс | Длина 0,1 секунда — 5 мм, затем зубец Т и прямая линия. |
|
|
| Зубец Q | Отсутствует или направлен вниз с глубиной равной 1/4 зубца R | Глубина и/или ширина, превышающие норму |
|
| Зубец R | Высота 10-15 мм, направлен острым концом вверх. Присутствует во всех отведениях. |
|
|
| Зубец S | Глубина 2-5 мм, острый конец направлен вниз. |
| Гипертрофия левого желудочка. |
| Сегмент S-T | Совпадает с расстоянием между зубцами S-T. | Любое отклонение горизонтальной линии больше чем на 2 мм. |
|
| Зубец T | Высота дуги до 1/2 зубца R или совпадает (в сегменте V1). Направление — вверх. |
|
|
Какая должна быть кардиограмма у здорового человека
Показания хорошей кардиограммы взрослого человека:
- Как производят расчет ЧСС по ЭКГ
| Зубец | Отведение | Описание |
| Р |
| Положительный. |
| Р | AVR | Отрицательный. |
| Т | AVR | Отрицательный. |
| R | V1-V4 | Увеличение амплитуды. |
| R | V5-V6 | Уменьшение размаха колебаний. |
| S | V1-V6 | Уменьшение до полного исчезновения. |
| Сегмент RSТ | На изолинии. | Погрешность не более 0,5 мм |
В видео представлено сравнение кардиограммы здорового и больного человека и дана правильная интерпретация получаемых данных. Взято с канала «Жизнь гипертоника».
Показатели у взрослых
Пример нормальной ЭКГ у взрослых людей:
| Показатели ЭКГ | Норма |
| QRS | 0,06-0,1 сек |
| P | 0,07-0,11 сек |
| Q | 0,03 сек |
| T | 0,12-0,28 сек |
| PQ | 0,12-0,20 сек |
| ЧСС | 60-80 уд/мин |
Показатели у детей
Параметры электрокардиограммы у детей:
| Показатели ЭКГ | Норма |
| QRS | 0,06-0,1 сек |
| P | Не больше 0,1 сек |
| Q | 0,2 сек |
| QT | Не больше 0,4 сек |
| ЧСС |
|
Какие болезни можно выявить с помощью электрокардиографии у детей?
Скрининговая (профилактическая) электрокардиография сердца, проводимая у малышей-грудничков в возрасте 4-5 дней и 3-4 недель жизни, позволяет вовремя выявить электрокардиографические признаки (аритмии, удлинение фазы сокращения желудочков), указывающие на возможное развитие синдрома внезапной смерти (одна из ведущих причин детской смертности на первом году жизни), и вовремя начать профилактическое лечение.
- ЭКГ позволяет выявить гипертрофию сердца малыша, которая может быть вызвана врожденными дефектами сердца, нарушениями работы сердечных клапанов, повышенным кровяным давлением, недостаточно сильной сократительной функцией сердца или нарушениями проводимости.
- С помощью электрокардиографии можно определить нарушения электропроводимости тканей сердца, которые могут заставлять сердце ребенка биться слишком быстро, слишком медленно или с неравномерной скоростью (аритмии), вызывать несоответствия ритма сокращений предсердий и желудочков.
- Электрокардиограмма покажет, насколько хорошо снабжается сердечная мышца кровью, и нет ли нарушений в кровоснабжении отдельных участков, как в покое, так и при физической нагрузке.
- По ЭКГ можно судить о работе сердечных клапанов и о нарушениях в потоках крови из-за их дисфункций.
- По результатам ЭКГ можно сделать вывод о дисбалансе в уровне веществ-электролитов в крови ребенка, необходимых для правильного функционирования сердечной мышцы, таких как калий, магний и кальций.
- Электрокардиография способна выявить признаки воспалительных заболеваний сердца (эндокардит, миокардит, перикардит).
- По результатам ЭКГ можно судить о наличии кардиомиопатии — аномалии в самой сердечной мышце.
Подготовка ребенка к ЭКГ
Подготовка ребенка к электрокардиографии не требует ограничений в еде и питье: Ваш ребенок может есть и пить, как обычно. Грудничка рекомендуется покормить за несколько минут до исследования, чтобы успокоить его. Для малыша постарше Вы можете взять с собой на исследование его любимую игрушку.
Кожа ребенка должна быть чистой: в день исследования Вы не должны наносить крем, лосьон, порошок или детское масло на кожу Вашего ребенка.
Одежда ребенка должна позволять прикрепить электроды к поверхности груди, запястьям и лодыжкам ребенка. Грудных малышей потребуется запеленать по указанию медсестры, чтобы обеспечить их неподвижность во время исследования.
Когда назначают и как делают?
ЭКГ может назначить после посещения медицинского центра кардиолог или педиатр при наличии следующих тревожных симптомов, озвученных родителями или обнаруженных врачом на приеме:
- шумы в сердце;
- приступы головной боли, головокружения и обмороки;
- вялость и быстрая утомляемость;
- боль в области груди;
- отечность рук и ног;
- высокое давление;
- отставание в физическом развитии;
- проблемы в работе эндокринной системы.
Если ребенок жалуется на боли в груди, стоит записаться к кардиологу в медицинский центр Ростова-на-Дону для обследований и установления причин.
При отсутствии каких-либо жалоб и показаний, ЭКГ проводят детям при плановом обходе врачей для поступления в детский сад или школу. Также процедура проводится в рамках медосмотра в спортивных секциях.
Перед тем, как сделать ребенку эхо ЭКГ или обычную кардиограмму, нужно убедиться, что он находится в спокойном состоянии. Младенцам можно провести исследования сразу после еды или во время сна, чтобы как можно меньше их беспокоить. Детей более старшего возраста стоит подготовить заранее, объяснить, что из себя представляет процедура, помочь расслабиться и избавиться от страха перед врачом и аппаратом. Также стоит выбрать одежду, которую максимально удобно и быстро снять и одеть обратно.
Перед процедурой важно обеспечить ребенку покой, избегать активных игр и эмоционального напряжения. Кормить желательно не позднее, чем за 1,5 часа до исследования.
Для проведения ЭКГ младенцем может использоваться специальный пояс, с закрепленными датчиками. Малышам постарше на тело крепятся специальные электроды. После этого родителям важно обеспечить неподвижность ребенка. В зависимости от возраста, это можно сделать при помощи пеленок, или отвлечь ребенка игрушкой или разговорами.
Как выполняется ЭКГ?
Общее время электрокардиографического исследования занимает от 5 до 10 минут, включая прикрепление и отсоединение электродов. Во время исследования Ваш ребенок будет лежать на специальном пеленальном столе или кушетке. Несколько электродов (небольшие пластиковые пластыри с металлическими пластинками) будут прикреплены к груди вашего ребенка, и по одному электроду будет прикреплено к каждой руке и ноге. Электроды будут подсоединены к электрокардиографу проводами. Во время записи ЭКГ ребенок не будет чувствовать ничего неприятного. Электроды – это всего-лишь высокочувствительные датчики, реагирующие на изменения электрических импульсов сердца. Никакой ток ни в коем случае через тело ребенка проходить или пропускаться не будет.
Важно, чтобы Ваш ребенок во время исследования лежал неподвижно, не разговаривал во время процедуры, для грудных детей важно, чтобы малыш был спокоен и не плакал. Вы, как родитель, можете находиться рядом, поддерживать и успокаивать ребенка во время процедуры.
Как только запись исследования с датчиков будет завершена, врач или медсестра отсоединит провода и удалит электроды с кожи. После процедуры ребенок может вести свой обычный образ жизни без всяких ограничений. Результаты исследований будут проанализированы компьютером электрокардиографа, и далее — врачом, проводившим диагностику, Вашим педиатром или детским кардиологом.
Электрокардиограмму грудничков из-за ее особенностей (на 1-м году жизни ребенка выделяется 12 различных периодов возрастных норм для ЭКГ) обязательно анализирует сам врач, проводивший исследование.
Архів
Скорочений виклад
David F Dickinson Heart 2005;91:1626–1630.
Реєстрація електрокардіограми (ЕКГ) — важливий елемент обстеження пацієнтів з різними дитячими захворюваннями, у тому числі без клінічних ознак ураження серця. Базисні принципи інтерпретації ЕКГ у дітей і дорослих не відрізняються. Утім, поступові зміни анатомії та фізіології, які відбуваються в період від моменту народження до підліткового віку, зумовлюють деякі особливості ЕКГ, які залежать від віку дитини. Тому коректна інтерпретація ЕКГ вимагає знання змін, залежних від віку, для уникнення помилок, які трапляються в лікарських висновках і в комп’ютерній інтерпретації ЕКГ.
Нормальні діапазони клінічно вагомих вікових змін 12-канальної ЕКГ у спокої
Зубець P
Амплітуда зубця P в дитячому віці істотно не змінюється. У будь-якому віці збільшення цього показника понад 0,025 мВ у II відведенні слід розглядати як перевищення межі норми. Вольтажні критерії гіпертрофії передсердь треба застосовувати лише при збереженому синусовому ритмі, коли вісь зубця Р у фронтальній площині лежить у межах 0–90°.
Зубець Q
У більшості відведень з виразним зубцем Q (II, III, aVF, V5, V6) існує тенденція до подвоєння його амплітуди протягом перших кількох місяців життя, з досягненням максимуму у віці приблизно 3–5 років і подальшим зменшенням до вихідної величини. У дослідженні Rijnbeek (2001) верхня межа амплітуди нормального зубця Q суттєво більша, ніж у раніше здійсненому дослідженні Davignon (1979) (табл. 1). Отже, амплітуда зубця Q до 0,6–0,8 мВ лежить у нормальному діапазоні в дітей віком від 6 місяців до 3 років.
Величини в таблиці Rijnbeek наведені лише для пацієнтів чоловічої статі, тоді як у таблиці Davignon — для обох статей.
Taблиця 1. Амплітуда зубця Q у відведеннях III і V6 за таблицями Rijnbeek (2001) і Davignon (1979)
| Медіана за Rijnbeek (98% центиль) | Медіана за Davignon (98% центиль) | |||
| III | V6 | III | V6 | |
| 0–1 місяць | 0,15 (0,26) | 0,11 (0,22) | – | – |
| 1–3 місяці | 0,29 (0,50) | 0,16 (0,31) | 0,12 (0,55) | 0,03 (0,26) |
| 3–6 місяців | 0,31 (0,71) | 0,17 (0,35) | 0,13 (0,65) | 0,04 (0,26) |
| 6–12 місяців | 0,35 (0,79) | 0,20( 0,60) | 0,17 (0,6) | 0,04 (0,3) |
| 1–3 роки | 0,30 (0,74) | 0,20 (0,56) | 0,13 (0,52) | 0,05 (0,3) |
| 3–5 років | 0,19 (0,46) | 0,15 (0,42) | 0,09 (0,40) | 0,07 (0,33) |
| 5–8 років | 0,15 (0,36) | 0,12 (0,39) | 0,09 (0,31) | 0,07 (0,45) |
| 8–12 років | 0,10 (0,28) | 0,12 (0,43) | 0,05 (0,28) | 0,06 (0,28) |
| 12–16 років | 0,10 (0,29) | 0,11 (0,43) | 0,04 (0,3) | 0,04 (0,28) |
Комплекс QRS
Відносна гіпертрофія правого шлуночка у новонароджених піддається регресу протягом перших кількох місяців життя. Це призводить до змін комплексу QRS на ЕКГ. Вісь комплексу QRS у фронтальній площині в новонароджених у середньому становить від 60 до 160°. Протягом першого року життя відбувається досить швидка зміна осі, і з цього віку вона звичайно становить близько 65–70°, хоча може коливатися від 0 до 110°. Амплітуда зубців R у правих грудних відведеннях у здорових дітей зменшується з віком, а в лівих грудних відведеннях збільшується. Зміни амплітуди зубця S подібні, але протилежні. Швидкість, з якою настають ці зміни, відрізняється в деяких осіб. У середньому співвідношення R/S у відведенні V1 залишається >1 до досягнення віку 3 років, а в деяких здорових осіб — до віку 8–12 років. Абсолютні величини амплітуди зубців R і S загалом більші у дослідженнях Macfarlane (1989) і Rijnbeek (2001) порівняно з Davignon (1979) (табл. 2). Наприклад, верхня межа зубця R у відведенні V6 у віковій групі 12–16 років становила 3,05 мВ (Rijnbeek) порівняно з 2,3 мВ (Davignon). Але в деяких відведеннях, особливо V4, амплітуда зубця R була більшою в раніше проведеному дослідженні.
Taблиця 2. Амплітуда зубця R (мВ) у відведеннях V1 і V6, взята з таблиць Rijnbeek і Davignon
| Медіана за Rijnbeek (98% центиль) | Медіана за Davignon (98% центиль) | |||
| V1 | V6 | V1 | V6 | |
| 0–1 місяць | 1,1 (2,05) | 1,0 (1,78) | – | – |
| 1–3 місяці | 1,23 (2,07) | 1,55 (2,23) | 0,9 (1,8) | 1,2 (2,15) |
| 3–6 місяців | 1,32 (2,20) | 1,65 (2,73) | 1,0 (2,0) | 1,3 (2,25) |
| 6–12 місяців | 1,12 (2,14) | 1,7 (2,79) | 0,9 (2,0) | 1,25 (2,25) |
| 1–3 роки | 1,08 (2,11) | 1,79 (2,96) | 0,85 (1,75) | 1,3 (2,25) |
| 3–5 років | 0,95 (1,78) | 1,98 (3,14) | 0,8 (1,75) | 1,5 (2,5) |
| 5–8 років | 0,63 (1,48) | 1,97 (2,98) | 0,7 (1,4) | 1,65 (2,8) |
| 8–12 років | 0,54 (1,14) | 2,18 (3,24) | 0,5 (1,25) | 1,6 (2,5) |
| 12–16 років | 0,48 (1,18) | 2,02 (3,05) | 0,4 (1,0) | 1,5 (2,3) |
Порівняно з золотим стандартом — ультразвуком ЕКГ у дітей є відносно неінформативним методом діагностики гіпертрофії лівого шлуночка, з низькою специфічністю та чутливістю. У нещодавно здійсненому дослідженні ЕКГ критерії гіпертрофії лівого шлуночка були наявні у 15% дітей з нормальною масою лівого шлуночка при ультразвуковому дослідженні (специфічність 85%), тоді як лише у 12 з 62 дітей з патологічно збільшеною масою лівого шлуночка були виявлені ЕКГ критерії його гіпертрофії (чутливість 19,4%). У цьому дослідженні були використані нормальні стандарти за Davignon. Подібних порівнянь з використанням нормальних величин за Macfarlane або Rinjbeek не здійснювали. Усе це дозволяє припустити, що традиційні амплітудні критерії гіпертрофії міокарда в дітей повинні бути переглянуті і, якщо це необхідно, змінені.
Величини в таблиці Rijnbeek наведені лише для пацієнтів чоловічої статі, тоді як у таблиці Davignon — для обох статей.
Зубець T
У дітей конфігурація зубця T дуже відрізняється від конфігурації в дорослих, особливо у грудних відведеннях. Спостерігається поступова зміна осі зубця Т від моменту народження до раннього дорослого віку. Швидкість, з якою відбуваються ці зміни, дуже відрізняється в деяких осіб, але можна зробити певні узагальнення.
У перші 2–3 дні життя позитивні зубці T у правих грудних відведеннях (V1 і V3R) розглядаються як норма. Звичайно протягом першого тижня життя зубці T у цих відведеннях інвертуються в більшості немовлят. З огляду на те що прогресуючі зміни зубця T в неонатальному періоді вивчали лише в незначної кількості пацієнтів, неможливо вказати точний вік, в якому позитивні зубці T можна розглядати як патологію; утім, у дослідженні Davignon амплітуда зубця T у 98% центилі була позитивною у віці 0–7 днів і негативною у віці 7–30 днів. Тому при персистуванні позитивного зубця T у відведеннях V1 або V3R після першого тижня життя потрібно запідозрити наявність патології. Зубець T залишається інвертованим у цих відведеннях у більшості дітей до досягнення віку 12–16 років.
У проміжних відведеннях V2 і V3 зубець T часто інвертований у ранньому дитинстві і спостерігається прогресування до позитивного зубця T у послідовності відведень V3, V2, V1. Встановлено, що в 50% здорових дітей у віці 3–5 років спостерігаються інвертовані зубці T у відведенні V2, тоді як у віковій групі 8–12 років інвертовані зубці T у відведенні V2 наявні лише в 5–10% обстежених.
Зубець T у відведеннях V5 і V6 повинен бути позитивним у всіх вікових групах; у дуже незначної кількості новонароджених зубець T в цих відведеннях може бути сплощеним або інвертованим протягом 1–3 днів.
Відхилення від синусового ритму
Проведення амбулаторного моніторування ЕКГ у здорових немовлят і дітей всіх вікових груп засвідчило, що правильний синусовий ритм може інколи перериватись різноманітними відхиленнями ритму, які в певних випадках можуть вважатися патологічними. Досить часта поява цих змін свідчить про важливість розуміння діапазону нормальних коливань серцевого ритму в дітей і встановлення зв’язку симптомів із змінами ритму при дослідженні особливих подій. Певні зміни серцевого ритму є досить поширеними. Вони трапляються у багатьох обстежених, хоча й не обов’язково часто. Більшість видів порушень ритму з високою ймовірністю повинні бути повністю доброякісними. Утім, це припущення не було підтверджене у жодному проспективному тривалому дослідженні.
Зміни інтервалу P-P
Фазові зміни інтервалу P-P майже завжди трапляються в дітей. Інколи вони є дуже очевидними, що породжує тривогу щодо наявності нерегулярного серцевого ритму. У більшості випадків діагноз синусової аритмії легко підтверджується шляхом встановлення зв’язку із фазами дихання (сповільнення під час видиху, прискорення на вдиху).
Досить поширеними (у 50% новонароджених) є окремі епізоди раптового подовження інтервалу P-P. У дітей старшого віку частота таких епізодів зменшується (у підлітків — до 16%). Хоча такі синусові паузи спостерігаються в багатьох обстежених, вони трапляються нечасто (2–3 за 24 години) і майже завжди — лише в ізольованих серцевих циклах. І в новонароджених, і в старших дітей тривалість найбільших зареєстрованих пауз не перевищувала 1,8–1,9 секунд. Оскільки при синусовій аритмії в багатьох дітей нелегко виміряти тривалість синусового циклу у спокої, у більшості випадків точний механізм виникнення цих пауз залишається невизначеним. Вони можуть відповідати характеристикам синоатріальної блокади або зупинки синусового вузла, але без прямої реєстрації потенціалів синусового вузла точний діагноз встановити неможливо. Але незалежно від точного механізму зрозуміло, що вказані паузи поширені у будь-якому віці. Хоча захворювання синусового вузла трапляється у малих дітей і може призводити до синкопе, у переважної більшості дітей синусові паузи доброякісні.
Зміни морфології зубця P та інтервалу PR
Зміни морфології зубця P, асоційовані зі сповільненням частоти серцевих скорочень і зменшенням тривалості інтервалу PR, трапляються у 20–30% немовлят і дітей. Такі епізоди вузлового ритму звичайно настають після поступового сповільнення частоти синусового ритму під час сну, але можуть виникати також протягом активного періоду. У більшості осіб епізоди короткі, тривають не більше кількох секунд або приблизно до однієї хвилини. Інколи реєструють триваліші епізоди — протягом кількох годин. Досить часто під час сну протягом кількох годин реєструються часті нетривалі епізоди.
Інтервал PR на 12-канальній ЕКГ у спокої коливається в дітей переважно щодо частоти серцевого ритму. Тому його тривалість менша у молодших дітей. У немовлят із частотою серцевих скорочень 100–150 за хвилину інтервал PR повинен бути в діапазоні 80–110 мс, в окремих осіб — до 150 мс. У підлітків, у яких частота серцевих скорочень менша, верхня межа норми становить приблизно 180 мс. Амбулаторне моніторування ЕКГ свідчить, що у всіх вікових групах у деяких осіб з нормальним інтервалом PR у спокої спостерігаються періоди подовження інтервалу PR до більш ніж 200 мс. Зокрема, такі особливості виявляли у 8–12% дітей у віці 10–16 років. Епізоди АВ блокади першого ступеня були більш поширеними під час сну, а їх тривалість коливалась від кількох секунд до кількох годин. У деяких осіб АВ блокада першого ступеня є звичайною знахідкою у спокої.
| Поширені зміни серцевого ритму, які можуть траплятися в нормі: • Виразна синусова аритмія • Короткі синусові паузи тривалістю менше 1,8 секунди • АВ блокада першого ступеня • АВ блокада другого ступеня типу Мобітц 1 • Вузловий ритм • Шлуночкові або суправентрикулярні екстрасистоли |
Приблизно в 10% здорових дітей виявляють епізоди АВ блокади другого ступеня типу Мобітц 1 (періодика Венкебаха). У деяких, але не всіх цих осіб наявні епізоди АВ блокади першого ступеня. Кількість епізодів може коливатись від окремих ізольованих подій до багатьох сотень за 24 години. У деяких обстежуваних протягом кількох секунд після першої послідовності Венкебаха зберігається АВ блокада з проведенням 2 :1. Дуже рідко виявляють прогресування АВ блокади типу Мобітц 1 до повної АВ блокади. Проте таке прогресування є дуже незвичайним, що зумовлено досить частою появою блокади Мобітц 1 у здорових безсимптомних дітей.
У підлітків, які виконують інтенсивні фізичні тренування, зміни інтервалу PR з’являються навіть частіше, з епізодами АВ блокади першого ступеня і другого ступеня типу 1. Їх періодично виявляли у 20% обстежених.
Екстрасистоли
Ізольовані шлуночкові передчасні скорочення можна реєструвати на звичайній ЕКГ в спокої у 0,2–2,2% здорових дітей. При амбулаторному моніторуванні вони є поширеними і трапляються у 20–30% дітей молодшого віку і в близько 40% хлопців-підлітків. Звичайно екстрасистоли є ізольованими, однакової морфології і асоціюються з періодами більш повільного серцевого ритму. Інколи спостерігають багатофокусні екстрасистоли, а в деяких осіб — парну ектопічну активність. Частота екстрасистол звичайно не перевищує 1–5 за годину. У деяких осіб спостерігають значно більш часту ектопічну активність або тривалі періоди шлуночкової бігемінії. Екстрасистоли такого типу, які зникають під час навантаження, майже завжди є доброякісними. Це підтверджується дуже обмеженими даними тривалого спостереження. Утім, потрібна певна обережність. Нещодавно засвідчено, що в дітей з доброякісною шлуночковою ектопією дисперсія коригованого інтервалу QT більша, ніж у випадково обраних контрольних осіб. Патологічно збільшена дисперсія інтервалу QT є характерною рисою пацієнтів із синдромом подовженого інтервалу QT. Її значення у дітей з доброякісною шлуночковою ектопією потребує подальшого дослідження.
У старших підлітків, які беруть участь в атлетичних тренуваннях, ектопічна активність спостерігається приблизно в 50% випадків, подібно до її частоти у здорових дорослих осіб. У цих випадках ектопічна активність не пов’язана зі зменшенням частоти серцевих скорочень. Ектопічні комплекси рідше спостерігаються під час сну і виникають при більшій частоті серцевого ритму, ніж у здорових осіб такого ж віку в контрольній групі.
Ізольовані суправентрикулярні передчасні скорочення досить поширені в усіх вікових групах. У новонароджених їх виявляли в 14% випадків, а у старших дітей — у 15–40%. Звичайно ізольовані ектопічні комплекси спостерігаються з частотою менше одного за годину, а в деяких обстежених (часто в новонароджених) — частіше, до 10 за годину. Інколи реєструються парні ектопічні скорочення, але стійка суправентрикулярну тахікардію, навіть нетривалу, не виявляли у здорових дітей.
Тривалість комплексу QRS
Нормальні межі тривалості комплексу QRS, визначені Davignon, вираховували у відведенні V5. У пізніших дослідженнях максимальну тривалість комплексу QRS визначали в усіх відведеннях, і цим можна пояснити суттєві відмінності даних більш ранніх і пізніше здійснених досліджень. З віком спостерігаються суттєві зміни тривалості комплексу QRS. Згідно з таблицями Rijnbeek, вона коливається в нормі від 70–85 мс у новонароджених до 90–110 мс у дорослих. У перші три роки життя спостерігаються відносно незначні зміни, а пізніше тривалість комплексу QRS збільшується лінійно до досягнення підліткового віку.
Інтервал QT
Виявлення подовження інтервалу QT має важливе значення для пошуку осіб із підвищеним ризиком життєво небезпечної аритмії. З огляду на залежність інтервалу QT від частоти серцевого ритму, а також істотні коливання частоти серцевих скорочень у педіатричній віковій групі оцінка інтервалу QT пов’язана з певними обмеженнями. Загалом прийнято принцип корекції залежно від частоти серцевого ритму, але дискутують щодо способу цієї корекції. Обговорюють також, чи потрібно брати до уваги інші фактори, такі як вік і стать. З огляду на практичні завдання найчастіше для оцінки коригованого інтервалу QT (QTc) використовують формулу Bazett: співвідношення виміряного інтервалу QT до кореня квадратного з тривалості інтервалу. Її застосовували в дослідженнях Davignon і Rijnbeek. В обох цих дослідженнях середня тривалість QTc у дітей становила приблизно 410 мс, а верхня межа норми досягала 450 мс.
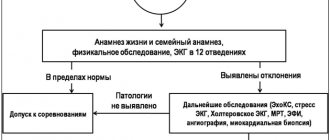
| Поширені показання для реєстрації ЕКГ у дітей • Діагностика і лікування вроджених серцевих захворювань • Діагностика і лікування аритмій • Діагностика і лікування ревматичної гарячки, хвороби Кавасакі, перикардиту, міокардиту • Синкопе, судоми і ‘‘funny turns’’ • Епізоди ціанозу • Біль у грудній клітці або інші симптоми при навантаженні • Сімейний анамнез раптової смерті або життєво небезпечної події • Електролітні порушення • Застосування препаратів |
ВПЛИВ СТАТІ
Вплив статі на деякі параметри ЕКГ, помічений раніше, систематично досліджений Rijnbeek і колегами. У всіх вікових групах очевидними були деякі відмінності амплітуди зубців Q, R і S у хлопчиків і дівчат. Ці відмінності найбільші в підлітковому віці, коли амплітуди зубців Q, R і S більші в осіб чоловічої статі у більшості грудних відведень. У віковій групі 12–16 років чимало з цих відмінностей є достовірними (табл. 3). Хоча вказані відмінності помітили багато років тому, ця інформація нечасто використовується у повсякденній практиці. Очевидно, урахування статевих відмінностей дозволить поліпшити чутливість і специфічність діагностичних критеріїв гіпертрофії шлуночків у підлітків.
У віковій групі 12–16 років 95% довірчі інтервали центилів у хлопчиків і дівчат не накладаються один на одного.
Taблиця 3. Амплітуда зубця R (мВ) у хлопчиків і дівчат у відведеннях V1 і V6 за таблицями Rijnbeek
| Медіана у хлопчиків (98% центиль) | Медіана у дівчат (98% центиль) | |||
| V1 | V6 | V1 | V6 | |
| 0–1 місяць | 1,1 (2,05) | 1,0 (1,78) | 1,35 (2,2) | 0,93 (1,64) |
| 1–3 місяці | 1,23 (2,07) | 1,55 (2,23) | 1,17 (1,99) | 1,51 (2,67) |
| 3–6 місяців | 1,32 (2,20) | 1,65 (2,73) | 1,14 (2,04) | 1,6 (2,8) |
| 6–12 місяців | 1,12 (2,14) | 1,7 (2,79) | 1,01 (1,92) | 1,68 (2,74) |
| 1–3 роки | 1,08 (2,11) | 1,79 (2,96) | 1,01 (1,91) | 1,68 (2,67) |
| 3–5 років | 0,95 (1,78) | 1,98 (3,14) | 0,77 (1,38) | 1,89 (2,91) |
| 5–8 років | 0,63 (1,48) | 1,97 (2,98) | 0,55 (1,24) | 2,05 (3,25) |
| 8–12 років | 0,54 (1,14) | 2,18 (3,24) | 0,49 (1,14) | 2,0 (3,04) |
| 12–16 років | 0,48 (1,18) | 2,02 (3,05) | 0,35 (1,10) | 1,65 (2,52) |
У дитинстві вік не має істотного впливу на інтервали ЕКГ, хоча можна побачити деякі незначні відмінності. Таблиці Rijnbeek свідчать, що тривалість комплексу QRS у хлопчиків всіх вікових груп більша, ніж у дівчаток. Але абсолютні відмінності є незначними — приблизно 2–5 мс для медіани тривалості QRS — і, очевидно, не є важливими для повсякденної практики. У дітей допубертатного віку стать істотно не впливає на тривалість інтервалу QT. У підлітковій віковій групі відмінності малі, але, напевно, достовірні. У дослідженні Rijnbeek верхні межі норми щодо QTc лише незначно збігалися у хлопчиків і дівчат. Засвідчено, що тривалість QTc достовірно більша у дівчат віком від 14 років, що, очевидно, зумовлено її зменшенням у хлопчиків, а не збільшенням у дівчат. У дівчат цієї вікової групи тривалість QTc 460 мс слід розглядати як верхню межу норми.
ВИСНОВКИ
Стандарти нормальних величин, необхідні для інтерпретації ЕКГ у дітей, існують протягом багатьох років. Нещодавно здійснені дослідження дають підставу думати, що ці стандарти потребують перегляду через зміни устаткування для реєстрації ЕКГ, а також, можливо, внаслідок фізіологічних змін у дітей. Зміни серцевого ритму, які спостерігаються у здорових дітей під час 24-годинної реєстрації ЕКГ, добре відомі, але довготривалих наслідків цих змін (якщо вони є) систематично не досліджували.
Підготував Олег Жарінов
Специальные виды электрокардиографии
В отдельных случаях по назначению педиатра или детского кардиолога могут быть назначены специальные электрокардиографические исследования для детей постарше.
Велоэрогметрия (стресс-тест): когда кардиограмму снимают во время дозированной физической нагрузки (вращение педалей велотренажера). Данное исследование позволяет увидеть, как сердце ребенка реагирует на физическую нагрузку.
Холтеровское мониторирование: Для углубленного исследования аритмий может потребоваться длительная запись ЭКГ в течение 15-20 минут. Для выявления скрытых нарушений кровоснабжения сердца и ритма его работы в течение длительного времени используется ЭКГ мониторинг по Холтеру. В этом случае на кожу ребенка закрепляются электроды, а на шею или пояс подвешивают маленький компьютер-кардиограф, который постоянно ведет запись ЭКГ.
Расшифровка результатов
Результаты ЭКГ доступны практически сразу. При выполнении электрокардиографии на традиционном аппарате с записью результатов на бумаге или при анализе ЭКГ малыша в возрасте до 1 года врачу потребуется некоторое время на расшифровку результатов. При использовании компьютерного электрокардиографа заключение с расчетами всех основных параметров кардиограммы выдается практически мгновенно. Записи ЭКГ в этом случае хранятся в виде компьютерных файлов, которые могут быть просмотрены и распечатаны. В случае анализа кардиограммы малышей до 1 года, если в кардиограмме будут обнаружены отклонения от нормы, может потребоваться помощь врача-кардиолога для расшифровки и интерпретации кардиограммы.
В некоторых случаях может потребоваться повторное электрокардиографическое исследование или специальный вид ЭКГ, сопровождаемый другими видами исследований (УЗИ сердца, допплерография сосудов).
Электрокардиографический мониторинг за состоянием сердца у ребенка
По мере развития ребенка от плода к новорожденному, от младенца к ребенку, подростку и взрослому, рост и развитие организма приводят к серьезным постоянным изменениям размера и положения сердца Вашего ребенка. Наиболее драматические из этих изменений происходят при рождении и в течение первого года жизни. К сожалению, не у всех детишек такие значительные перестройки организма проходят без осложнений. Поэтому врачи рекомендуют регулярный профилактический электрокардиографический мониторинг работы сердца Вашего ребенка. Раннее выявление патологии или предрасположенности к ней позволит выбрать и провести требуемое лечение с максимальной эффективностью, либо убедиться, что ваш ребенок здоров, а его организм развивается без отклонений от нормы.
Помните, что при обнаружении любых отклонений от нормы на ЭКГ рекомендуется дальнейшее дообследование сердечно-сосудистой системы ребёнка. Также, все дети с обнаруженным изменениями на ЭКГ подлежат динамическому наблюдению детским кардиологом.
Электрокардиография является информативным, быстрым и безопасным методом исследования состояния сердца ребенка, которое позволяет точно установить диагноз и провести требуемое лечение с максимальной эффективностью, либо избавиться от тревог и сомнений по поводу состояния здоровья Вашего малыша.
Получить дополнительную информацию об электрокардиографии для ребенка записаться на диагностику в медицинском можно по телефону +7 (812) 331-24-22.
ЭКГ ребенка. Особенности
25.09.2011 34286
Особенности детской кардиограммы.
Предсердный комплекс (зубец Р). У детей, как и у взрослых, зубец Р небольшой величины (0,5-2,5 мм), с максимальной амплитудой в I, II стандартных отведениях. В большинстве отведений он положительный (I, II, aVF, V2-V6), в отведении aVR всегда отрицательный, в III, aVL, V1 отведениях может быть сглаженным, двухфазным или отрицательным. У детей допускается также слабоотрицательный зубец Р в отведении V2.
Наибольшие особенности зубца Р отмечаются у новорожденных детей, что объясняется повышенной электрической активностью предсердий в связи с условиями внутриутробного кровообращения и постнатальной его перестройкой. У новорожденных зубец Р в стандартных отведениях по сравнению с величиной зубца R относительно высокий (но по амплитуде не больше 2,5 мм), заостренный, иногда может иметь небольшую зазубрину на вершине как следствие неодновременного охвата возбуждением правого и левого предсердий (но не более 0,02-0,03 с). По мере роста ребенка амплитуда зубца Р несколько снижается. С возрастом также меняется соотношение величины зубцов Р и R в стандартных отведениях. У новорожденных оно составляет 1:3, 1:4. по мере нарастания амплитуды зубца R и снижения амплитуды зубца Р это соотношение к 1-2 годам уменьшается до 1:6, а после 2-х лет становится таким же, как и у взрослых, – 1:8; 1:10.
Чем меньше ребенок, тем меньше продолжительность зубца Р. Она увеличивается в среднем от 0,05 с у новорожденных до 0,09 с у старших детей и взрослых.
Особенности интервала PQ у детей. Продолжительность интервала PQ зависит от ЧСС (чем больше ЧСС, тем короче интервал PQ) и от возраста. По мере роста детей происходит заметное увеличение продолжительности интервала PQ: в среднем от 0,10 с (не больше 0,13 с) у новорожденных до 0,14 с (не больше 0,18 с) у подростков и 0,16 с (не больше 0,20 с) у взрослых.
Особенности комплекса QRS у детей. У детей время охвата возбуждением желудочков (интервал QRS) с возрастом увеличивается: в среднем от 0,045 с у новорожденных до 0,07-0,08 с у старших детей и взрослых (Таб. 3 приложения).
Зубец Q. У детей, как и у взрослых, регистрируется непостоянно, чаще во II, III, aVF, левых грудных (V4-V6) отведениях, реже в I и aVL отведениях. В отведении aVR определяется глубокий и широкий зубец Q типа Qr или комплекс QS. В правых грудных отведениях зубцы Q, как правило, не регистрируются. У детей раннего возраста зубец Q в I, II стандартных отведениях нередко отсутствует или слабо выражен, а у детей первых 3-х месяцев – ещё и в V5,V6. Таким образом, частота регистрации зубца Q в различных отведениях увеличивается с возрастом ребёнка.
По амплитуде зубцы Q в большинстве отведений небольшие (1-3 мм) и их величина мало меняется с возрастом ребенка, кроме двух отведений – III стандартного и aVR.
В III стандартном отведении во всех возрастных группах зубец Q в среднем также небольшой величины (2 мм), но может быть глубоким и доходить до 5 мм у новорожденных и грудных детей; в раннем и дошкольном возрасте – до 7-9 мм и только у школьников начинает уменьшаться, доходя максимально до 5 мм. Иногда и у здоровых взрослых регистрируется глубокий зубец Q в III стандартном отведении (до 4-7 мм). Во всех возрастных группах детей величина зубца Q в этом отведении может превышать величины зубца R.
В отведении aVR зубец Q имеет максимальную глубину, которая увеличивается с возрастом ребенка: от 1,5-2 мм у новорожденных до 5 мм в среднем (с максимумом 7-8 мм) у грудных детей и в раннем возрасте, до 7 мм в среднем (с максимумом 11 мм) у дошкольников и до 8 мм в среднем (с максимумом 14 мм) у школьников. По продолжительности зубец Q не должен превышать 0,02-0,03 с.
Зубец R. У детей так же, как и у взрослых, зубцы R обычно регистрируются во всех отведениях, только в aVR они могут быть небольшой величины или отсутствовать (иногда и в отведении V1). Отмечаются значительные колебания амплитуды зубцов R в различных отведениях от 1-2 мм до 15 мм, но допускается максимальная величина зубцов R в стандартных отведениях до 20 мм, а в грудных – до 25 мм. Амплитуда зубцов R в различных отведениях зависит от положения электрической оси сердца (важно оценивать соотношение величины зубцов R и S в разных отведениях), поэтому меняется у детей различных возрастных групп. Наименьшая величина зубцов R отмечается у новорожденных детей, особенно в усиленных однополюсных и грудных отведениях. Однако даже у новорожденных достаточно велика амплитуда зубца R в III стандартном отведении, так как электрическая ось сердца отклонена вправо. После 1-го месяца амплитуда зубца RIII уменьшается, величина зубцов R в остальных отведениях постепенно нарастает, особенно заметно во II и I стандартных и в левых (V4-V6) грудных отведениях, достигая максимума в школьном возрасте.
При нормальном положении электрической оси сердца во всех отведениях от конечностей (кроме aVR) регистрируются высокие зубцы R с максимумом RII. В грудных отведениях амплитуда зубцов R нарастает слева направо от V1 (зубец r) к V4 с максимумом RV4, далее несколько снижается, но зубцы R в левых грудных отведениях выше, чем в правых. В норме в отведении V1 зубец R может отсутствовать и тогда регистрируется комплекс типа QS. У детей редко допускается комплекс типа QS также в отведениях V2, V3.
У новорожденных детей допускается электрическая альтернация – колебания высоты зубцов R в одном и том же отведении. К вариантам возрастной нормы относится также дыхательная альтернация зубцов ЭКГ.
У детей на зубцах R (иногда S) нередко обнаруживаются утолщения, зазубрины, расщепления. Их наличие несущественно, если они выявляются лишь в одном отведении, в переходной зоне или на зубцах малого вольтажа. Степень их значимости увеличивается, если они располагаются близко у вершины зубцов, имеющих достаточно большую амплитуду, и выявляются в нескольких отведениях. В таких случаях говорят о нарушении распространения возбуждения по миокарду того или иного желудочка.
У детей часто встречается деформация комплекса QRS в виде букв «М» или «W» в III стандартном и V1 отведениях во всех возрастных группах, начиная с периода новорожденности. При этом длительность комплекса QRS не превышает возрастную норму. Расщепление комплекса QRS у здоровых детей в V1 обозначают как «синдром замедленного возбуждения правого наджелудочкового гребешка» или «неполная блокада правой ножки пучка Гиса». Происхождение этого феномена связывают с возбуждением гипертрофированного правого «наджелудочкового гребешка», расположенного в области лёгочного конуса правого желудочка, возбуждающегося последним. Также имеет значение положение сердца в грудной клетке и меняющаяся с возрастом электрическая активность правого и левого желудочков.
Интервал внутреннего отклонения (время активации правого и левого желудочков) у детей меняется следующим образом. Время активации левого желудочка (V6) нарастает от 0,025 с у новорожденных до 0,045 с у школьников, отражая опережающее нарастание массы левого желудочка. Время активации правого желудочка (V1) с возрастом ребенка практически не изменяется, составляя 0,02-0,03 с.
У детей раннего возраста происходит изменение локализации переходной зоны (грудное отведение, в котором регистрируются одинаковые по амплитуде зубцы R и S) в связи с изменением положения сердца в грудной клетке (повороты вокруг осей) и изменением электрической активности правого и левого желудочков. У новорожденных детей переходная зона находится в отведении V5, что характеризует доминирование электрической активности правого желудочка. В возрасте 1 месяца происходит смещение переходной зоны в отведения V3, V4, а после 1 года она локализуется там же, где и у старших детей и взрослых – в V3 с колебаниями V2-V4. Вместе с нарастанием амплитуды зубцов R и углублением зубцов S в соответствующих отведениях, и увеличением времени активации левого желудочка это отражает повышение электрической активности левого желудочка.
Зубец S. У детей так же, как и у взрослых, амплитуда зубцов S в различных отведениях колеблется в больших пределах: от отсутствия в немногих отведениях до 15-16 мм максимально в зависимости от положения электрической оси сердца. Амплитуда зубцов S меняется с возрастом ребенка. Наименьшую глубину зубцов S имеют новорожденные дети во всех отведениях (от 0 мм до 3 мм), кроме I стандартного, где зубец S достаточно глубокий (в среднем 7 мм, максимально до 13 мм). Это отражает отклонение электрической оси сердца вправо.
У детей старше 1-го месяца глубина зубца S в I стандартном отведении уменьшается и в дальнейшем во всех отведениях от конечностей (кроме aVR) регистрируются зубцы S небольшой амплитуды (от 0 мм до 4 мм) так же, как и у взрослых. У здоровых детей в I, II, III, aVL и aVF отведениях зубцы R обычно больше зубцов S.
По мере роста ребенка отмечается углубление зубцов S в грудных отведениях V1-V4 и в отведении aVR с достижением максимальной величины в старшем школьном возрасте. В левых грудных отведениях V5-V6, наоборот, амплитуда зубцов S уменьшается, нередко они вообще не регистрируются. В грудных отведениях глубина зубцов S уменьшается слева направо от V1 к V4, имея наибольшую глубину в отведениях V1 и V2.
Иногда у здоровых детей с астеническим телосложением, с так называемым «висячим сердцем», регистрируется S-тип ЭКГ. При этом зубцы S во всех стандартных (SI, SII, SIII) и в грудных отведениях равны или превышают зубцы R со сниженной амплитудой. Высказывается мнение, что это обусловлено поворотом сердца вокруг поперечной оси верхушкой кзади и вокруг продольной оси правым желудочком вперёд. При этом практически невозможно определить угол ?, поэтому его и не определяют. Если зубцы S неглубокие и нет смещения переходной зоны влево, то можно предполагать, что это вариант нормы. Чаще S-тип ЭКГ определяется при патологии.
К вариантам возрастной нормы относится «гребешковый синдром», уже упоминавшийся выше, т.е. замедленное возбуждение правого наджелудочкового гребешка – расширение и зазубренность на восходящем колене зубца S в отведении V1, иногда V2.
Особенности сегмента ST у детей. Так же, как и у взрослых, у детей сегмент ST должен быть изоэлектричен, но в нормальной ЭКГ сегмент ST полностью не совпадает с изоэлектрической линией. Строго горизонтальное направление сегмента ST во всех отведениях, кроме III, может рассматриваться как патология. Допускаются смещения сегмента ST вверх и вниз до 1 мм в отведениях от конечностей и до 1,5-2 мм – в грудных, особенно в правых. Эти смещения не означают патологии, если нет других изменений на ЭКГ. У новорожденных нередко сегмент ST не выражен и зубец S при выходе на изолинию сразу переходит в полого поднимающийся зубец Т.
Особенности зубца Т у детей. У старших детей, как и у взрослых, в большинстве отведений зубцы Т положительные (в I, II стандартных, aVF, V4-V6). В III стандартном и aVL отведениях зубцы Т могут быть сглаженными, двухфазными или отрицательными; в правых грудных отведениях (V1-V3) чаще отрицательные или сглаженные; в отведении aVR – всегда отрицательные.
Самые большие отличия зубцов Т отмечаются у новорожденных детей. У них в стандартных отведениях зубцы Т низкоамплитудны (от 0,5 мм до 1,5-2 мм) или сглажены. В ряде отведений, где зубцы Т у детей других возрастных групп и взрослых в норме положительны, у новорожденных они отрицательны и наоборот. Так, у новорожденных могут быть отрицательными зубцы Т в I, II стандартных, в усиленных однополюсных и в левых грудных отведениях; могут быть положительными в III стандартном и правых грудных отведениях. К 2-4 неделям жизни происходит инверсия зубцов Т, т.е. в I, II стандартных, aVF и левых грудных (кроме V4) отведениях они становятся положительными, в правых грудных и V4 – отрицательными, в III стандартном и aVL – могут быть сглаженными, двухфазными или отрицательными.
В последующие годы сохраняются отрицательные зубцы Т в отведении V4 до 5-11 лет, в отведении V3 – до 10-15 лет, в отведении V2 – до 12-16 лет, хотя в отведениях V1 и V2 отрицательные зубцы Т допускаются в ряде случаев и у здоровых взрослых.
После 1-го месяца жизни амплитуда зубцов Т постепенно увеличивается, составляя у детей раннего возраста от 1 до 5 мм в стандартных отведениях и от 1 до 8 мм – в грудных. У школьников величина зубцов Т доходит до уровня взрослых и колеблется от 1 до 7 мм в стандартных отведениях и от 1 до 12-15 мм – в грудных. Наибольшую величину имеет зубец Т в отведении V4, иногда в V3, а в отведениях V5, V6 его амплитуда снижается.
Особенности комплекса QRST у детей (электрическая систола). Анализ электрической систолы дает возможность оценить функциональное состояние миокарда. Для детей раннего возраста, особенно на 1-ом году жизни, характерна электрическая нестабильность миокарда, усугубляющаяся при любом патологическом процессе в организме ребенка, что находит отражение на ЭКГ. Можно выделить следующие особенности электрической систолы у детей, отражающие меняющиеся с возрастом электрофизиологические свойства миокарда.
§ Увеличение продолжительности интервала QT по мере роста ребенка от 0,24-0,27 с у новорожденных до 0,33-0,4 с у старших детей и взрослых (Таб. 4 приложения). Показатель отражает время, в течение которого желудочки находятся в электрически активном состоянии.
§ С возрастом меняется соотношение между длительностью электрической систолы и длительностью сердечного цикла, что отражает систолический показатель (СП). У новорожденных детей длительность электрической систолы занимает более половины (СП=55-60%) длительности сердечного цикла, а у старших детей и взрослых – 1/3 или чуть больше (37-44%), т.е. с возрастом СП уменьшается.
§ С возрастом изменяется соотношение продолжительности фаз электрической систолы: фазы возбуждения (от начала зубца Q до начала зубца Т) и фазы восстановления, т.е. быстрой реполяризации (продолжительность зубца Т). У новорожденных на восстановительные процессы в миокарде затрачивается времени больше, чем на фазу возбуждения. У детей раннего возраста эти фазы занимают приблизительно одинаковое время. У 2/3 дошкольников и большинства школьников так же, как и у взрослых, большее время затрачивается на фазу возбуждения.
§ Изменения электрической систолы у детей встречаются достаточно часто, особенно в раннем возрасте, отражая электрическую нестабильность миокарда, усугубляющуюся при любом патологическом процессе в организме ребёнка.
Подводя итоги, можно выделить следующие особенности детских ЭКГ.
1. Сердечный ритм более частый, отмечаются его лабильность и большие индивидуальные колебания показателей. С возрастом ребёнка происходит уменьшение ЧСС и стабилизация сердечного ритма.
2. Часто регистрируется синусовая аритмия.
3. Снижение вольтажа зубцов комплекса QRS в первые дни жизни с последующим увеличением их амплитуды.
4. Отклонение электрической оси сердца вправо у новорожденных детей с постепенным переходом к вертикальному положению в раннем возрасте, а в последующем – к нормограмме, но сохраняется большая частота вертикального положения даже у подростков и молодых людей.
5. Меньшая длительность интервалов, зубцов, комплексов ЭКГ как следствие более быстрого проведения возбуждения, с постепенным их увеличением с возрастом.
6. Наличие высоких заострённых зубцов Р у новорожденных и детей раннего возраста с последующим снижение их амплитуды.
7. Частота регистрации зубца Q в различных отведениях увеличивается с возрастом. Зубец Q наиболее выражен в aVF и, особенно, в III стандартном отведении, где он может быть глубоким, особенно в раннем и дошкольном возрасте, и превышать ? величины зубца R.
8. Нередко регистрируется деформация начального желудочкового комплекса QRS в виде букв W или М в III стандартном и V1 отведениях во всех возрастных периодах – синдром замедленного возбуждения правого наджелудочкового гребешка.
9. С возрастом меняется амплитуда зубцов R и S и их соотношение в разных отведениях, что отражает изменение положения сердца в грудной клетке и влияние других факторов.
10. Низкая амплитуда зубцов Т у новорожденных детей с последующим её повышением. Наличие отрицательных зубцов Т в правых грудных (V1-V3) и в V4 отведениях до школьного возраста.
11. С возрастом происходит нарастание времени активации левого желудочка (длительность интервала внутреннего отклонения в V6) и смещение переходной зоны от V5 у новорожденных детей к V3 (V2-V4) после 1 года жизни.
12. С возрастом увеличивается продолжительность электрической систолы, но уменьшается её продолжительность по отношению к продолжительности сердечного цикла (уменьшение СП), а также изменяется соотношение между фазами электрической систолы в сторону увеличения продолжительности фазы возбуждения.
Некоторые ЭКГ-изменения (синдромы) у практически здоровых детей можно отнести к вариантам возрастной нормы (транзиторные изменения). К ним относятся:
- умеренно выраженная синусовая тахи- или брадикардия;
- дыхательная (электрическая) альтернация зубцов ЭКГ, связанная со значительными экскурсиями диафрагмы;
- средний правопредсердный ритм;
- миграция водителя ритма между синусовым узлом и среднепредсердными центрами автоматизма у подростков;
- «гребешковый» синдром – замедленное возбуждение правого наджелудочкового гребешка – деформация комплекса QRS в III и V1 отведениях или зазубренность зубца S в отведениях V1 и/или V2.