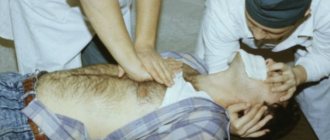
Показаниями к измерению ЦВД служат:
— контроль за показателями гемодинамики (давление крови в малом круге кровообращения);
— контроль за эффективностью проводимой инфузионной терапии.
Противопоказаний к процедуре при наличии подключичного катетера нет.
На подготовительном этапе измерения ЦВД собирают необходимое оснащение: металлическую линейку, чистые пер чатки, карту наблюдения за пациентом. Затем пациента укладывают в строго горизонтальном положении без подушки.
Сама манипуляция состоит из определения нулевого уровня отсчета и непосредственно измерения ЦВД.
Не закрывая зажим, систему внутривенного введения отсоединяют от флакона с переливаемым раствором. Трубку системы начиная от подключичного катетера укладывают по грудной клетке пациента до средней подмышечной линии на уровне 2-3-го межреберья (проекция правого предсердия), свободный конец трубки поднимают вертикально вверх.
Когда кровь из подключичного катетера перестает поступать в трубку системы и устанавливается ее горизонтальный уровень (граница между кровью и переливаемым раствором), металлической линейкой измеряют высоту столба крови от средней подмышечной линии до горизонтального уровня.
При переливании крови ЦВД измеряют после замены ее на физиологический раствор, иначе определить горизонтальный уровень невозможно.
По окончании манипуляции систему внутривенного вливания вновь подсоединяют к флакону с переливаемым раствором, предварительно вытеснив из трубки воздух. Данные измерения вносят в карту наблюдения за пациентом.
ЦВД определяется в миллиметрах водного столба и в норме составляет 6—12 см в. ст.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения:
Для студентов недели бывают четные, нечетные и зачетные.
9465 — | 7448 — или читать все.
78.85.5.224 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock! и обновите страницу (F5)
очень нужно
Ц ентральное венозное давление (сокращенно ЦВД) — это интегральный уровень, характеризующий показатели в правом предсердии и, частично, малом круге кровообращения в момент наибольшего расслабления мышечного органа. То есть диастолы. Измеряется он в мм, но не ртутного, а водяного столба.
Оценка этого уровня необходима далеко не всегда. Показаний несколько. Все они, так или иначе, относятся к неотложным, критическим состояниям. Например, острая сердечная недостаточность, кардиогенный шок и прочие подобные.
При этом задача диагностики не только определить тяжесть расстройства, но и оценить эффективность проводимого вливания препаратов (инфузионной терапии).
ЦВД — это своего рода маркер, индикатор сократительной способности миокарда, насосной функции, качества гемодинамики. Любые отклонения говорят об опасных нарушениях. В такой ситуации проводится коррекция состояния, вызывавшего скачки цифр.
Нормы у взрослых пациентов
Что касается адекватных показателей, они варьируются в широких пределах. Согласно исследованиям, норма ЦВД у взрослых — от 30 до 90-100 мм водного столба.
Изменения величины в ту или иную сторону говорят о критических расстройствах в работе сердечнососудистой системы.
Измерения проводятся инвазивными методами, путем катетеризации крупных вен, потому без достаточных оснований к диагностике не прибегают.
Исследование имеет неоспоримые преимущества: четкость показателя, контроль динамических изменений в режиме реального времени, возможность оценки качества проводимого лечения. Но требуется высокая квалификация персонала.
Возможные осложнения при измерении
Гипергидратация (вливание чрезмерного количества раствора) организма может спровоцировать не только повышение уровня ЦВД, но и привести к повреждению органов, вплоть до смертельного исхода.
Наиболее часто при инвазивных методах определения ЦВД наблюдаются следующие осложнения:
- пневмоторакс;
- повреждение артерии;
- инфицирование.
А также бывают случаи с более редкими, но довольно серьезными последствиями следующего плана:
- гидроторакс;
- воздушная (или катетерная) эмболия;
- тромбоз;
- повреждение нервных рецепторов;
- прокол концом катетера верхней полой вены или правого предсердия с последующим появлением гидромедиастинума или гидроперикардита;
- перфорация манжетки эндотрахеальной трубки.
Стоит отметить, что при соблюдении всех правил техники выполнения метода возможность появления осложнений сводится к минимуму.
От чего зависит ЦВД
Центральное венозное давление обуславливается несколькими факторами:
- Объем крови, которая циркулирует в организме в данный момент. При недостатке жидкой соединительной ткани, после, например, травмы, открытого повреждения, возникает резкое падение уровня, что говорит о снижении качества работы сердца. Состояние может закончиться гибелью больного, если не провести переливание.
Даже после этого уровень ЦВД поднимается и стабилизируется постепенно, не скачками.
При увеличении объема циркулирующей крови, на фоне выраженных отеков, давление, соответственно, растет, что тоже не сулит больному ничего хорошего.
Такие процессы наблюдаются и у здорового человека, но в силу способности тела к саморегуляции, никто этого не замечает.
- Интенсивность сердечных сокращений. Если систола полноценная, насосная функция в норме, жидкой соединительной ткани перекачивается достаточно, показатели центрального венозного давления находятся в адекватных пределах.
У больных в критическом состоянии постоянное измерение уровня ЦВД позволяет заметить начало падения сократительной способности миокарда. То есть усугубление сердечной недостаточности.
Прочие методики не дают такого точного результата в режиме реального времени.
- Центральное венозное давление зависит от дыхания , однако показатели в такой ситуации варьируются в нормальных пределах. Речь не о статичном числе, а о диапазоне, который принят в медицинской практике.
Некоторые заболевания легких, особенно, сопровождающиеся дыхательной недостаточностью, сопровождаются скачкообразными изменениями ЦВД, в том числе и вне критических состояния.
К таковым относят, например. ХОБЛ, бронхиальную астму, эмфизему, бронхоэктатическую болезнь и прочие. Влияние патологий дыхательной системы на результаты измерений нужно учитывать.
- Возможны ситуативные кратковременные изменения при применении мочегонных. Особенно петлевых или осмотических диуретиках, расширяющих сосуды медикаментов .
Также имеют место физиологические изменения уровня ЦВД. В утреннее время цифры минимальны, близятся к нижней границе адекватного показателя, к вечеру они гораздо выше.
Причина в мышечных движениях, напряжении (например, натуживании при кашле, физической нагрузке).
У лежачих больных перемены не так заметны, но они также есть, потому как тонус сосудов, давление в правом предсердии по естественным причинам отклоняются.
Симптомы и возможные причины изменения нормального уровня
Визуально изменение уровня ЦВД можно оценить по появлению или отсутствии пульсации на наружной яремной вене, которая располагается примерно в середине шеи.
Нажмите на картинку для увеличения
Кроме этого, признаки изменения венозного давления проявляются при следующих изменениях положения тела:
- вертикальное положение — при нормальном уровне давления вены не будут выделяться или пульсировать;
- горизонтальное положение, но верхняя часть туловища приподнята под углом 45 градусов (полулежа) — пульсация и отчетливое проявление вен говорит о повышенных показателях венозного давления;
- полностью горизонтальное положение тела — если вены не видны и их пульсация отсутствует, это говорит о пониженном давлении.
Явным симптомом повышения ЦВД будут вздутые вены на шее даже при нахождении тела в вертикальном положении. А также о высоком давлении свидетельствует пульсация вен на шее при пальпации печени.
Уровень центрального венозного давления зависит от следующих факторов:
- Объем циркулирующей крови (ОЦК) — при понижении объема крови происходит аналогичное снижение давления в полых венах и правом предсердии. К примеру, при сильной кровопотере или обезвоживании организма наблюдаются низкие или резко отрицательные значения ЦВД.
- Состояние миокарда — ухудшение его сократительной функции может привести к застою крови в правом отделе сердца и развитию сердечной недостаточности в острой форме, как следствие, повышается ЦВД.
- Состояние легочной ткани и дыхание — при выдохе венозное давление повышается, при вдохе понижается. Патологии дыхательной системы и легких приводят к развитию застоя в органах, вследствие чего отмечается увеличение показателей.
Соответственно, причинами изменения нормального венозного давления в ту или иную сторону являются различные патологии и состояния, требующие срочной госпитализации пациента.
Повышение
Причины повышенного уровня ЦВД напрямую связаны с резким снижением сократительной деятельности сердечной мышцы или наличием сердечно-сосудистых заболеваний.
Патологии и состояния, провоцирующие повышение показателей ЦВД:
- Инфаркт миокарда.
- Воспалительное поражение миокарда (миокардит).
- Кардиогенный шок.
- Декомпенсированная сердечная недостаточность.
- Тяжелые ЧМТ (черепно-мозговые травмы).
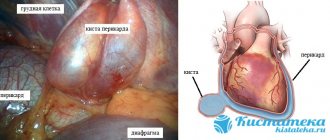
- Развитие тампонады и гемоперикарда вследствие травмы, разрыва сердца или расслоения аневризмы аорты.
- Воспаление перикарда (констриктивный перикардит).
- Перебои сердечного ритма (стенокардия, аритмия, тахикардия), гипотония, гипертония.
- Патологиитрехстворчатого клапана.
- Шоковое состояние, вызванное экзо и эндотоксинами бактерий или вирусов.
- Артериальная легочная гипертензия, которая приводит к острой правожелудочковой недостаточности.
- Тромбоэмболия легочной артерии.
- Искусственная вентиляция легких.
- Пневмоторакс вследствие травмы, ранения или болезни легких.
Понижение
Основные причины понижения уровня ЦВД:
- Значительная кровопотеря (не менее 10–15% объема крови).
- Обильная рвота и диарея, способствующая обезвоживанию организма.
- Уменьшение ОЦК (гиповолемия) вследствие септического, спинального, гемокоагуляционного или анафилактического шока.
- Сильный болевой синдром или чувство страха, вплоть до анафилаксии.
- Бесконтрольный прием диуретических или мочегонных препаратов.
- Воздействие вазодилататоров (препаратов, расширяющих периферические сосуды).
Параметры давления в центральных венах принято интерпретировать в совокупности с клиническими данными и показаниями дополнительных исследований, назначенных врачом.
В некоторых случаях развитие сердечной недостаточности или компенсаторного сосудистого спазма, сопровождающегося кровотечениями, могут приводить к повышению уровня ЦВД.
Показания для мониторинга
Оснований для проведения измерений центрального венозного давления не так много. Всегда это угрожающие жизни состояния. Среди таковых.
- Формирование острой сердечной недостаточности. Без адекватной терапии отклонение почти в 95% случаев заканчивается смертью больного в перспективе считанных часов или дней. Ответ на проводимую терапию нужен немедленно, высокую скорость получения данных как раз и обеспечивает контроль ЦВД. Здесь же частично затрагивается и другое показание к оценке уровня.
- Исследование безопасности и эффективности внутривенного введения препаратов при сердечной недостаточности. Дисфункция кардиальных структур требует осторожного вливания фармацевтических средств, потому как происходит изменение гемодинамики, объема жидкости. Не известно, как мышечный орган среагирует даже на столь незначительное вмешательство. При выраженной недостаточности показано измерение ЦВД в рамках проводимой терапии и выявления ее безопасности и результативности.
- Оценка состояния сердечнососудистой системы, насосной способности миокарда после проводимых оперативных вмешательств. Требуется не всегда, обычно при склонности к кардиальной дисфункции, уже выставленном диагнозе сердечной недостаточности или же после оперативного лечения сосудов, структур брюшной полости. Задача не допустить коллапса и гибели больного от спонтанных изменений.
- Массивная кровопотеря. В такой ситуации даже само переливание несет колоссальную опасность. Резкие скачки центрального венозного давления могут привести к обратному эффекту: падению сократительной способности миокарда, критической сердечной недостаточности или даже остановке работы органа (асистолия). Контроль давления используется в качестве способа мониторинга.
- Тампонада перикарда или подозрение на это состояние. Суть в скоплении жидкости или крови в специальной оболочке, заключающей в себя само сердце. Если давление в этой сумке превысит показатели в кардиальных структурах, разовьется остановка и гибель больного. Не допустить такого исхода позволяет тщательный контроль.
- Наконец, имеет смысл проводить измерения в острую фазу заражения крови, сепсиса. Во избежание развития шокового состояния или своевременного распознавания такового.
Исходя из объективных данных, специалисты корректируют терапию, объемы инфузии.
При каких патологиях назначается мониторинг?
Показанием к мониторингу ЦВД являются серьезные нарушения гемодинамических процессов, спровоцированные следующими патологиями:
- острая недостаточность кровообращения;
- синдром массивной гемотрансфузии вследствие сильной кровопотери;
- хроническая сердечная недостаточность, требующая инвазивного контроля реакции при проведении инфузионной терапии;
- угроза развития шоковых состояний вследствие тяжелого сепсиса;
- подозрение на развитие тампонады сердца;
- мониторинг состояния во время, и после проведения хирургической операции в области брюшной полости.
Показатель ЦВД помогает правильно оценить ОЦК (объем циркулирующей крови) и способность миокарда к сокращению.
А также контроль его уровня позволяет избежать возникновения водной интоксикации вследствие введения слишком большого объема жидкости при проведении инфузионных мероприятий.
Алгоритм измерения венозного давления
Исследование проводится инвазивным методом.
Перечень действий такой:
- Врач совершает пункцию (прокол) яремной или верхней полой вены с помощью специального катетера с трубкой, ведущего к системе. Это флеботонометр или так называемый аппарат Вальдмана. Устройство сравнительно старое, механическое, но обладающее большой точностью при грамотной установке, соблюдении всех технологических особенностей диагностики.
- Катетер проводят к правому предсердию и фиксируют в таком состоянии. Любые движения исключаются во избежание опасных последствий.
- К аппарату подключается система для введения растворов, инфузионной терапии (капельница). Затем начинают вливания физиологического раствора, для заполнения шкалы. Сам флеботонометр располагают так, чтобы нулевая линия, начало точки отсчета находилось на уровне предсердия пациента. Это исключит ложные показатели, погрешности.
- После заполнения шкалы флботонометра физраствором — можно отсоединить трубку, ведущую к системе инфузионной терапии. Спустя несколько минут аппарат начинает показывать результаты измерений.
Несмотря на то, что техника измерения старая, он все еще широко применяется в медицинской практике. На смену механическому флеботонометру приходят электронные аналоги.
Они способны строить графики, выводить наглядные показатели на экран. Кроме того, не требуют такой квалификации от персонала и проще в установке.
В остальном, алгоритм измерения ЦВД прежний: введение катетера, его фиксация, проверка техники выполнения процедуры, получение и обработка результатов.
Как проводится измерение?
Для того чтобы измерить значение ЦВД можно воспользоваться несколькими методиками:
- техника измерения линейкой и капельницей;
- система Медификс;
- метод прямой манометрии с применением катетера Swan-Ganz;
- альтернативные неинвазивные способы — визуальное определение, к примеру, проверка вздутия вен на шее или руках в разных положениях тела.
Однако самым распространенным методом определения ЦВД, отличающимся точностью и простотой применения, считается аппарат Вальдмана (флеботонометр).
Это высокий штатив со шкалой делений, который располагается вдоль длинной стеклянной трубки с переходником, заполняющейся физраствором.
Алгоритм измерения ЦВД с помощью флеботонометра выглядит следующим образом:
- Предварительно удаляются все пузырьки воздуха из системы посредством открытия крана и промывки системы физиологическим раствором. Попадание пузырьков в организм больного недопустимо, так как может не только привести к ошибкам в измерении, но и спровоцировать возникновение воздушной эмболии.
- Прибор располагают таким образом, чтобы нулевое деление находилось параллельно правому предсердию.
- Для проведения процедуры пациент принимает положение лежа. Затем измеряется высота грудины над поверхностью кровати. Полученное значение делят на три и соотносят с нулевым уровнем, который расположен на 2/3 выше кровати.
- Осуществляется подключение флеботонометра к инфузионной системе с помощью использования переходника и соединительной трубки, у которой имеется зажим.
- Затем эта трубка заполняется физиологическим раствором и фиксируется зажимом во избежание возможных утечек.
- Далее аппарат подсоединяют к яремной или подключичной вене.
- Снимается фиксирующий зажим, чтобы раствор начал поступать.
- Спустя пару минут после поступления раствора, на шкале делений флебонометр показывает его уровень, по которому и определяется показатель ЦВД.
Усовершенствованные методы позволяют проводить мониторинг с использованием электродатчиков, показания и диаграммы которых выводятся на экран прибора.
Причины повышения показателя
Среди возможных факторов, провоцирующих рост центрального венозного давления:
- Инфаркт. Острое нарушение питания сердечной мышцы, миокарда. Сопровождается критическим повышением не только ЦВД, но и артериального давления, общей дисфункцией кардиальных структур. Контроль показателя нужен не всегда, целесообразность определяет врач, исходя из текущего состояния пациента.
- Кардиогенный шок . Неотложное, критическое расстройство. Летальность даже на фоне терапии составляет более 90%. Что типично для патологии, она крайне требовательна к качеству проводимого лечения и профессионализму докторов, малейшие ошибки стоят пациенту жизни. Измерение центрального венозного давления при кардиогенном шоке показано всегда.
- Перикардит. Скопление жидкости (гидроперикард) или крови (гемоперикард) в специальной оболочке, сумке, заключающей сердце. Развивается в результате перенесенных травм, медицинских диагностических или лечебных вмешательств. Возможно и спонтанное формирование.
В любом случае, контроль давления в правом предсердии и малом круге кровообращения — это жизненно важная мера.
- Травмы кардиальных структур. Любые, особенно, сопровождающиеся нарушением анатомической целостности тех или иных тканей.
- Острая сердечная недостаточность . Для этого заболевания патогномонично (типично) опасное резкое падение сократительной способности миокарда, и насосной функции мышечного органа.
Как итог, формируется недостаточная трофика всех систем и тканей. Питания мало, как и кислорода, начинаются ишемические процессы, в том числе и в самом сердце, которое получает полезные вещества вместе с кровью по коронарным артериям.
Венозный показатель увеличивается в результате рефлекторной реакции, которую скорректировать организм не в силах.
Контроль центрального давления также требуется при декомпенсации хронической сердечной недостаточности , когда болезнь актуализируется и переходит в острую фазу.
- Воспалительные поражения сердца. В частности миокардит. Обычно он имеет инфекционное происхождение. Возможен аутоиммунный вариант, организм атакует клетки мышечного слоя сердца сам, в результате ошибочной реакции, сбоя.
Состояние нестабильно, непредсказуемо реагирует на введение препаратов внутривенно, потому необходим постоянный контроль объективных показателей ЦВД.
Это ключевые причины. Однако перечень неполный, есть и другие факторы изменений венозного давления. Например, выраженная аритмия с нестабильностью частоты сокращений, травмы головного мозга, влияющие на регулирование работы кардиальных структур.
Возможна провокация расстройства после развития тромбоэмболии легочной артерии, пневмоторакса, травм органов дыхательной системы. Речь идет о превышении уровня, то есть от 90-100 мм водн. столба и более.
Все что в этом диапазоне — норма, динамические изменения в течение дня обязательно случаются. Они не относятся к проявлениям патологии.
Это нужно учитывать при постоянном измерении, в том числе у лежачих больных.
Расшифровка показателей
Определение уровня давления в центральных венах позволяет оценить степень тяжести состояния пациента и вовремя распознать опасные патологии. Для этого необходимо знать не только норму ЦВД, но и причины, способные повлиять на параметры.
Расшифровка показателей:
| Уровень | Значения в см. вод. ст. |
| Низкий | Менее 6 |
| Нормальный | От 6 до 12 |
| Высокий | Выше 12 |
В силу физиологии в III триместре беременности (30-42 недель) допускаются повышенные значения ЦВД, при этом нормальные показатели варьируются в пределах 5-8 см. вод. ст.
Изменения ОЦК, сосудистого тонуса и сердечной деятельности могут проявляться отдельно или в совокупности друг с другом.
Поэтому для оценки степени тяжести состояния пациента при сердечной недостаточности, уменьшении ОЦК или нарушениях гемодинамики часто используют «экспресс-индекс» — соотношение между ЦВД, частотой сердечных сокращений и артериальным давлением.
Показатели экспресс-индекса:
| Состояние пациента | Значение ЭИ |
| Норма у здорового человека | 60-75 |
| Гиповолемия (снижение ОЦК) в сочетании с сердечной недостаточностью | 90-140 |
| Изолированная гиповолемия | 20-25 |
| Сердечная слабость при нормоволемии (нормальный ОЦК) | 150-190 |
| Сердечная недостаточность в совокупности с гиперволемией (избыток жидкости в организме) | 200-300 |
Так как нормальные показатели ЦВД изменяются в больших пределах, наиболее значимым при выявлении патологий считается контроль его уровня в динамике.
Для этого проводят пробы с введением разного объема инфузионного раствора. То есть вводят небольшое количество жидкости, одновременно проверяя изменения уровня давления в центральных венах.
Ответная реакция организма на введение раствора может указывать на разные состояния, к примеру:
- повышение параметра более чем на 5 см. вод. ст. — свидетельствует о нарушении сократительной способности миокарда, введение раствора останавливают;
- рост показателя на 2 см. вод. ст. и менее — указывает на уменьшение ОЦК, раствор продолжают вводить.
При этом проверку проводят в несколько этапов, так как одновременно оценивают массу других значений — показания АД, суточная норма мочи, сатурация и прочие.
Только верная интерпретация специалистом уровня ЦВД в динамике с оглядкой на другие показатели позволит верно подобрать методы терапии.
Причины понижения ЦВД
Виновников падения центрального венозного давления не меньше, но они относятся к специфическим состояниям.
- Кардиогенный шок. Как ни странно, это изменение может провоцировать как повышение, так и понижение уровней ЦВД. Потому как и сам процесс нестабилен, встречаются резкие скачки. Это крайне опасно.
- Обезвоживание. Тяжелое. При восстановлении объема циркулирующей в организме жидкости можно добиться полного излечения. Но нужен контроль ЦВД, чтобы не допустить острой сердечной недостаточности или вовремя купировать ее, в начальный период.
- Центральное венозное давление падает при прочих формах шока: травматическом, анафилактическом. Однако это следствие. При коррекции первичной причины удается стабилизировать уровни, привести организм в норму. Целесообразность установки катетера и измерения ЦВД в таких ситуациях спорная, решается на усмотрение специалистов.
- Возможны проблемы в работе сердца на фоне тромбоэмболии легочной артерии , острой дыхательной недостаточности. Однако это скорее исключения из правил. Подобные патологические процессы в основном сопровождаются скачками ЦВД при параллельном снижении сократительной способности миокарда.
Визуальная оценка пациента
Обнаружить рост венозного давления с точностью удается только по результатам измерения. Для этого нужен аппарат, флеботонометр.
Однако заподозрить изменения можно посредством простого наблюдения, оценки некоторых визуальных факторов и пальпации сосудов.
Для роста уровня ЦВД характерны такие моменты:
- Набухание вен на шее. В состоянии покоя они выглядят крупными, хорошо заметны, пальпируются без проблем. При этом отсутствует какая-либо реакция на перемены положения тела, причина в застое крови, нарушении оттока.
- При проведении специальной пробы с надавливанием на правое подреберье, усиливается пульсация, признаки набухания становятся более заметными.
Это недостаточно информативные методики, но для примерной оценки они подходят хорошо.
Снижение центрального венозного давления выявляется несколько сложнее, с помощью линейки.
Пациента кладут на кушетку с приподнятой головой и туловищем. Примерно 45 градусов, чтобы тело находилось выше ног. Пульсация яремных вен (на шее) должна быть видна на уровне 3.5-4.5 см выше ключицы. Ее отсутствие говорит о низком показателе.
Что касается диагностики основной патологии, она проводится в срочном порядке или же начинается уже после коррекции заболевания, частичной стабилизации состояния.
Перечень мероприятий зависит от конкретного расстройства. Как минимум, это ЭКГ, измерение артериального давления, ЭХО-КГ, по потребности коронография, МРТ, дуплексное сканирование и пр.
Лечебные мероприятия
Лечебные мероприятия, которые проводят при увеличении или снижении ЦВД, зависят от особенностей патологии, которые вызвали данные изменения, а именно:
- При инфаркте миокарда − стентирование или тромболитическую терапию.
- При кардиогенном шоке − обезболивание и мероприятия, направленные на коррекцию нарушения сократимости сердечной мышцы.
- При гиповолемии − инфузионную терапию. При этом восполняется объём ОЦК. Используют растворы кристаллоидов и коллоидов. Молекулы коллоидных растворов являются более крупными, они задерживают жидкость в сосудах. Молекулы кристаллоидного раствора более мелкие по своему строению. Их применение при большом объеме кровопотери необходимо совместно с коллоидами.
- Необходимо следить за состоянием вен. При возникновении варикозной болезни назначаются флеботоники и компрессионный трикотаж. Данные мероприятия позволяют профилактировать тромбоэмболию лёгочной артерии.
Состояния, сопровождающиеся изменением венозного давления, часто приводят к летальному исходу. Поэтому важно при возникновении жалоб сразу обращаться к врачу.
Если имеются заболевания сердечно-сосудистой системы, необходимо регулярно наблюдаться у врача, проходить диспансеризацию.
К исследованиям, которые необходимо проводить при заболеваниях сердца, относят:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови с измерением сердечных тропонинов;
- электрокардиограмму;
- эхокардиографию;
- непосредственно консультацию кардиолога.
Методы лечения
Терапия зависит от конкретного состояния. Так, на фоне падения объема циркулирующей жидкости или соединительной ткани проводят внутривенные введения растворов, при необходимости назначают переливание крови.
Кардиогенный шок, сердечная недостаточность корректируются симптоматически. Затем проводится коррекция расстройства (уже после выведения пациента из неотложного состояния).
Тампонада перикарда требует пункции, дренирования полости, откачивания жидкости, экссудата или крови.
Важно на протяжении всего первичного лечения контролировать уровни ЦВД, при необходимости сокращая или увеличивая дозу препарата.
Как проводится лечение и нормализация?
Лечение пациента при повышении или понижении показателей давления в венах и правом предсердии зависит непосредственно от фактора, спровоцировавшего это состояние:
- При сердечно-сосудистой недостаточности — проводят восстанавливающую терапию сократительной способности сердечной мышцы.
- При гиповолемии — назначают введение кровезаменителей или кристаллоидов.
- Шоковые состояния — устраняют причину шока с последующим восстановлением работы органов.
- Тампонада сердца — проводят пункцию, чтобы удалить избыток жидкости.
Для нормализации и профилактики ЦВД назначают венотоники, обладающие следующими эффектами:
- укрепляют стенки сосудов, делая их менее проницаемыми;
- положительно влияют на тонус вен, повышая их эластичность;
- активно противодействуют воспалительным процессам.
Прогноз
Перспективы опять же зависят от первичного заболевания и качества проводимой терапии.
- Кардиогенный шок летален в большинстве случаев, сердечная недостаточность заканчивается гибелью почти в 45-60% ситуаций.
- Миокардит, скопление жидкости дает летальность около 25-30%. То же касается и инфаркта.
Цифры очень приблизительные. Конкретные прогнозы зависят от ситуации.
ЦВД в медицине используется для оценки работы сердца в неотложных состояниях, динамики расстройства, исследования качества проводимой терапии.
Необходим ли контроль показателя — определяет врач на основании подробностей клинического случая.
Категория: Сестринское дело в реаниматологии/Реанимация и интенсивная терапия при острой сердечно-сосудистой недостаточности
У реанимационных пациентов большое значение придаётся величине центрального венозного давления (ЦВД). Имеет значение не только его абсолютная величина в норме от 90 до 120 мм. вод. ст., но и изменение её в динамике
.
Для измерения ЦВД используют аппарат Вальдмана
. Основной частью этого прибора является манометр — стеклянная градуированная трубка диаметром 3 мм и длиной 40-50 см. От нижнего конца манометра отходит резиновая трубка, которую присоединяют к катетеру, расположенному в центральной вене (подключичной или яремной). Аппарат заполняют стерильным изотоническим раствором натрия хлорида. Пациент лежит на спине в строго горизонтальном положении. Термин «ЦВД» означает давление в правом предсердии. Проекция правого предсердия соответствует границе верхней и средней трети переднезаднего размера грудной клетки у лежащего человека. На этом уровне устанавливают нулевую отметку манометра. При соединении аппарата Вальдмана с венозным катетером уровень жидкости в манометре будет показывать ЦВД в мм. вод. ст..
См. реанимация и интенсивная терапия при острой сердечно-сосудистой недостаточности
- Зарянская В. Г. Основы реаниматологии и анестезиологии для медицинских колледжей (2-е изд.)/Серия ‘Среднее профессиональное образование’.- Ростов н/Д: Феникс, 2004.
- Барыкина Н. В. Сестринское дело в хирургии: учеб. пособие/Н. В. Барыкина, В. Г. Зарянская.- Изд. 14-е. — Ростов н/Д: Феникс, 2013.
• Расположите пациента так, чтобы хорошо видеть у него внутренние яремные вены и их пульсацию. Исследование советуют начинать с положения головы под углом 45°, но на самом деле угол не имеет значения, главное, чтобы вены хорошо визуализировались. Если увидеть внутренние яремные вены не получается, ЦВД измеряют на наружных.
• Определите наиболее высокую точку пульсации внутренней яремной вены («мениск»), которая обычно видна на выдохе и совпадает с максимумом волн А и V. Она будет выполнять роль прикроватного манометра.
• Найдите угол Луи (место соединения рукоятки и тела грудины). Эту точку принимают за «нулевую» при определении давления в яремной вене (ЯВД), в отличие от стандартной точки для отсчета ЦВД — центра правого предсердия.
• Измерьте в сантиметрах расстояние по вертикали от грудинного угла до точки максимальной пульсации вен. Для этого расположите две линейки под прямым углом: одну горизонтально (параллельно мениску), а другую — вертикально, касаясь первой линейки и угла грудины. Расстояние между углом грудины и мениском и будет равно ЦВД.
• Чтобы получить значение ЦВД, прибавьте к ЯВД 5 см.
Метод основан на том факте, что центр правого предсердия (венозное давление в котором принимают равным нулю) находится приблизительно на пять сантиметров ниже угла грудины. Это соотношение характерно для людей с нормальным телосложением и ростом, и не зависит от положения тела.
Таким образом, при использовании как точки отсчета угла грудины вертикальное расстояние в сантиметрах до вершины столба крови в яремной вене оказывается равно ЯВД. Прибавление 5 см к ЯВД позволяет получить значение ЦВД.
Как правильно произносить фамилию: «Луи» или «Льюис»?
Это зависит от ситуации. Если вы имеете в виду угол грудины, то произносить следует на французский манер, поскольку термин предложил впервые описавший его французский хирург Антуан Луи (доктор Луи больше известен благодаря совместному с терапевтом Жозефом-Игнасом Гильотеном изобретению, отрубавшему головы аристократам как раз чуть выше угла грудины).
Если же вы говорите о процедуре измерения ЦВД относительно угла грудины, то произносить фамилию следует на английский манер, поскольку именно британский врач сэр Томас Льюис (ученик МакКензи) впервые обнаружил, что в норме пульсация яремных вен видна на 2-3 см выше угла Луи.
Впоследствии этот прием (оценка ЦВД путем добавления 5 см по вертикали относительно уровня внутренних яремных вен над углом Луи) получил название «метода Льюиса». Так что на самом деле неважно, как вы его назовете, оба названия верны.
Назовите нормальное значение ЦВД.
При оценке по методу Льюиса нормальное ЦВД должно составлять менее 7 см водного столба (некоторые специалисты предлагают величину 8 см вод. ст.). Это означает, что давление в яремных венах (т.е. пульсовое давление) не должно превышать 2-3 см (ширина двух пальцев) над углом Луи.
Как можно еще быстрее оценить ЦВД?
Замечательный, быстрый и удобный метод — это усадить пациента. Если у сидящего пациента видны вены шеи, значит, ЦВД у него превышает 7 см вод. ст., что является патологией. Ключицы расположены на 2 см выше угла грудины, значит, при нормальном ЦВД вены за ними видны не будут.
5. Существуют ли альтернативные методы определения ЦВД?
Да, но они недостаточно проверены:
• Способ фон Реклингаузена
. Пациента, находящегося в положении лежа, просят положить ладонь одной руки на бедро, а ладонь второй — на кровать (т.е. на 5-10 см ниже первой руки). Если вены на обеих руках вздуты, то ЦВД повышено. Если, напротив, вены набухли только на нижней руке, ЦВД можно считать нормальным.
• Альтернативный, но похожий способ
заключается в осмотре вен тыльной стороны кисти во время медленного пассивного поднятия руки пациента, лежащего на спине. Высоту уровня, на котором вены спадаются, измеряют по отношению к углу Луи. Эту величину принимают равной ЦВД.
Оба метода могут дать ложные высокие значения ЦВД вследствие локальной обструкции или констрикции периферических вен. Поэтому для широко использования эти методы применять не рекомендуют.
6. Насколько точно клиническое измерение ЦВД?
Правильно (и при стабильном состоянии пациента) проведенное измерение может быть весьма точным. Результаты приблизительной оценки ЦВД у постели больного в 90% случаев отличаются от показателей, полученных при катетеризации вен, не более чем на 4 см вод. ст. Все же результаты, полученные разными исследователями (и одним и тем же исследователем), могут различаться на 7 см вод. ст.
Проблема становится особенно актуальной при нестабильном состоянии пациента, при котором точность оценки играет важнейшую роль. Например:
• При обследовании 50 пациентов реанимационных отделений показатели ЦВД весьма точно совпадали у студентов и врачей-ординаторов, реже — у студентов и врачей-консультантов, еще реже — у ординаторов и штатных врачей. К факторам, влиявшим на точность оценки, относились: изменение положения тела пациента, плохое внешнее освещение, путаница между определением пульсации вен и сонных артерий, изменения ЦВД при дыхании.
• В ходе второго исследования врач-консультант, сотрудник отделения интенсивной терапии, ординатор, интерн и студент оценивали ЦВД у 62 больных по шкале: низкое, нормальное, высокое, очень высокое. Ответы сравнивали с результатами катетеризации правых отделов сердца. Чувствительность клинического исследования составила для низкого ( 7 мм рт. ст.) ЦВД 0,33, 0,33 и 0,49 соответственно. Специфичность исследования оказалась равной 0,73,0,62 и 0,76 соответственно.
Точность измерений была выше при низком сердечном индексе ( 18 мм рт. ст.). Менее точными оказались измерения у пациентов, находившихся в коме или на искусственной вентиляции легких. Более высокая надежность (совпадение результатов у разных исследователей) не приводила к большей точности.
• В ходе третьего исследования Эйзенберг и его сотрудники сравнили данные клинического обследования пациентов в критическом состоянии с показателями, полученными при катетеризации легочной артерии. Сравнивали различные гемодинамические показатели, в том числе и ЦВД. Врачам предлагали на основании клинических данных предсказать, окажется ли ЦВД 6 мм рт. ст. Результаты оказались верными только в 55% случаев. Чаще значение ЦВД врачи занижали (в 27% и 17% случаев соответственно).
Итак, какой вывод можно сделать о клиническом значении оценки ЦВД?
По сравнению с показателями, получаемыми при катетеризации ), клиническая оценка ЦВД в целом неточна, особенно при тяжелом состоянии пациента. Например, при вышеописанном обследовании 50 пациентов, находившихся в крайне тяжелом состоянии, общая точность измерений составила 56%. Все врачи, проводившие измерения (студенты, ординаторы и штатные сотрудники), были склонны недооценивать величину ЦВД (см. вопр. 96), и более высокий уровень образования не гарантировал точности измерения.
В действительности коэффициент корреляции между результатами клинической оценки ЦВД и катетеризации вены оказался самым высоким у студентов (0,74), немного ниже — у ординаторов (0,71), и самым низким — у штатных врачей (0,65). Сопоставимость результатов несколько улучшилась после исключения из исследования пациентов, находящихся на искусственной вентиляции, т.к. считается, что ЦВД более надежно определять при спонтанном дыхании пациента. Поэтому оценка ЦВД у постели больного может быть точна только в следующих наиболее выраженных случаях:
• При низком ЦВД
по данным клинической оценки вероятность выявления низкого ЦВД при катетеризации увеличивается в три раза. Маловероятным в этом случае становится получить высокие значения ЦВД.
• Высокое ЦВД
, измеренное у постели больного (пульсация вен шеи на три и более сантиметров выше угла Луи), в четыре раза повышает вероятность получения высоких значений ЦВД при катетеризации. Ни у кого из пациентов с выявленным клинически высоким ЦВД результаты инструментального измерения не были низкими.
• И наконец, нормальные результаты клинической оценки ЦВД
диагностически незначимы (отношение правдоподобия приближается к 1). Таким образом, если клинически получено нормальное ЦВД, выводов относительно истинного ЦВД у пациента сделать невозможно.
Почему при клинической оценке ЦВД существует тенденция к занижению результата?
Потому что частично или полностью выпрямленное положение тела, необходимое для визуализации вен шеи, увеличивает расстояние между углом Луи и точкой отсчета («нулем») на 3 см. Чтобы избежать этой недооценки, многие врачи измеряют ЦВД на выдохе.