Химиотерапия широко используется для лечения онкологических заболеваний. Специальные препараты препятствуют делению раковых клеток, но в то же время они воздействуют и на другие клетки организма. Это приводит к возникновению различных побочных эффектов, одним из которых является лейкопения – снижение лейкоцитов в крови.
Согласно статистике, снижение лейкоцитов в крови после химиотерапии становится заметным примерно на 5-8 день после начала приема препаратов. Частота возникновения этого побочного эффекта оценивается по-разному: если по мнению одних исследователей можно говорить о 16 % пациентов, страдающих от лейкопении, то по мнению других ученых доля людей со сниженным уровнем лейкоцитов достигает 59 % от всего количества тех, кому назначили химиотерапию.
Лейкоциты или белые кровяные клетки защищают организм от всего, что является для него генетически чужеродным. Они делятся на две группы:
- гранулоциты – эозинофилы, нейтрофилы и базофилы;
- агранулоциты – моноциты и лимфоциты.
У каждого типа клеток – своя четко определенная функция.
Эозинофилы формируют противопаразитарный иммунитет. Также они отвечают за некоторые реакции гиперчувствительности и могут быть как возбудителями аллергических реакций, так и их ингибиторами.
Нейтрофилы обеспечивают защиту организма от грибков и бактерий. В их цитоплазме есть гранулы, которые содержат протеолитические ферменты, уничтожающие патогенные микроорганизмы.
Базофилы участвуют в аллергических реакциях и воспалительных процессах. В их цитоплазме содержатся гранулы с гистамином, который при освобождении способствует расширению капилляров и снижению артериального давления.
Моноциты – это предшественники макрофагов. Они участвуют в фагоцитарной реакции, захватывая и переваривая твердые частицы.
Лимфоциты делятся на несколько групп и, в зависимости от специализации, способны продуцировать антитела, регулировать и подавлять иммунный ответ, бороться с вирусными, опухолевыми и атипичными клетками.
Чем опасна лейкопения?
Побочные действия свойственны всем видам противоопухолевого лечения, даже если оно проводится по современным стандартам. Большая часть осложнений, в том числе и связанных с подавлением кроветворения, таких как лейко- и нейтропения, развивается отсрочено, когда пациент уже не находится в условиях стационара, а выписан под амбулаторное наблюдение.
Лейкопенией называется такое состояние, которое характеризуется снижением уровня лейкоцитов в крови.
Лейкоциты – это белые кровяные тельца. Одна из разновидностей форменных элементов крови наряду с эритроцитами и тромбоцитами.
Главная функция лейкоцитов — это защита организма от инфекций, чужеродных белков и инородных тел, способных нанести ему вред и нарушить баланс биохимических реакций.
Содержание лейкоцитов в крови не является постоянным, оно динамически изменяется в течение дня в зависимости от времени суток и функционального состояния организма. Например, уровень лейкоцитов повышается не только во время наличия какого-либо воспаления в организме, но и обычно несколько повышается к вечеру, после приёма пищи, а также после физического и эмоционального напряжения.
Но мы говорим о тех случаях, когда количество лейкоцитов снижается.
Этому всегда имеется какая-то причина, в том числе это закономерное осложнение противоопухолевого лечения.
Влияние нутритивной поддержки на рост опухоли
В настоящее время не получены доказательные клинические данные, свидетельствующие о воздействии длительного искусственного питания на опухолевый рост.
Рекомендации по проведению нутритивной поддержки:
Клинически значимый эффект наступает в течение 2-х недель.
Длительность приёма не ограничена.
Сипинговые смеси необходимо употреблять медленно и маленькими глотками через трубочку в течение 20-30 мин.
Нутритивные смеси можно употреблять как охлажденными, так и теплыми, но не выше + 40 °C.
На основе специализированного питания можно готовить молочные коктейли, добавлять его в каши, пюре, салаты и десерты.
Большинству пациентов необходимо продолжать нутритивную поддержку на амбулаторном этапе в рамках реабилитации.
Почему это состояние имеет для нас значение?
Лейкоциты отвечают за иммунитет и сопротивление различным неблагоприятным факторам, поэтому при снижении их уровня в крови в первую очередь страдает «оборона» организма.
В этом случае человек становится более уязвим для любой инфекции: бактериальной, вирусной или грибковой.
В большинстве случаев при развитии инфекционных осложнений специализированное противоопухолевое лечение должно быть отложено. Следовательно, помимо главной опасности для человека, которая заключается именно в инфекционном процессе, мы еще сталкиваемся и с тем, что приходится откладывать лечение онкологического заболевания на неопределенный срок до тех пор, пока мы не разберемся с инфекцией.
Нуждаются ли в нутритивной поддержке пациенты с повышенной массой тела?
Существует такое понятие как саркопеническое ожирение. Это состояние характеризуется тем, что мышечная масса тела снижается, но это визуально не заметно за счет наличия избыточной жировой массы. Саркопеническое ожирение достоверно ухудшает прогноз заболевания.
В состав смесей, применяемых для питания у пациентов с избыточной массой тела, включены следующие компоненты:
- аминокислоты и их производные: аргинин, глутамин, орнитин, таурин;
- липиды: омега-3 ненасыщенные жирные кислоты (EPA), триглицериды со средней длиной цепи (МСТ), короткоцепочные триглицериды;
- антиоксиданты: альфа-токоферол, глутатион и др.;
- пищевые волокна – только в энтеральных смесях.
Почему важно знать о лейкоцитарной формуле?
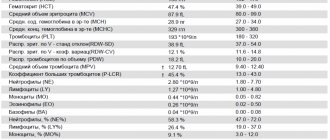
Существует так называемая лейкоцитарная формула, которая формируется из подвидов лейкоцитов: моноцитов, эозинофилов, базофилов, лимфоцитов и нейтрофилов.
Каждый из видов выполняет собственную специфическую для него функцию, хотя в основе лежат именно иммунные процессы.
Когда мы получаем результаты клинического анализа крови, уровень лейкоцитов в нем может быть нормальным, но какую часть от этого общего показателя составляет тот или иной подвид, сказать навскидку невозможно. При этом для планирования системного лечения это очень важно. Именно поэтому онкологи требуют, чтобы в анализах крови было указано абсолютное число всех подвидов лейкоцитов. Обращать на это внимание должен и пациент, когда получает результаты анализов.
Наибольший интерес для химиотерапевтов представляют нейтрофилы. Этот подвид лейкоцитов играет очень важную роль в защите организма от бактериальных и грибковых инфекций и сравнительно меньшую — в защите от вирусных инфекций. В противоопухолевой или антигельминтной защите нейтрофилы практически не играют роли, в этих процессах участвуют другие клетки.
При проведении химиотерапии уровень нейтрофилов критично важный показатель. Если количество нейтрофилов падает ниже 0,5х10*9/л, то нормальная микрофлора, которая присутствует, например, во рту или кишечнике, может вызывать инфекции. Если количество снижается до < 0,2х10*9/л, воспалительная реакция может быть подавлена, и обычные признаки воспаления – лейкоцитоз или лейкоциты в моче или в месте инфекции могут не наблюдаться. Острая тяжелая нейтропения, особенно при наличии другого фактора (например, онкологического заболевания и факта противоопухолевого лечения), существенно нарушает функцию иммунной системы и может привести к развитию молниеносных смертельных инфекций. Целостность кожи и слизистых оболочек, кровоснабжение тканей и питание пациента также влияют на риск развития инфекций.
Если же провести химиотерапию, несмотря на низкий уровень лейкоцитов в целом и нейтрофилов в частности, то это приведет к полному угнетению работы костного мозга, в котором у нас образуются и созревают клетки крови. Это гарантирует развитие всевозможных осложнений, с которыми придется долго и упорно бороться с вероятностью успеха 50/50. Поэтому лучше лечение отложить на неделю, чтобы дать организму самостоятельно восстановиться, чем провести цикл и потом вернуться к терапии в лучшем случае через месяц.
При лечении рака молочной железы, желудочно-кишечного тракта, онкогинекологических заболеваний, раке легкого и других опухолей применяются различные комбинации препаратов, которые обладают разной степенью токсичности.
Поэтому в каждом отдельном случае лечащий врач принимает решение о безопасности проведения очередного цикла химиотерапии индивидуально исходя из текущей ситуации.
Не стоит требовать и уговаривать лечащего врача провести лечение, несмотря на плохие результаты анализа крови. Врач в таком случае не хочет сделать вам хуже, а он реально оценивает риски и старается вас от них оградить.
Можно ли поднять уровень лейкоцитов и нейтрофилов?
Химиопрепараты – это токсичные вещества. К их применению существуют показания и противопоказания, потому что они могут как помочь пациенту, так и очень сильно навредить, если использовать их бездумно. Единственным подходящим и разумным методом повышения уровня лейкоцитов и нейтрофилов является ожидание.
Да, это действительно так.
Во-первых, потому что каждый организм имеет свои особенности и не всегда способен восстановиться к тому времени, которое предусмотрено рекомендациями.
Интервалы между циклами являются оптимальными, но при этом отклонение от сроков на 1-2 недели (иногда и больше, если потребуется) является допустимым, если имеются противопоказания к проведению химиотерапии.
Во-вторых, любые препараты, которые стимулируют повышение уровня лейкоцитов и нейтрофилов опасны тем, что после нескольких таких стимуляций резерв костного мозга может быть истощен, и после этого восстановление будет проходить намного дольше и будет сопряжено с возможными осложнениями.
Если лейко- и нейтропения постоянная, и организм не восстанавливается должным образом даже при увеличении интервалов между циклами, то назначаются специализированные препараты, которые должны применяться только под наблюдением врача в строго показанных ситуациях.
Любые так называемые иммуномодуляторы, стимуляторы иммунитета никакой пользы не принесут, эффекта от них не будет, потому что лейкоциты все равно будут снижаться на фоне химиотерапии, так и должно быть, но при этом такие препараты могут спровоцировать развитие нежелательных реакций.
Фебрильная нейтропения
Сочетание повышения температуры тела со снижением количества нейтрофилов носит термин фебрильной нейтропении. Это угрожающее жизни пациента состояние, внезапно и остро развивающееся у больных на фоне снижения числа циркулирующих в крови нейтрофилов ниже 0,5х10*9/л.
Критерии:
- количество нейтрофилов в периферической крови <0.5х109/л;
- двукратное за сутки повышение температуры тела >38.00С или однократное повышение температуры >38.30С при измерении температуры во рту. Это значит, что при измерении температуры в подмышечной впадине вас и вашего врача должна начать беспокоить температура выше 37.50С.
Основная проблема состоит в том, что врачам-онкологам очень трудно контролировать это осложнение и своевременно принимать необходимые меры, поскольку у большинства пациентов фебрильная нейтропения развивается в период, когда они уже не находятся в условиях стационара.
Поэтому пациент также должен быть внимателен к своему состоянию и своевременно принимать меры: связаться с врачом, как можно скорее сдать кровь и неукоснительно следовать тому, что рекомендует лечащий врач.
При повышении температуры тела выше 38.00С необходимо как можно скорее сдать клинический анализ крови. Это важно! Без его результата невозможно сказать наверняка есть ли фебрильная нейтропения у пациента, нужны ли какие-либо срочные мероприятия.
Помните, что это осложнение может обернуться большой бедой, если его не распознать и не начать вовремя лечить.
Если имеет место сочетание обоих критериев (количество нейтрофилов в периферической крови <0.5х10*9/л в сочетании с повышением температуры тела до 380-38.30С), необходимо как можно скорее связаться с лечащим врачом или обратиться в онкологическое учреждение по месту жительства.
В отсутствие своевременного лечения в течение 48 часов после развития фебрильной нейтропении летальный исход имеет место в 50% случаев! Даже при проведении антибактериальной терапии риск смертельного исхода сохраняется в 10% случаев.
Это говорит о том, что это очень опасное осложнение, нельзя относиться к нему легкомысленно.
Около 80 % фебрильных эпизодов на фоне сниженного уровня нейтрофилов в крови связаны с развитием инфекции, которая протекает с отсутствием классических симптомов (боль, гиперемия, отёк, жар), а основным критерием инфекционного процесса является высокая температура тела.
До последнего времени лихорадка, возникающая у больного с нейтропенией, являлась основанием для обязательной госпитализации и проведения лечения в стационаре. Однако в результате проведения клинических исследований была создана система оценки осложнений у больных с фебрильной нейтропенией. Врач согласно этой шкале считает баллы и может оценить существуют ли риски при проведении лечения амбулаторно.
Клинические проявления
Развивающаяся лейкопения может стать причиной неприятной симптоматики:
- слабость и утомляемость;
- головокружение;
- признаки интоксикации;
- чувство нехватки воздуха;
- лихорадка, повышенная температура тела;
- вздутие живота;
- частое и болезненное мочеиспускание;
- суставные и мышечные боли, судороги.
При отсутствии специфической медицинской помощи развиваются бактериальные осложнения и обострение хронических инфекций. Что вызывает необходимость в отмене химии, а это, в свою очередь, приводит к рецидиву опухолевого процесса.
Что рекомендуется делать пациентам, у которых развилось данное осложнение
1) При повышении температуры тела срочно сдать анализ крови. Сообщить лечащему врачу о результатах анализа.
При наличии критично низкого уровня лейкоцитов и нейтрофилов очередное введение химиопрепаратов будет отложено до момента полного восстановления.
2) Старайтесь придерживаться полноценного рациона, исключите сырые продукты (то есть мясо, рыбу, яйца, фрукты и овощи) – все продукты без исключения должны быть термически обработаны.
3) Соблюдайте режим работы и отдыха, не нагружайте себя, дайте возможность организму восполнить силы и энергию для скорейшего восстановления.
4) Тщательно соблюдайте личную гигиену, потому как любая инфекция может стать причиной ухудшения состояния.
5) Не посещайте места большого скопления людей без необходимости. Соблюдайте самоизоляцию. Это актуально не только во время нынешней пандемии, ведь риски присоединения инфекций во время фебрильной нейтропении колоссальные – даже ваши домочадцы могут представлять опасность, что уж говорить о большом количестве незнакомцев, например, в магазинах.
6) Если вы вынуждены посетить место с большим количеством людей, например, чтобы сдать анализ крови, то обязательно носите защитную маску. Старайтесь соблюдать дистанцию с окружающими.
К основным препаратам, которые используют при лечении фебрильной нетропении, относятся антибиотики, также используются специализированные препараты для стимуляции повышения уровня лейкоцитов и нейтрофилов – это колониестимулирующие факторы (Г-КСФ).
Эти препараты применяются для ускорения образования, созревания и выброса нейтрофилов из костного мозга в периферическую кровь, где они начинают выполнять свои функции и защищать организм.
Способы нормализации показателей по частым отклонениям
Восстановление крови после химиотерапии основано на введении средств, увеличивающих количество тромбоцитов и стимулирующих образование зрелых эритроцитов. Что помогает поднять содержание гемоглобина, улучшить работу сердца и сосудов, наладить кровоснабжение тканей.
Если у больного появились отеки, инфильтраты, некротические разрушения эпителиального слоя – это говорит о возможной гибели эритроцитарных ростков костного мозга. Помочь в данном случае может переливание крови, тромбоцитарной или эритроцитарной массы. В более тяжелых ситуациях придется прибегнуть к пересадке костного мозга.
Для скорейшего восстановления формулы крови врачом назначаются:
- Сорбифер Дурулес – антианемический препарат. Активные вещества – железа сульфат и аскорбиновая кислота. Благодаря такому составу в организме происходят окислительные процессы и восстановление белка из кровяных телец. Принимаются таблетки перорально (через рот) 1-2 раза в сутки на протяжении трех месяцев или пока не будет достигнут нормальный уровень гемоглобина;
- Феррум ЛЕК – также антианемическое средство с главным компонентом железа гидроксид полимальтозат. Выпускается в ампулах для внутримышечного введения, в жевательных таблетках и в форме сиропа. Дозировка устанавливается индивидуально в соответствии с возрастом, клинической ситуацией и показаниями;
- Тотема – комбинированный антианемический раствор для приема внутрь, содержащий микроэлементы: железо, медь, марганец. Необходимо строго соблюдать режим дозирования, назначенный доктором. Возможно потемнение до черного цвета зубной эмали и каловых масс, что считается нормой;
- Филграстим-Нанолек – стимулятор лейкопоэза, иммуномодулятор для внутривенных и подкожных инъекций. Представляет негликолизированный высокоочищенный белок. Вызывает небольшое увеличение количества моноцитов и значительное повышение нейтрофилов. Уколы делаются из расчета 5-12 мкг на килограмм массы тела. Продолжительность курса длится до установки нормы нейтрофильных гранулоцитов, но не более двух недель;
- Нейпоген – аналог предыдущего с таким же действием для п/к введения.
- Мы рекомендуем принимать капсулы ВИАЛАЙФ или раствор ВИАЛАЙФ, ведь в них содержатся максимально возможная концентрация хлорофилла, который: укрепляет иммунную систему;
- усиливает регенерацию клеток;
- насыщает ткани кислородом;
- оказывает антиоксидантное, противовоспалительное, детоксикационное действие.