Низкий пульс: что делать?
Брадикардия, то есть уменьшение частоты сердечных сокращений – это симптом, причиной которого могут быть как физиологические особенности организма, так и опасные патологии. Какой пульс считать нормой и как не пропустить развитие осложнений рассказала врач-кардиолог.
На вопросы ответила Нино Ревазовна Малания, врач-кардиолог 1 категории ФГБУ «НМИЦ им. акад. Е.Н. Мешалкина» Минздрава России, Член ESC (Европейского общества кардиологов) и РКО (Российского общества кардиологов).
– Брадикардия – что это за состояние?
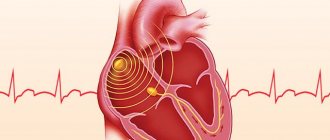
– Сердце является автономным и самодостаточным органом, который работает без нашего участия. Сокращаться и толкать кровь по сосудам его заставляют так называемые «водители ритма» – синусовый узел и атриовентрикулярный узел, которые продуцируют электрические импульсы, под воздействием которых сердце и сокращается.
Национальный институт здоровья (National Institutes of Health (NIH)) определяет брадикардию как частоту сердечных сокращений < 60 ударов в минуту у взрослых, кроме хорошо тренированных спортсменов. Однако в популяционных исследованиях часто используется нижнее пороговое значение < 50 ударов в минуту.
При анализе четырех популяционных исследований, проведенных в Нидерландах, у взрослых в возрасте от 20 до 90 лет самый низкий второй процентиль частоты сердечных сокращений находился в диапазоне от 40 до 55 ударов в минуту в зависимости от пола и возраста.
Синусовые паузы продолжительностью 2 секунды и 3 секунды были описаны во время 24-часового амбулаторного суточного монитора ЭКГ у здоровых пожилых пациентов и бегунов на длинные дистанции соответственно. На основе имеющихся данных разработаны рекомендации1, где наличие синусовой частоты <50 ударов в минуту и / или синусовой паузы > 3 секунд можно использовать для диагностики дисфункции синусового узла. Единственной причиной для рассмотрения любого лечения дисфункции синусов узла является наличие симптомов.
– Какая симптоматика сопровождает это состояние?
– В клинической картине выделяют две основные группы симптомов: церебральные и кардиальные. Постоянные и длительно существующие брадикардии могут проявляться усталостью, повышенной утомляемостью, вялостью, апатией, снижением умственных способностей.
Наиболее ярко проявляются последствия гипоперфузии головного мозга: при острых нарушениях могут возникать внезапные головокружения, спутанность сознания, в более тяжелых случаях – пресинкопальные (или предобморочные) и синокопальные (или потеря сознании) состояния вплоть до развернутой картины приступов Моргании-Эдамса-Стокса.
Брадикардия может приводить к усугублению течения ишемической болезни сердца, артериальной гипертензии и хронической сердечной недостаточности. Клинически снижение толерантности к физическим нагрузкам с обычными в этих случая проявлениями в виде быстрой усталости и одышки.
Брадикардия может стать серьезной проблемой, так как, получается, сердце не перекачивает в организме достаточное количество богатой кислородом крови. Однако у некоторых людей брадикардия не вызывает симптомов или осложнений.
Во время глубокого сна частота пульса может упасть ниже 60 ударов в минуту, что является физиологичным. А у физически активных взрослых (и спортсменов) частота сердечных сокращений в состоянии покоя часто ниже 60 ударов в минуту, что является нормой в данном случае.
– Какие факторы могут влиять на снижение частоты сердечных сокращений?
– При сборе анамнеза у пациента необходимо уточнить частоту, время, продолжительность, сроки возникновения, факторы, провоцирующие и смягчающие симптомы, на основании которых можно заподозрить брадикардию. Важно отметить связь симптомов с лекарственными препаратами, едой, медицинским вмешательством, эмоциональным расстройством, изменением положении тела, физической нагрузкой или другими моментами (мочеиспускание, дефекация, кашель, длительное положение стоя, поворот головы) для дифференциального диагноза.
На синусовый ритм могут влиять следующие факторы, вызывающие брадикардию:
— повышенный тонус парасимпатической нервной системы; повышенное внутричерепное давление (например, при отеке мозга, опухоли, инсульте);
— склеротические изменения мышечного слоя сердца, которое затрагивает синусовый узел;
— воздействие некоторых лекарственных средств для лечения сердечно-сосудистых заболеваний (например, бета-блокаторы, антиаритмики – препараты, влияющие на частоту сердечных сокращений и др.);
— патология работы щитовидной железы (например гипотиреоз — снижение функции щитовидной железы);
— некоторые заболевания сердечно-сосудистой системы (атеросклероз коронарных сосудов, ИБС, кардиосклероз, инфаркт, эндокардит, миокардит, постинфарктные рубцы и др.);
— риски брадиаритмии после операции на сердце (после шунтировании коронарных артерии, открытые операции на клапанах сердца, транскатетерная имплантация аортального клапана, операции при врожденных пороках сердца, трансплантация сердца, после лечения РЧА по поводу нарушении ритма сердца);
— нарушение обмена минеральных веществ и электролитов, участвующих в проведении электрических импульсов в сердце (например, гипокалиемия);
— синдром обструктивного апноэ сна (остановка дыхания во время сна);
— инфекционные и воспалительные заболевания (ревматизм, системная красная волчанка);
— токсическое воздействие (например, отравление свинцом, никотином).
– В каких случаях брадикардия может быть вариантом нормы?
– Если человека на фоне брадикардии клинически ничего не беспокоит, то это может быть вариантом нормы, и отсутствие клинических симптомов может говорить, что головной мозг адаптирован к такому ритму – то есть, это своего рода «норма» для конкретного человека.
Как я уже говорила, во время глубокого сна частота пульса может упасть ниже 60 ударов в минуту, что является физиологичным. А у физически активных взрослых (и спортсменов) частота сердечных сокращений в состоянии покоя часто ниже 60 ударов в минуту, что является нормой в данном случае и расценивается как физиологическая брадикардия.
– Что должно стать поводом обращения к врачу?
– Если пульс стал < 60 в минуту в состоянии покоя без патологических воздействий на ритмоводитель сердца (прием лекарств, влияющих на ритм сердца, токсическое воздействие, заболевания сердечно-сосудистой системы), хотя до этого был 70-80, или у вас появились клинические жалобы (слабость, быстрая утомляемость, головокружения, предобморочные состояния, обмороки и т.д.) – это может свидетельствовать о серьёзных проблемах с сердцем и стоит обратится первично на консультацию к терапевту для обследования.
Что необходимо оценить врачу-терапевту? Клиническую картину пациента и анамнез; 12 канальную ЭКГ; холтеровское мониторирование; эхокардиографию. Другие дополнительные методы исследования на втором этапе обследования будут проводиться по показаниям врача-аритмолога.
– Каким может быть критическое снижение пульса, требующее неотложной помощи?
– Выраженной синусовой брадикардией считается частота сердечных сокращении <40 в минуту в состоянии покоя, которое может привести к развитию сердечной недостаточности и является жизнеугрожающим состоянием (возможно развитие аритмогенного шока, синкопальное состояние, потеря сознания). Данным пациентам показана экстренная имплантация электрокардиостимулятора в условиях рентгеноперационной.
Решение об имплантации электрокардиостимулятора принимается аритмологом после тщательного обследования пациента на основании клинических и медицинских данных.
- 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Delay: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society
2. Клинические рекомендации «Брадиаритмии и нарушения проводимости» МЗ РФ 2021г
Особенности возрастного дисбаланса
У пожилых гипертоников снижение частоты пульса связано с возрастными изменениями миокарда вследствие образования очагов соединительной ткани в области сердечной мышцы. При прогрессировании патологии развивается кардиосклероз, осложнением которого становится ухудшение сократительной активности сердца и деформация проводящей системы, что приводит к замедлению сердечных сокращений даже при условии повышенного кровяного давления. Данный процесс также провоцирует расстройство обменных процессов, что свойственно людям преклонного возраста. Сердечные ткани не требуют поступления большого количества кислорода, поэтому миокард перекачивает кровь с низкой интенсивностью.
Брадикардии подвержены пациенты в возрасте после 60 лет, снижение ЧСС достигает 60–55 уд./мин.
Диагностические мероприятия
Гипертонику, часто выявляющему маленький пульс при приступах артериальной гипертензии, необходимо обратиться к кардиологу для установления причины нарушения. Для выявления сопутствующих болезней следует пройти следующие исследования:
- электрокардиография;
- фонокардиография;
- клинический анализ крови и мочи;
- биохимический анализ на гормоны;
- бактериологическое исследование.
Важно! Для самостоятельного контроля пульса пациентам рекомендуют приобрести электрический тонометр, отображающий показатели артериального давления и частоту сердечных сокращений. Это позволяет выявить маленький пульс в течение дня.
Первые признаки расстройства
При незначительном диссонансе между давлением и пульсом пациенты выявляют основные жалобы на симптомы, характерные для гипертонии. Однако выраженные отклонения от нормальных показателей становятся причиной ухудшения общего состояния.
Приступ головокружения на фоне резкого снижения ЧСС может вызвать возникновение обморочного состояния
Характерными признаками патологического состояния являются:
- Головокружение (дефицит поступления кислорода к тканям головного мозга).
- Одышка (расстройство нормального газообмена в легочной системе).
- Слабость (недостаточное кровоснабжение мышечной ткани приводит к их недостаточному сокращению).
- Сильная утомляемость (нарушение обменных реакций способствует дефициту энергетических запасов в мышечных клетках и накоплению в них специальных химических веществ).
- Боль за грудиной (возникает при значительном снижении пульсового показателя).
Все признаки свидетельствуют о развитии сопутствующих патологий, поэтому требуют очень строгого контроля и дополнительной диагностики у специалистов.
Диагностика
Перед тем, как установить диагноз необходимо пройти ряд исследований, которые подтвердят или опровергнут заболевание. Необходима консультация кардиолога. Врач начинает с опроса и осмотра пациента. После сбора анамнеза пациента направляют на инструментальное обследование. Дополнительно назначают исследования:
- ЭКГ;
- ЭХО КГ;
- МРТ;
- рентген грудной клетки;
- суточное мониторирование по Холтеру;
- нагрузочные тесты;
- консультация невролога.
Своевременная диагностика позволяет выявить недуг, купировать его и начать необходимое лечение.
Профилактика
Профилактика слабого пульса заключается в устранении основного заболевания, которое вызвало брадикардию. Необходимо проходить ежегодное обследование и консультироваться с врачом. Выполнять все его рекомендации и назначения. Соблюдать дозировку и режим приема лекарственных препаратов. Вести осознанный образ жизни:
- правильно питаться и следить за весом;
- заниматься лечебной физкультурой;
- отказаться от вредных привычек.
В целях профилактики ни в коем случае не прибегайте к народной медицине без предварительной консультации с лечащим врачом. На фоне слабого пульса может быть высокое давление. А большинство рецептов связано с продуктами, которые способны повышать давление. Это только навредит вашему здоровью и спровоцирует дополнительные осложнения.
Самый надежны метод профилактики – регулярное обследование. В нашем центре существует несколько программ. Ознакомиться с ними можно по ссылке.
Осложнения при аритмии
.
Ряд нарушений ритма сердца может повышать риск развития таких состояний и заболеваний, как:
- Инсульт
. Когда предсердия фибриллируют, они не способны адекватно перекачивать кровь в желудочки. Замедление тока крови в предсердиях приводит к формированию сгустков. Если от сгустка отрывается небольшой кусочек, он может попадать в ток крови, разносится по всему организму и закупоривать мозговые артерии, вызывая развитие ишемического инсульта, т.е. повреждения или гибели части мозга, а иногда приводит к смерти. - Застойная сердечная недостаточность
. Из-за длительного периода брадикардии или тахикардии, например, фибрилляции предсердий, сердце может сокращаться неэффективно. Контролируя частоту сердечного ритма, можно улучшить сократительную способность левого желудочка и уменьшить признаки сердечной недостаточности.
Как попасть на лечение в Научный центр им. А.Н. Бакулева?
Онлайн-консультации
Нетрадиционные методы лечения
Повысить ЧСС и стабилизировать кровяное давление помогут народные средства, которые основаны на применении лекарственных трав и растений.
Поднять уровень пульсовых сокращений помогут натуральные лекарства из тысячелетника, перечной мяты, и ландыша
Достичь увеличения сократительной активности миокарда можно при помощи следующих рецептов:
- Лимонно-чесночная смесь. Для приготовления необходимо выжать сок из 5 лимонов, затем измельчить половину головки чеснока, добавить 2 ст. л. меда, тщательно перемешать. Настоять в течение 24 часов, принимать по 1 ч. л. 4 раза в сутки перед едой.
- Сок редьки. Удалить верхушку овоща, вынуть небольшое количество мякоти таким образом, чтобы образовалась полость. В углубление добавить 1 ст. л. меда, настоять 2–3 часа. Образовавшийся нектар принимать 3 раза в сутки.
- Ореховая смесь. В емкости смешать 1 стакан кунжутного масла, 500 гр. измельченных грецких орехов и 1 ст. сахара. В отдельную емкость поместить нарезанный лимон, залить его кипятком. Соединить компоненты, перемешав между собой, настоять около 24 часов в недоступном солнечным лучам месте. Принимать 3 раза в день.
Соотношение сердечных сокращений и давления являются важным диагностическим критерием в оценке состояния гипертоника, поэтому некоторые нарушения могут свидетельствовать о развитии сопутствующих заболеваний. В некоторых случаях незначительное отклонение является физиологическим процессом или реакцией организма на некоторые медикаменты. Течение патологии зависит от причины возникновения и функционального состояния сосудистой и сердечной систем. Своевременная диагностика поможет нормализовать состояние пациента и замедлить прогрессирование болезни.