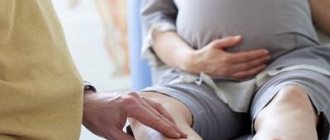
«Голова медузы» это один из симптомов развивающейся при разных патологиях портальной гипертензии, который проявляется возникновением на передней поверхности брюшной стенки расходящихся в разные стороны от пупка видимых, извитых и расширенных вен. Внешний вид просматриваемых через кожу кровеносных сосудов напоминает голову персонажа мифов Древней Греции Медузы Горгоны, у которой вместо волос на голове были змеи.
Появление рассматриваемого симптома может указывать на развитие различных патологий, которые сопровождаются повышением давления в воротной вене и ее ответвлениях. Этот сосуд собирает кровь от всех органов брюшной полости, а нарушение ее оттока провоцирует возникновение множественных дополнительных сосудов коллатералей. Они разветвляются в разные стороны, расширяются и становятся видимыми на коже живота. Вследствие повышения давления в портальной вене у больного развивается асцит, при котором кожа на передней брюшной стенке истончается из-за перерастяжения. В результате сеть расширенных сосудов становится еще более заметной.
Причины
К портальной гипертензии приводят многие тяжелые заболевания сердца, в том числе миокардиты и кардиомиопатии
«Голова медузы» может выявляться у больных с разными патологиями печени и других органов:
- патологии печени: алкогольный, острый или хронический гепатит, гепатоз, первичный или вторичный биллиарный цирроз, саркоидоз, углеводная дистрофия печени, амилоидоз, полипы и новообразования печени, метастазы из других органов;
- опухоли поджелудочной железы;
- желчнокаменная болезнь;
- шистосоматоз;
- патологии сердечно-сосудистой системы: пороки сердца (врожденные и приобретенные), рестриктивная кардиомиопатия, флеботромбоз вен печени при синдроме Бадда-Киари, констриктивный перикардит;
- хроническое отравление гепатотропными ядами;
- осложнения хирургических вмешательств, травм и ожогов;
- прием препаратов для химиотерапии;
- кровотечения из желудка и кишечника;
- инфекционные заболевания органов пищеварения;
- прием высоких доз диуретиков и транквилизаторов;
- внутриутробный тромбоз вен печени.
ПЕРЕБІГ ЗАХВОРЮВАННЯ
Шлунково-стравохідні варикозно розширені вени (ВРВ) є найбільш вагомими у клінічному плані порто-системними колатералями, тому що їх розрив призводить до варикозної кровотечі, найчастішого летального ускладнення цирозу — вже перший її епізод супроводжується смертністю 30–50%. Варикоз та варикозні кровотечі — ускладнення цирозу, які безпосередньо спричинені портальною гіпертензією. Пацієнти з цирозом та гастроезофагеальними вариксами мають показники ГПВТ щонайменше 10–12 мм рт. ст.
Шлунково-стравохідні ВРВ наявні у близько 50% хворих з цирозом. Їх наявність корелює з важкістю захворювання печінки (таблиця 2): якщо при класі А за Child-Pugh лише 40% пацієнтів мають варикоз, то при класі С він є у 85% хворих. У пацієнтів з первинним біліарним цирозом варикоз та варикозні кровотечі можуть розвиватись на ранньому етапі захворювання, навіть за відсутності встановленого діагнозу цирозу. Встановлено також, що 16% пацієнтів з гепатитом C і мостоподібним фіброзом мають варикозне поширення вен стравоходу.
У пацієнтів без варикозу останній розвивається з частотою 8% на рік, найсуттєвішим предиктором розвитку варикозу в пацієнтів, які його не мають при первинному ендоскопічному огляді, є показник ГПВТ >10 мм рт. ст. У пацієнтів з малими ВРВ великі варикси розвиваються з частотою 8% на рік. Декомпенсований цироз (Child B/C), алкогольний цироз і наявність “червоних знаків” при первинній ендоскопії є головними ознаками, пов’язаними з переходом від малих вариксів до великих (Merli M. et al., 2003). Японські автори у своїй класифікації надають суттєвого значення синюватому забарвленню ВРВ.
Варикозні кровотечі трапляються з частотою 5–15% на рік, а найважливішим предиктором кровотечі є розмір ВРВ, з найвищим ризиком першої кровотечі (15% на рік) у пацієнтів з великими ВРВ (The North Italian Endoscopic Club for the Study and Treatment of Esophageal Varices, 1988). Іншими предикторами кровотечі є декомпенсований цироз (Child B/C), синюшний колір вени, наявність під час ендоскопії червоних знаків. Хоча кровотечі з варикозно розширених вен стравоходу зупиняються самостійно у майже 40% хворих, та, незважаючи на досягнення в лікуванні за останні 10 років, вони асоціюються із смертністю щонайменше 20% в межах 6 тижнів. Пацієнтів з ГПВТ >20 мм рт. ст. (виміряним протягом 24 год. після варикозної кровотечі) було визнано такими, що мають вищий ризик раннього рецидиву кровотечі (повторна кровотеча упродовж першого тижня після надходження) або невдалої зупинки кровотечі (83% на противагу 29%) і вищу однорічну смертність (64% на противагу 20%) порівняно з пацієнтами з нижчим тиском. Пізні рецидиви кровотеч стаються у близько 60% нелікованих хворих, в основному упродовж 1–2 років після первинної кровотечі.
Портальний тиск, розмір ВРВ і товщина його стінки пов’язані між собою законом Лапласа — напруження стінки вени (Т) прямо пропорційне тиску всередині судини (Р) і його радіусу (R) та обернено пропорційне товщині судинної стінки (W): Т = Р × R/W. Відповідно, дилятація вузла з витонченням його стінки є основним чинником, який спричиняє напруження стінки і розрив варикса. При однаковому тиску судина більшого діаметра розірветься, тоді як судина меншого діаметра — ні. Окрім діаметра судини, іншим чинником розтягнення варикозної стінки є тиск усередині ВРВ, який безпосередньо пов’язаний з ГПВТ. Таким чином, зниження ГПВТ повинно зумовлювати зменшення розтягнення стінки варикозної судини і, відповідно, зменшення ризику розриву. Справді, варикозна кровотеча не настає, коли ГПВТ знижується до <12 мм рт. ст. Також доведено, що ризик повторної кровотечі значно зменшується при зниженні ГПВТ більш ніж на 20% від початкового рівня. Хворі, у яких ГПВТ знижується до <12 мм рт. ст або хоча б на 20% від початкового рівня (“HVPG responders”), не тільки мають меншу ймовірність розвитку повторних варикозних кровотеч, але й менший ризик виникнення асциту, спонтанного бактеріального перитоніту і смерті.
Таблиця 2. Класифікація важкості цирозу за Child-Pugh
| Пункти* | |||
| 1 | 2 | 3 | |
| Енцефалопатія | Немає | Рівень 1–2 (індукована) | Рівень 3–4 (хронічна) |
| Асцит | Немає | Незначний/помірний (реагує на діуретики) | Напружений (резистентний до діуретиків) |
| Білірубін (мг/дл) | <2 | 2–3 | >3 |
| Альбумін (г/дл) | >3,5 | 2,3–3,5 | <2,8 |
| Протромбіновий час (PT), подовження (с) або міжнародне нормалізоване відношення (INR) | <4 <1,7 | 4–6 1,7–2,3 | >6 >2,3 |
*5–6 пунктів: Child A. 7–9 пунктів: Child В. 10–15 пунктів: Child С.
Симптомы
Повышение давления в воротной вене сопровождается не только возникновением симптома «головы медузы». Обычно первыми признаками данного состояния становятся расстройства пищеварения:
- ощущение переполненности желудка при приеме небольших порций еды;
- запоры, чередующиеся с диареей;
- боли в животе;
- ухудшение аппетита;
- вздутие живота.
При пережатии печеночных протоков у больного развивается механическая желтуха:
- желтушность кожи и слизистых;
- потемнение мочи;
- обесцвечивание каловых масс;
- кожный зуд;
- боли в области правого подреберья.
Портальная гипертензия вызывает астенизацию больного и сопровождается интоксикацией:
- частое ощущение слабости;
- головокружения;
- нестабильность артериального давления;
- утрата веса;
- боли в мышцах и суставах;
- слабость мышц;
- лихорадка;
- утрата волос и ломкость ногтей;
- нарушения сна.
Изменения в кровообращении приводят к возникновению полиорганной недостаточности:
- увеличение размеров печени и селезенки;
- склонность к носовым кровотечениям;
- одышка;
- нарушения ритма;
- отеки на лодыжках;
- кашель;
- асцит;
- нарушения со стороны нервной системы.
Длительное повышение давления в портальной вене приводит к развитию варикоза вен пищевода, желудка и прямой кишки. Из-за этого у больного могут возникать кровотечения, которые способны становиться причиной постгеморрагической анемии.
При отсутствии лечения портальная гипертензия осложняется энцефалопатией и у больного возникают жалобы на сонливость, ухудшения памяти, снижение концентрации внимания и чрезмерную раздражительность.
Профилактика
Профилактические мероприятия, позволяющие избежать появления симптома «голова медузы»:
- Бороться с причинами, провоцирующими развитие синдрома портальной гипертензии,
- Регулярно сдавать анализы крови и мочи,
- Своевременно проходить обследования при нахождении в группе риска,
- Правильно и сбалансировано питаться,
- Принимать витамины,
- Не курить и не принимать алкоголь,
- Вести здоровый образ жизни.
А самое главное – запомнить: не бывает безобидных заболеваний, затрагивающих жизненно важные органы. Только своевременно обнаруженные патологии можно полностью устранить с помощью адекватной терапии, дающей эффективные результаты.
Диагностика
Обнаружить заболевание печени, которое привело к портальной гипертензии и варикозному расширению вен передней брюшной стенки, поможет УЗИ
«Голова медузы» обнаруживается при осмотре передней брюшной стенки – на животе видны расширенные, извитые и выступающие над поверхностью кожи вены. Кроме этого, у больного обнаруживаются отеки на лодыжках и признаки асцита (увеличение объема живота). При прощупывании печении определяется ее увеличение. Орган становится бугристым и плотным.
Для выявления причины появления «головы медузы» больному назначаются следующие исследования:
- анализы крови: клинический, биохимия, на сывороточные иммуноглобулины, коагулограмма;
- УЗИ органов брюшной полости;
- допплерометрия сосудов печени;
- рентгенографические методики: ангиография мезентериальных сосудов, целиакография, портография, кавография, спленопортография;
- КТ;
- МРТ;
- сцинтиграфия печени;
- эзофагоскопия;
- фиброгастродуоденоскопия;
- ректороманоскопия.
В некоторых случаях обследование больного дополняется биопсией печени с последующим гистологическим анализом.
Как проявляется голова медузы?
На фото видно, какой замысловатый узор образуют расширенные сосуды. Он называется «голова медузы». Иногда наблюдаются шишковидные венозные образования, которые выпячиваются на животе большими буграми. Выпирающие сосуды напоминают клубок змей, они сосредоточены в районе пупка, расходятся от него в разные стороны.
Иногда прямо в области пупковой ложбинки образуется варикозный узел. Внешне живот больного циррозом с расширением подкожных вен напоминает клубок змей. Медики дали симптому звучное название по сходству с головой Горгоны, персонажа мифов Древней Греции. У этой гурии вместо волос на голове росли тонкие живые змеи.
Лечение
Для устранения «головы медузы» должно проводиться лечение основного заболевания и провоцирующей появление этого симптома портальной гипертензии.
Для снижения давления в бассейне портальной вены используются следующие лекарственные препараты:
- вазоконстрикторы (вазопрессин, соматостатин) – применяются для сужения артериол и снижения давления в портальной вене;
- органические нитраты (нитроглицерин, изосорбид и др.) – способствуют уменьшению объема крови в портальной вене за счет увеличения ее объема в мелких сосудах;
- ингибиторы АПФ (фозиноприл, лизиноприл, эналаприл, каптоприл и др.) – используются для устранения артериальной гипертензии и улучшения кровотока в периферических сосудах;
- бета-адреноблокаторы (пропранолол, метропролол и др.) – сокращают количество сокращений сердца, снижают артериальное давление и повышают устойчивость тканей к нехватке кислорода;
- мочегонные средства (фуросемид и др.) – устраняют отеки и способствуют выведению токсических веществ вместе с мочой;
- лактулоза – способствует устранению токсических веществ из кишечника;
- гепатопротекторы;
- витамины группы В.
При портальной гипертензии больной должен соблюдать диету, которая подразумевает ограничение потребления соли и белковых продуктов.
При неэффективности консервативной терапии больному назначается хирургическое лечение. При кровотечениях из варикозно расширенных вен пищевода или желудка могут выполняться эндоскопические операции по лигированию или склерозированию пораженных сосудов. Если эти малоинвазивные методики оказываются неэффективными, то варикозно расширенные вены прошиваются через слизистую оболочку.
При осложнении портальной гипертензии желудочно-кишечными кровотечениями, спленомегалией и скоплением в брюшной полости жидкости рекомендуется проводить операции, направленные на создание обходного соустья, которое будет обеспечивать отток крови из воротной вены в нижнюю полую или почечную вену. В зависимости от клинического случая выполняются следующие виды шунтирования:
- мезентерикокавальное – портокавальный анастомоз создается между нижней полой и верхней брыжеечной веной;
- портокавальное – шунт выполняется между воротной и полой венами;
- селективное спленоренальное – дистальный сосудистый анастомоз накладывается между селезеночной и левой почечной венами;
- трансъюгулярное внутрипеченочное портосистемное – через яремную вену имплантируется стент, который создает соустье между воротной и печеночной венами;
- редукции селезеночного артериального кровотока – эндоваскулярным путем (через бедренную артерию) в селезеночную артерию вводится спираль, которая уменьшает объем артериального кровотока и предотвращает венозный отток в воротную вену.
При декомпенсированном или осложненном течении портальной гипертензии выполняется лапароцентез или дренирование брюшной полости. В некоторых запущенных случаях больному может рекомендоваться трансплантация печени и спленэктомия.
Осложнения при циррозе печени
Они являются следствием беспечности или не осознания серьезности последствий. Тяжелые осложнения не вылечиваются и становятся причиной летального исхода. К ним относятся:
Асцит – скопление жидкой субстанции в области брюшины. Увеличивается живот, что заметно даже в лежачем положении. Отмечается прибавка в весе, отечность ног. Отеки не проходят после отдыха и затрудняют движения.
Бактериальный перитонит развивается при инфицировании жидкости в брюшной полости. Повышается температура тела – до 40С, появляются сильные болевые ощущения и недомоганием. При отсутствии экстренной помощи, наступает смерть.
Энцефалопатия печеночная – неврологический симптомокомплекс. Наблюдается головная боль, головокружение, неустойчивость походки. Нередко переходит в кому.
Острая почечная недостаточность на фоне дисфункции гепатобилиарной системы. При отсутствии своевременной реанимации, заканчивается летальным исходом.
Портальная гипертензия сопровождается варикозным расширением сосудов ЖКТ. На этой почве начинается кровотечение, при котором падает давление, появляется рвота с кровянистыми элементами. Состояние часто заканчивается гибелью. Реанимация не всегда помогает спасти больного.
Гепатоцеллюлярная карцинома – образование раковой опухоли. Возникает при длительном течении недуга. Провоцирующими факторами считаются наследственность и вредные привычки – курение, алкоголизм. При одиночных новообразованиях и отсутствии метастаз, удаляется оперативным путем. При обширном перерождении решить вопрос поможет трансплантация.
Вероятность усложненности цирроза печени возрастает в разы при неадекватном подходе или позднем выявлении неполадок. Чтобы обезопасить себя, надо раз в год проходить профилактический осмотр, сдавать общий и биохимический анализы, делать УЗИ ОБП. При малейшем подозрении, лучше обратиться к медикам.
Для профилактики цирроза печени займитесь спортом или освойте другие адекватные физические нагрузки. Занятия должны быть регулярными, желательно на свежем воздухе. Это поможет избежать застойных явлений. Большое значение имеет психоэмоциональный фон. Стрессы вызывают спазм внутренних органов, что сказывается на их функционировании. Лучше избегать негативных эмоций, на сколько это возможно.
Не стоит игнорировать проблемы с отхождением желчи, лишним весом. Важно соблюдать правила здорового питания. Медики советуют вести дневник питания. Больше движения, меньше негативных эмоций — правило для восстановления сил. Подвижный образ жизни и отказ от вредных привычек — спиртных напитков и курения, поможет избежать серьезных недоразумений со здоровьем и избавит от причин появления цирроза печени.
Автор статьи: Яковлев Евгений Анатольевич
Врач нарколог, Кандидат медицинских наук.
К какому врачу обратиться
При появлении «головы медузы» (видимых извитых расширенных вен на животе), признаков нарушения пищеварения, желтухи, ухудшения общего состояния и увеличении живота в объеме следует обратиться к терапевту. После проведения ряда исследований (УЗИ органов брюшной полости, допплерометрии сосудов печени, КТ, МРТ, портографии, сцинтиграфии печени и др.) и выявлении признаков портальной гипертензии врач может назначить консультацию у профильного специалиста (кардиолога, гепатолога и др.) и лечение у сосудистого хирурга.
«Голова медузы» является симптомом портальной гипертензии и проявляется в виде расширенных и извитых вен на передней брюшной стенке. Она может возникать при разных заболеваниях и состояниях и всегда нуждается в незамедлительном лечении основного недуга. Для снижения давления в портальной вене назначается консервативная терапия и хирургическое лечение.
О портальной гипертензии в программе «Жить здорово!» с Еленой Малышевой:
ВАРИКОЗНЕ РОЗШИРЕННЯ ВЕН ШЛУНКА
Варикозне розширення вен шлунка менш поширене, ніж стравохідний варикоз, і наявне у 5–33% хворих з портальною гіпертензією, з частотою кровотеч близько 25% протягом 2-х років та з більшою кількістю кровотеч з вен дна шлунка (Sarin S. K. et al., 1992). Фактори ризику шлункових варикозних кровотеч включають розмір вузлів у дні шлунка (великі > середні > малі, визначені як >10 мм, 5–10 мм і <� 5 мм відповідно), клас цирозу за Child (C > B > A) і наявність червоних знаків на поверхні варикса під час ендоскопії (Kim T. et al., 1999). Шлункові ВРВ, як правило, поділяють на основі їх співвідношення зі стравохідними венами, а також за їх локалізацією у шлунку. Гастроезофагеальні варикси (ГЕВ) є продовженням варикозних вен стравоходу і поділяються на 2 типи. Найчастіше трапляються варикси типу 1 (ГЕВ 1 – GOV1), які поширюються вздовж малої кривини. Вони вважаються продовженням ВРВ стравоходу і повинні лікуватися так само. Шлункові ВРВ типу 2 (ГЕВ 2) поширюються вздовж дна і мають тенденцію бути довшими і звивистішими. Ізольовані шлункові ВРВ (ІШВ) виявляються за відсутності варикозу у стравоході і також поділяються на 2 типи. ВРВ типу 1 (ІШВ 1 – IGV1) локалізовані у дні і частіше бувають звивистими і комплексними, а ВРВ типу 2 (ІШВ 2) містяться у тілі, антрумі та навколо воротаря. Наявність ВРВ дна шлунка потребує виключення діагнозу тромбозу селезінкової вени.
Последствия
Поскольку расширение вен брюшной стенки – это серьезный симптом, то последствия заболеваний, которые его вызывают, могут быть тяжелыми:
- Цирроз печени;
- Злокачественные новообразования;
- Кровотечения;
- Асцит;
- Летальный исход.
Поэтому, при выявлении этого симптома необходимо немедленно обратиться к врачу и приступить к лечению. В большинстве случаев такие заболевания требуют нахождения больного в условиях стационара.